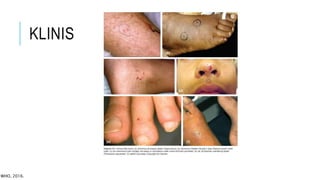
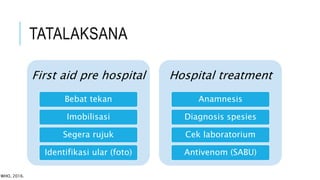
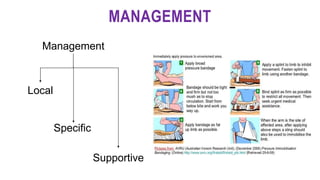
Tiga kalimat ringkasan dokumen tentang manajemen gigitan ular berbisa adalah: Dokumen tersebut membahas epidemiologi, jenis, gejala klinis, diagnosis, dan penatalaksanaan gigitan ular berbisa baik secara pre-hospital maupun di rumah sakit termasuk pemberian serum anti bisa ular.













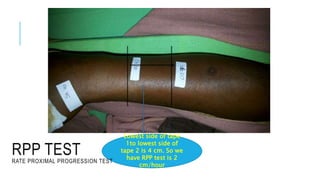












![KOMPLIKASI
• Koagulopati
• Infeksi
• Skin loss
• Komplikasi kardiovaskular
• Komplikasi hematologis
• Kolaps paru
• Neurotoxicity
• Urtikaria
• Glomerulonefritis (jarang)
Daley, Brian J., 2018. Snakebite Treatment and Management. (online). Emedicine.medscpae.com. Available at https://emedicine.medscape.com/article/168828-treatment#d2
[Accessed 2 Jan. 2020]
• Respiratory failure
• Blokade neuromuskular
berkepanjangan
• Hipersensitivitas tipe I (anafilaksis)
dan III (serum sickness)
• Arthralgia](https://image.slidesharecdn.com/snakebite-230304132346-9a9c8e4c/85/Snake-bite-pptx-36-320.jpg)