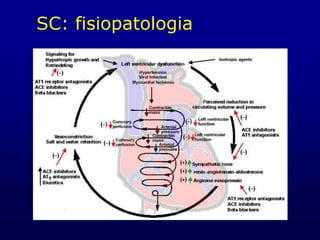
Lo scompenso cardiaco è una condizione patologica in cui il cuore non riesce a soddisfare le esigenze metaboliche del corpo, causando sintomi come dispnea e ritenzione idrica. Colpisce circa 5 milioni di persone negli Stati Uniti e ha un impatto significativo sulla spesa sanitaria. La gestione dello scompenso cardiaco richiede un approccio diagnostico accurato e una valutazione delle cause e dei fattori precipitanti.