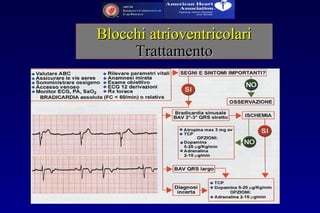
Il documento fornisce una guida dettagliata per l'identificazione delle aritmie attraverso l'analisi dell'ECG, evidenziando la correlazione con le condizioni cliniche del paziente. Vengono discussi diversi tipi di aritmie, come la fibrillazione ventricolare, la tachicardia ventricolare e l'attività elettrica senza polso, delineando i criteri ECG e le strategie di trattamento. L'importanza di una lettura accurata dell'ECG è sottolineata per garantire una diagnosi tempestiva e il trattamento appropriato.