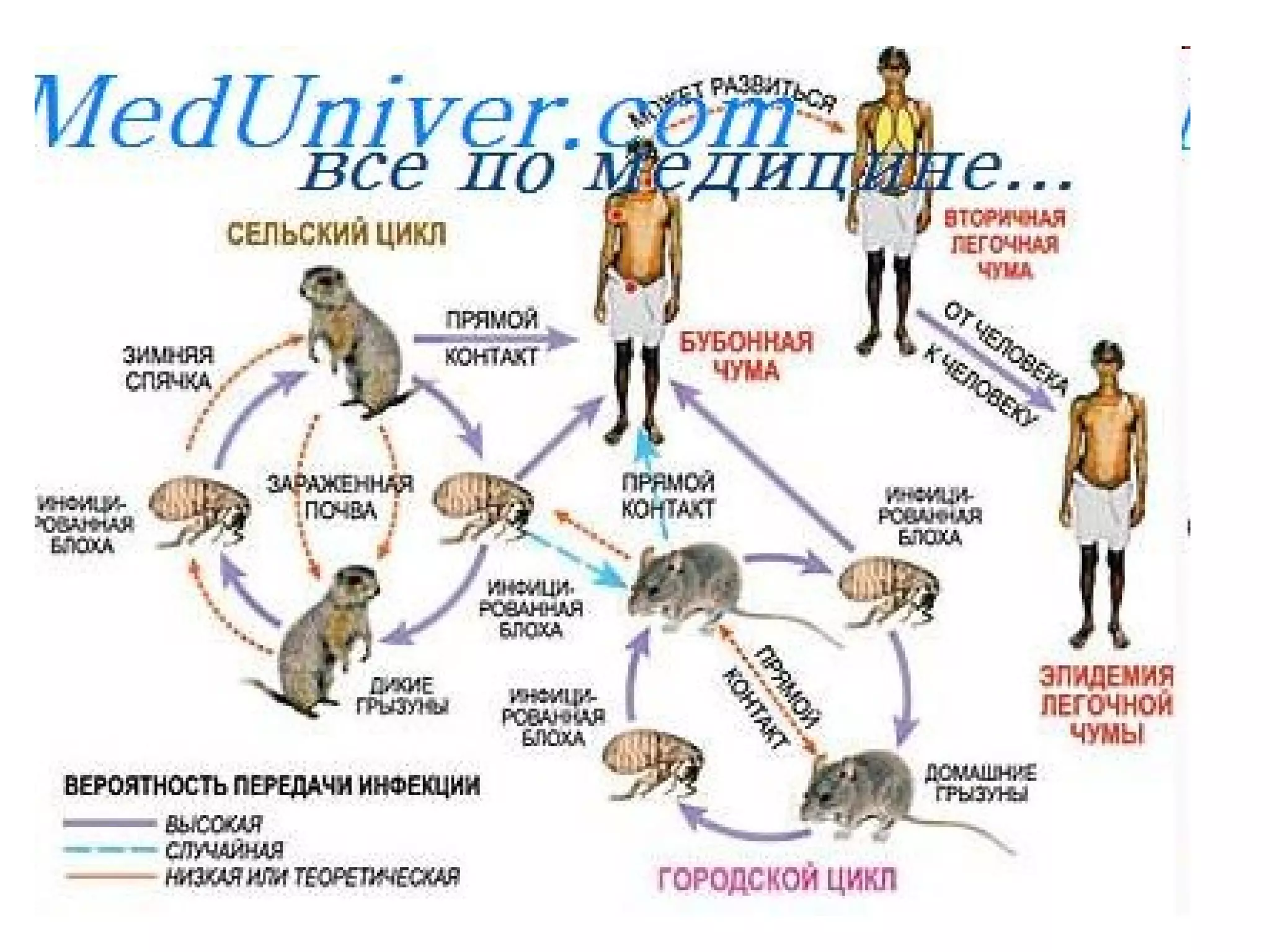
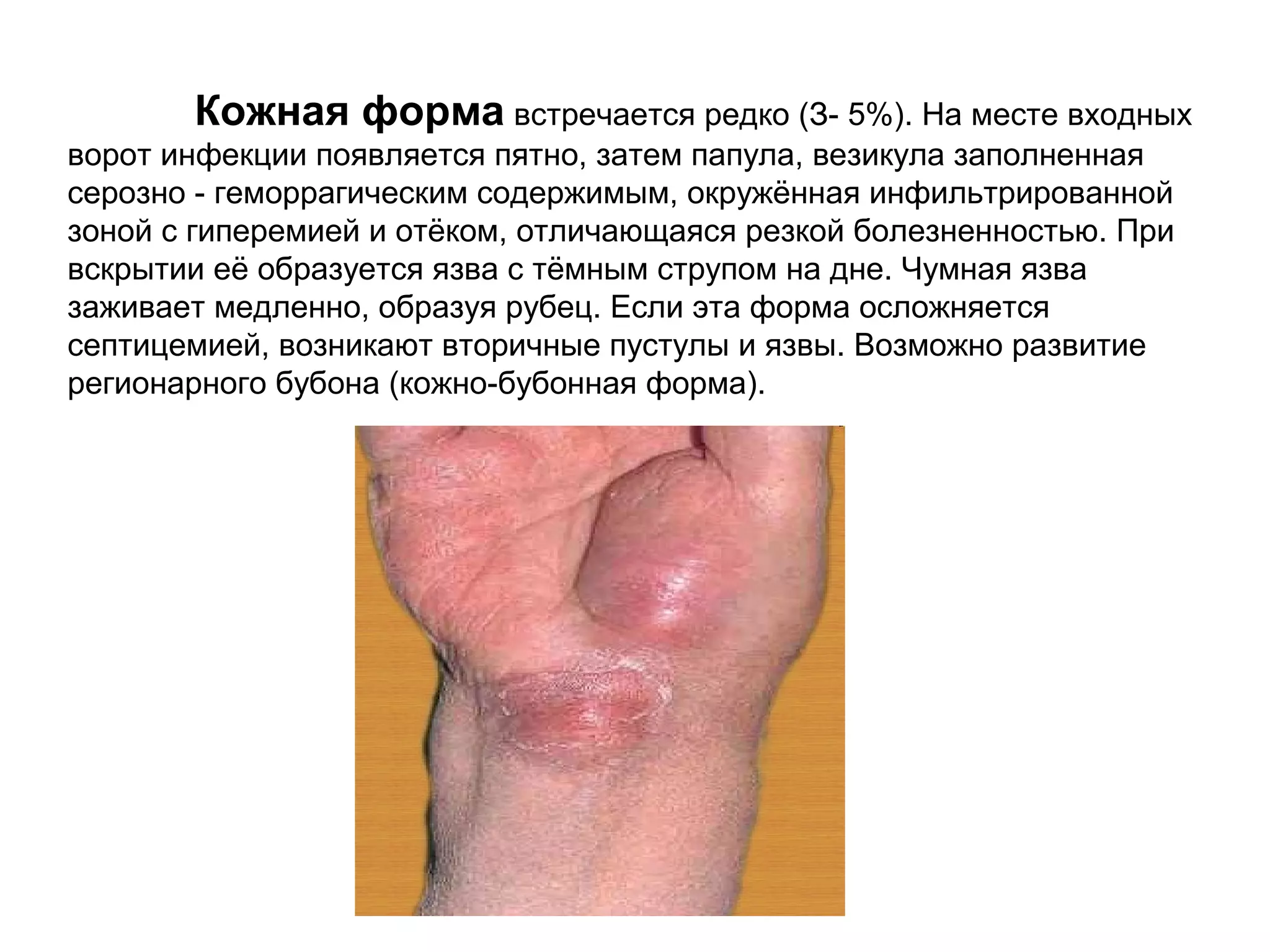
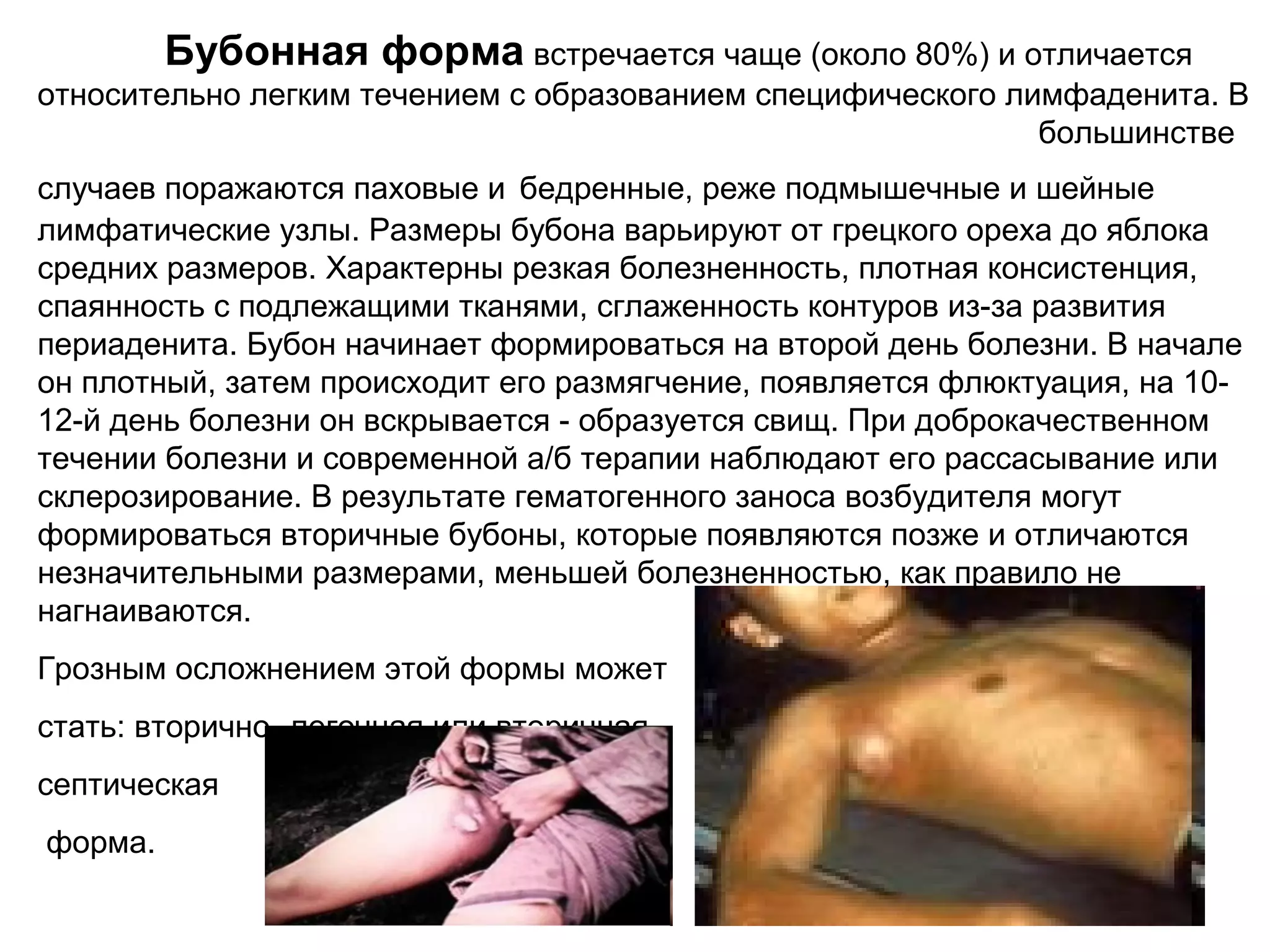
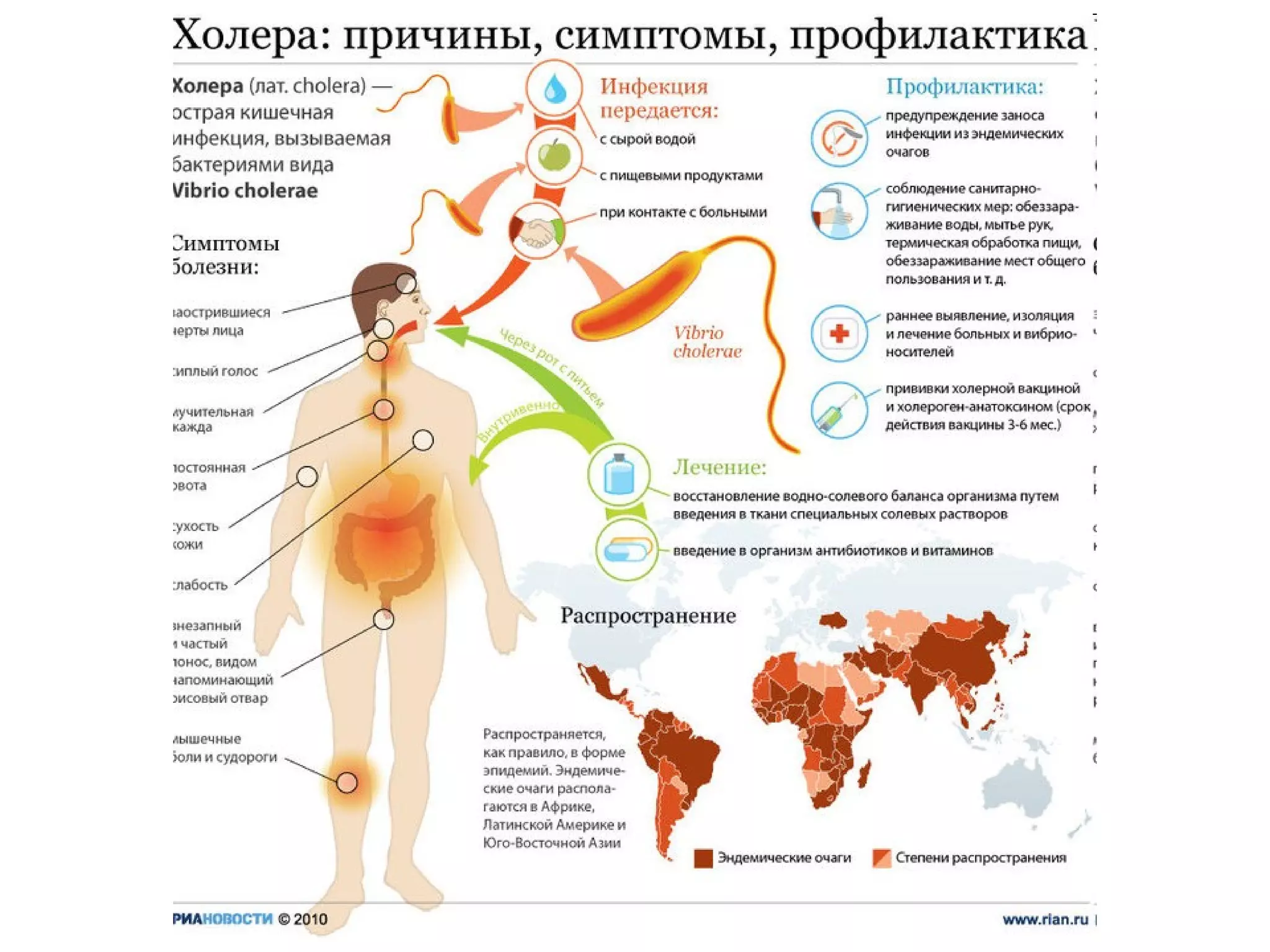
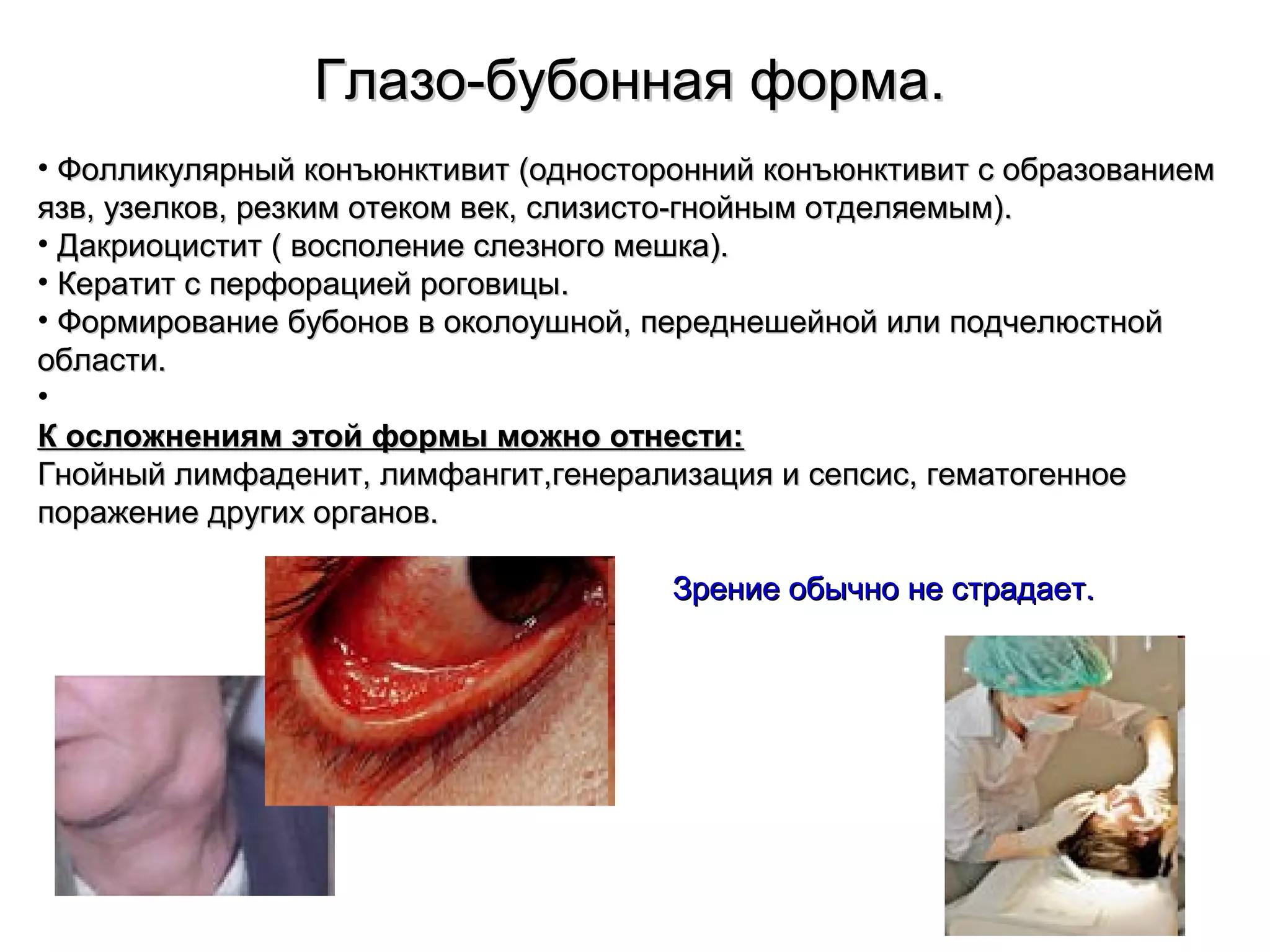
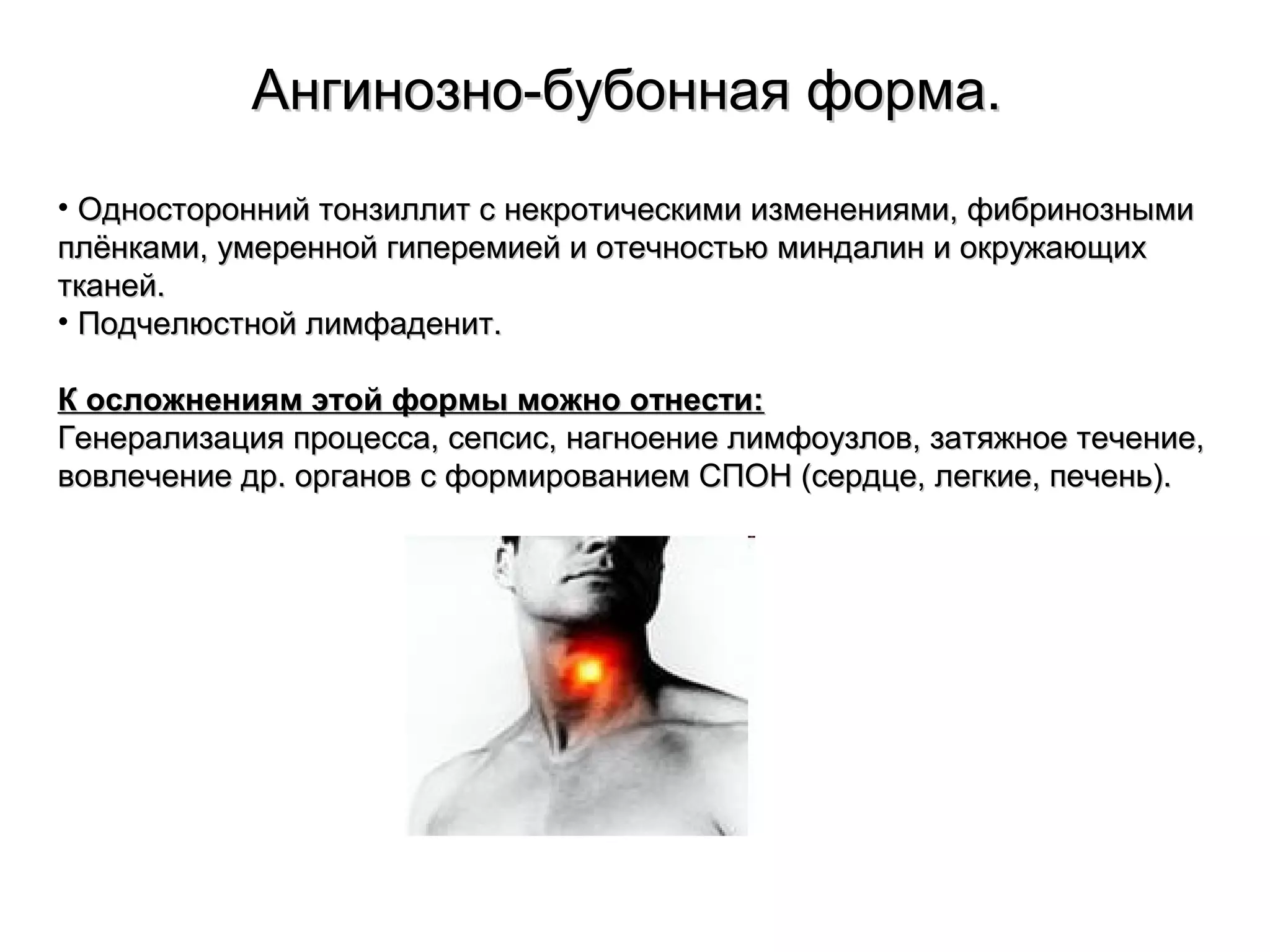
Документ описывает особо опасные инфекции, с акцентом на чуму, включая её этиологию, эпидемиологию, патогенез, клинические формы и лечение. Чума вызывается бактерией Yersinia pestis и может проявляться в различных формах, включая бубонную и лёгочную, с высокой летальностью без лечения. Эффективное лечение включает антибиотики и строгое соблюдение санитарных норм при диагностике и транспортировке пациентов.