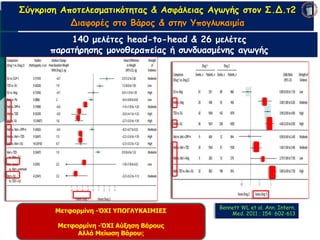
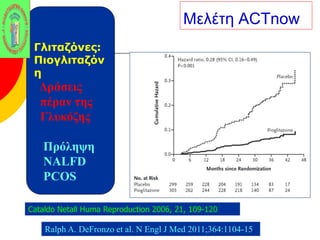
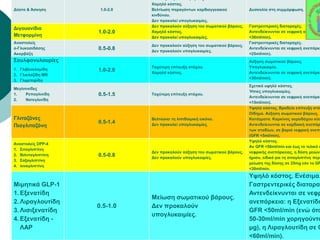
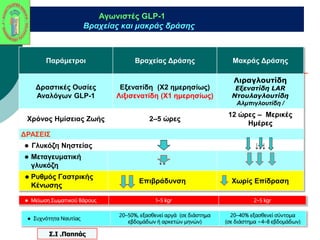
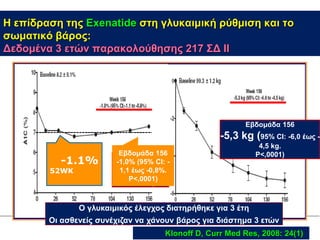
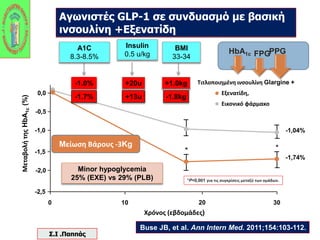
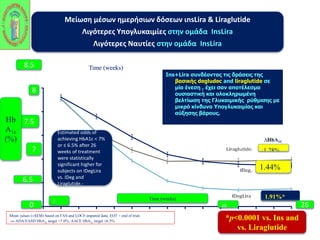
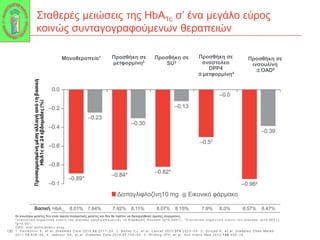
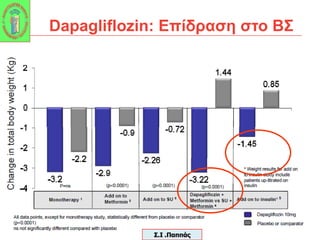
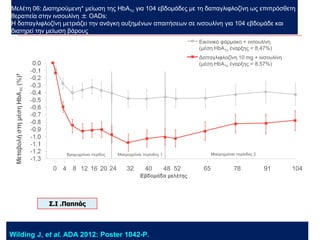
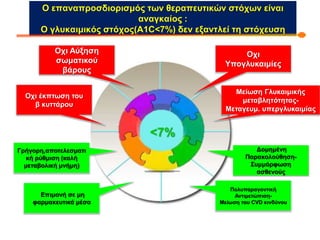
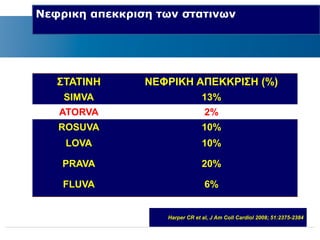
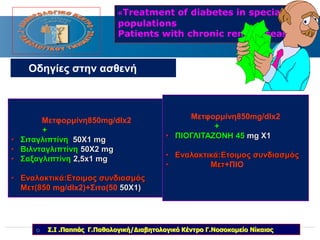
Webinar ΕΔΕ με θέμα: "Θεραπευτικός Αλγόριθμος ΣΔ-2. Από τη μετφορμίνη έως την ινσουλινοθεραπεία" και ο εισηγητής που το παρουσίασε ήταν ο κ. Σταύρος Παππάς, τ. Συντονιστής-Διευθυντής Γ' Παθολογικής - Διαβητολογικού Κέντρου Γ.Ν. Νίκαιας. Στη θέση του σχολιαστή, ο κ. Αντώνης Αλαβέρας, Διευθυντής Παθολόγος, Γ' Παθολογικό Τμήμα, Νοσοκομείο ΕΕΣ, Κοργιαλλένειο-Μπενάκιο.














![Εξατομικευμένη Επιλογή –Αντιδιαβητικής αγωγής
Αποτελεσματικότητα
Υπογλυκαιμία
Βάρος
Ανεπιθύμητες
ενέργειες
Κόστος
Αλγόριθμος ADA/EASD
Εξατομίκευση με βάση τις
προτεραιότητες της
θεραπείας
Diabetes Care, Diabetologia.
19 April 2012 [Epub ahead of print]
Ηλικία
παχυσαρ
κία
Διάρκεια
ΣΔ
Καρδιαγγ
ειακή
νόσος
Νεφρικ
ή
νόσος
Ποιότητα
Ζωής
Σ.Ι .Παππάς Γ.Παθολογική/Διαβητολογικό Κέντρο Γ.Νοσοκομείο](https://image.slidesharecdn.com/klinikofrontisthrio-diadiktiako-2014-141203074520-conversion-gate01/85/Webinar-2-15-320.jpg)





![T2DM Antihyperglycemic Therapy: General Recommendations
Diabetes Care, Diabetologia.
19 April 2012
[Epub ahead of print]
Αλλαγή τρόπου ζωής
H TLC συνιστά :
Μείωση βάρους (Μείωση
παραγόντων κινδύνου)
Μείωση πρόσληψης
κεκορεσμένου λίπους
(< 7% των θερμίδων) &
χοληστερόλης < 200mg/dl
Αύξηση φυτικών ινών (10-
25kg/24ωρο)
Πρόσληψη φυτικών
στερολών/στενολών2gr/24ωρο
Αυξημένη φυσική δραστηριότητα
(Αύξηση HDL - Μείωση VLDL και LDL)
Συνιστώμενη άσκηση
ΕΔΕ
2011](https://image.slidesharecdn.com/klinikofrontisthrio-diadiktiako-2014-141203074520-conversion-gate01/85/Webinar-2-21-320.jpg)