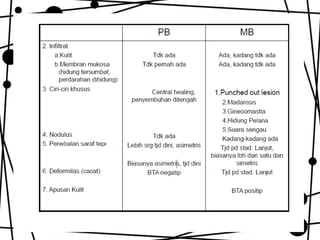
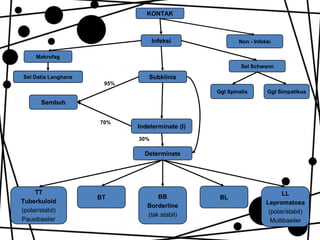
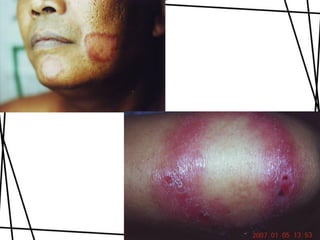
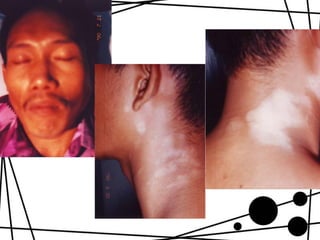
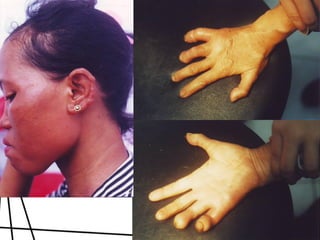
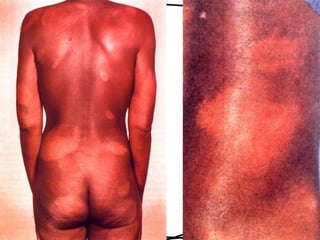
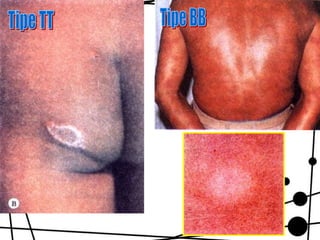
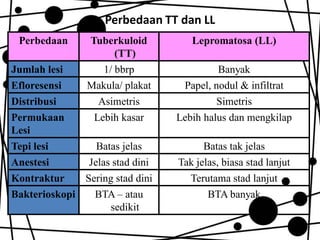
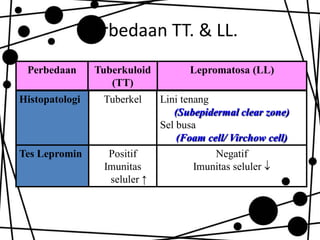
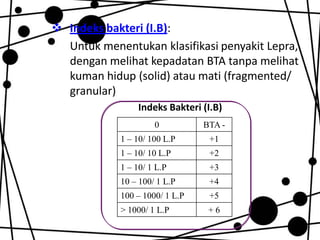
Dokumen ini membahas tentang lepra, termasuk definisi, etiologi, klasifikasi, gejala, cara diagnosis, penatalaksanaan, dan pencegahan penyakit ini. Lepra disebabkan oleh Mycobacterium leprae dan dapat menimbulkan cacat serius jika tidak ditangani dengan benar. Diagnosa dan pengobatan dini sangat penting untuk mencegah penyebaran dan komplikasi lebih lanjut.