Recommended
PPTX
Bronchospasm during induction
PPTX
Lma, laryngospasm and pulmonary edema
PPTX
Perioperative cardiac medications in high risk patients
PDF
Anesthesia in patient with respiratory disease
PDF
Awake intubation distribution
PPTX
PPTX
Thymectomy Perioperative Management of Myasthenia Gravis.pptx
PPTX
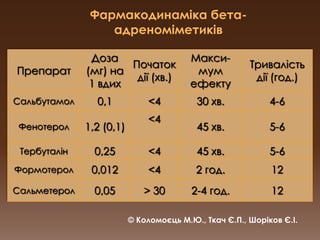
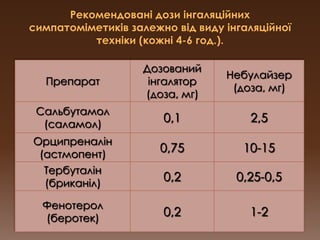
PPT
PPT
PPT
PPT
PDF
Лекція 10. Гормональні препарати, їх синтетичні замінники та антагоністи.pdf
PPT
PPT
Клінічна фармакологія НПЗП
PPT
патофізіологія зовнішнього дихання
PPT
PPT
PDF
Лекція 11. Засоби, що впливають на еритропоез, лейкопоез та згортання крові. ...
PPT
PPT
Клінічна фармакологія антигіпертензивних засобів
PPT
PDF
Лекція 8. Антиангінальні засоби. Комплексна терапія інфаркту міокарду.pdf
PPT
PPT
Хвороба Крона та неспецифічний виразковий коліт
PPTX
PPTX
Патофізіологія імунної системи
PDF
Лекція 7. Лікарські засоби, що впливають на серцево-судинну систему. Кардіото...
PDF
PPT
More Related Content
PPTX
Bronchospasm during induction
PPTX
Lma, laryngospasm and pulmonary edema
PPTX
Perioperative cardiac medications in high risk patients
PDF
Anesthesia in patient with respiratory disease
PDF
Awake intubation distribution
PPTX
PPTX
Thymectomy Perioperative Management of Myasthenia Gravis.pptx
PPTX
What's hot
PPT
PPT
PPT
PPT
PDF
Лекція 10. Гормональні препарати, їх синтетичні замінники та антагоністи.pdf
PPT
PPT
Клінічна фармакологія НПЗП
PPT
патофізіологія зовнішнього дихання
PPT
PPT
PDF
Лекція 11. Засоби, що впливають на еритропоез, лейкопоез та згортання крові. ...
PPT
PPT
Клінічна фармакологія антигіпертензивних засобів
PPT
PDF
Лекція 8. Антиангінальні засоби. Комплексна терапія інфаркту міокарду.pdf
PPT
PPT
Хвороба Крона та неспецифічний виразковий коліт
PPTX
PPTX
Патофізіологія імунної системи
PDF
Лекція 7. Лікарські засоби, що впливають на серцево-судинну систему. Кардіото...
Similar to Клінічна фармакологія бронхолітиків
PDF
PPT
PPTX
Клінічна фармакологія в гастроентерології І
PPTX
PPTX
PDF
порадник бронхіальна астма
PPTX
saratov_2014_40.5410847148152158ru.uk.pptx
PPT
Фармакологія протиалергічні протизапальні клінічні
PPTX
Презентация холінергічні.pptx
PPTX
1_Симптомокомплекс_захворювань_органів_дихання_Бронхіальна_астма.pptx
PPT
PDF
презентація аферентна.pdf
PPTX
Инотропні засоби при серцевій недостатності.pptx
PPT
бос диф.д-ка-лекція-луцьк-31.10.2014
PPT
бос диф.д-ка-лекція-луцьк-31.10.2014
PPTX
Клінічна фармакологія протиаритмічних засобів
PPTX
Клінічна фармакологія засобів, які впливають на гемостаз
DOCX
_"3_антиангінальні_та_антиішемічні_ЛЗ.docx
DOCX
_"3_антиангінальні_та_антиішемічні_ЛЗ.docx
PPT
Бронхообструктивний синдром. багатогранність і підступність. ppt
More from Eugene Shorikov
PPT
PPT
PPTX
PPTX
PPT
PPTX
The paradigm of drug therapy
PPT
Clinical pharmacology.Basics.
PPTX
Діуретики та серцеві глікозиди
PPTX
Клінічна фармакологія в гастроентерології ІІ
PPTX
PPTX
PPTX
Принципи антибіотикотерапії
PPTX
PPTX
PPTX
PPTX
PPTX
Класифікація антибактеріальних засобів
PPTX
Бета-лактамні антибіотики
PPTX
PPTX
Клінічна фармакологія бронхолітиків 1. Кафедра внутрішньої медицини, клінічної фармакології та професійних хворобКлінічна фармакологія засобів, які впливають на бронхіальну прохідністьПрофесор, д.мед.н. Коломоєць М.Ю. ©Доцент , к.мед.н.Ткач Є.П. ©Доцент , к.мед.н. Шоріков Є.І. ©© Коломоєць М.Ю., Ткач Є.П., Шоріков Є.І. 2. Бронходилятатори – це лікарські препарати, які викликають розслаблення (релаксацію) гладких м’язів бронхів і розширюють їх просвіт. На бронхоконстрикцію можна вплинути або через блокаду бронхоспастичних механізмів або стимулюючи механізми бронходилятації.© Коломоєць М.Ю., Ткач Є.П., Шоріков Є.І. 3. Механізми бронхоспазмуМускулатура бронхів представлена волокнами гладких міоцитів. В міофібрилах цих волокон містяться білкові тіла актин та міозин, при взаємодії яких, за участі іонів кальцію, утворюється комплекс актин-міозин, що призводить до скорочення бронхіальних міофібрил з виникненням бронхоспазму. В гладеньких міоцитах бронхів є присутнім так званий „кальцієвийнасос” завдяки якому, є можливим переміщення іонів кальцію з міофібрил до саркоплазматичногоретикулуму, що і призводить до розслаблення бронхів. Робота кальцієвого насосу регулюється концентрацією двох внутрішньоклітинних нуклеотидів, які діють антогоністично:цАМФ, який стимулює зворотнє поступлення іонів кальцію з міофібрил в саркоплазматичнийретикулум, внаслідок чого гальмується утворення комплексу актин-міозин і формується розслаблення міоцитів бронхів;цГМФ, який гальмує роботу „кальцієвогонасосу” і повернення іонів кальцію з міофібрил до саркоплазматичногоретикулуму, при цьому зростає поступлення кальцію до актину та міозину з формування комплексу, який призводить до скорочення міоцитів бронхів та бронхоспазму. Співвідношення цАМФ та цГМФ регулюється:нейромедіаторами (нейротрансмітерами) вегетативної нервової системи;активністю відповідних рецепторів на мембрані гладких міоцитів бронхів;ферментами аденілатциклазою та гуанілатциклазою, які стимулюють відповідно утворення цАМФ та цГМФ. 4. В регуляції тонуса бронхів і розвитку бронхоспазму суттєву роль відіграють наступні відділи вегетативної нервової системи:холінергічна(парасимпатична) нервова система (закінчення блукаючого нерва виділяють нейротрансмітер ацетилхолін, який взаємодіє з М-холінорецепторами, при цьому активується гуанілатциклаза з утворенням цГМФ і формується скорочення гладкої мускулатури з розвитком бронхоспазму);адренергічна (симпатична) нервова система (катехоламіни, які циркулюють у крові стимулюють β2-адренорецептори бронхів, що призводить до збільшення активності аденілатциклази з утворенням цАМФ, який призводить до розслаблення гладкої мускулатури бронхів. Стимуляція α-адренорецепторів викликає наступні ефекти: скорочення гладких м’язів бронхів, зменшення гіперемії і набряку слизової оболонки бронхів; скорочення кровоносних судин);неадренергічнанехолінергічна нервова система (НАНХ). Волокна НАНХ-нервів проходять у складі блукаючого нерва і вивільнюють ряд нейромедіаторів (ВІП, пептид гістідінметионін - бронходилятація; нейрокін А, кальцитонінподібнийпептид-бронхоконстрикція), які впливають на тонус бронхіальної мускулатури через активацію відповідних рецепторів.© Коломоєць М.Ю., Ткач Є.П., Шоріков Є.І. 5. КласифікаціябронхолітиківА.Адренергічнізасоби:1)селективніβ2-адреностимулятори: короткотривалі: сальбутамол, фенотерол, тербуталін.зтривалоюдією: формотерол, сальметерол.2)неселективніβ1-,β2-адреностимулятори: ізопреналін, орципреналін.3) α-, β1-, β2-адреностимулятори (універсальні): епінефрин, ефедрин.Б. М-холінолітики:атропіну сульфат, іпратропіумубромід, тіотропіумубромід.В. Теофіліни (метилксантини, блокаторифосфодіестерази): короткотривалі: водніформитеофіліну, амінофілін.зтривалоюдією: І покоління:теодур, ізотард, дурофілін, теоград, теопек, сабідол, теобілінгІІ покоління: теодур-24, уніфіл, ділатрон, еуфілонг, філоконтин.Г.Комбінованізасоби:беродуал, комбівент, дитек, серетид, симбікорт© Коломоєць М.Ю., Ткач Є.П., Шоріков Є.І. 6. 7. 8. 9. Приєднання молекули агоністудо β2-адренорецептора викликає:зміну його конформації з активацією аденілатциклази, яка утворює комплекс з Gs-протеїном, що сприяє синтезу і збільшенню вмісту внутрішньоклітинного цАМФ; цАМФ активує специфічну кіназу (протеінкіназа А), яка стимулює процес транскрипції ДНК і фосфорилює деякі внутрішньоклітинні білки; в результаті цього знижується внутрішньоклітинна концентрація кальцію (відбувається активне його перекачування з клітини у позаклітинний простір), гальмується гідроліз фосфоінозитида, гальмуються кінази легких ланцюгів міозина і, нарешті, „відкриваються” великі кальцій-активовані калієві канали, які обумовлюють реполяризацію (розслаблення) гладеньком’язевих клітин і секвестрацію кальція у позаклітинний простір. Слід відмітити, що β2 – агоністи можуть зв’язуватися з калієвими каналами і безпосередньо викликати релаксацію гладеньком’язевих клітин в незалежності від підвищення внутрішньоклітинної концентрації цАМФ. Зростання вмісту цАМФ сприяє переходу рецептора в неактивний стан.© Коломоєць М.Ю., Ткач Є.П., Шоріков Є.І. 10. Фармакологічні ефекти β2-агоністіврозслаблення гладкої мускулатури дихальних шляхів;пригнічення вивільнення прозапальних медіаторів з клітин запалення;зменшення проникності капілярів (попередження розвитку набряку слизової оболонки бронхів);пригнічення холінергічної передачі (зменшення холінергічної рефлекторної бронхоконстрикції); модуляція продукції слизу (підвищується секреція води в бронхіальний просвіт) з оптимізацією мукоциліарногокліренса; покращення роботи дихальних м’язів.профілактичний ефект на гістамін-індукованийбронхоспазм;гальмування гострої алергійної реакції та бронхоспазм, який спровокований фізичним навантаженням чи холодним повітрям.© Коломоєць М.Ю., Ткач Є.П., Шоріков Є.І. 11. 12. 13. Фармакокінетика β2-агоністів Молекуласальбутамолу, яка є короткою і гідрофільною за природою, проникає до активного центру рецептора безпосередньо з позаклітинного водного середовища і таким чином забезпечує швидкий початок розвитку бронходилятації у пацієнтів. Протесальбутамолшвидко "вимивається" іззони рецептора, періодвзаємодіїзактивним центром обмежений, тому тривалість йогодіїє короткою (4—6 годин). Формотеролє помірним ліпофільним ЛЗ, що дозволяє йому швидко взаємодіяти з рецептором, забезпечуючи швидкий початок дії з наступним використанням цього препарату для купування нападів БА. З іншого боку, цей ЛЗ проникає у внутрішній (ліпофільний) шар цитоплазматичної мембрани де створює депо, звідки він поступово дифундує у позаклітинне середовище і повторно взаємодіє з активною ділянкою рецептора, одночасно зв’язуючись з β2-адренорецептором і ліпідами, що обумовлює швидкість настання ефекту ізбільшення тривалості дії до 12 год. 14. Фармакокінетика β2-агоністівСальметерол – представляє собою довгу молекулу, яка по ліпофільності в 10 000 раз переважає сальбутамол. Завдяки високій ліпофільності, сальметерол практично не затримується у рідині на поверхні дихальних шляхів, а зразу (менше ніж за хвилину) депонує у мембрану клітини, яка може виконувати функцію депо, а потім відбувається вже повільне дифундування препарату через мембрану рецептора. В подальшому, молекула сальмотеролу повільно переміщується до активної області β2-адренорецептора, тому активація рецепторів і початок дії препарата, відбувається приблизно через 30 хвилин. З цієї причини препарат не призначається для зняття нападів ядухи. При цьому довгий ланцюг молекули міцно прикріплюється до клітинної мембрани, а активний центр молекули ЛЗ може неодноразово активувати рецептор, що і забезпечує значну тривалість дії. Отже, зв’язок сальмотерола з рецептором є зворотнім і неконкурентним, тривалість його дії не залежить від дози і складає більше 12 годин. Саме такому універсальному механізму у сальметеролувідсутный феномен десенситизації. 15. Фармакокінетика β2-агоністівЕпінефрин, орципреналін, тербуталін, сальбутамол можуть вводитися парентерально.Епінефрин при пероральному прийомі повністю інактивується у шлунку. β2-агоністи після прийому всередину підпадають під інтенсивний пресистемний метаболізм при первинному проходженні через печінку, тому біодоступність пероральних форм β2-АС дуже низька.Найбільш раціональним шляхом введення є інгаляційний. Біодоступність залежить від типу інгалятора, частина дози по різним причинам не досягає бронхів (адсорбується в порожнині рота або виділяється назад з видихаємим повітрям). При використанні дозованого аерозоля в легені попадає всього лиш 5-15% від дози, при вдиханні сухої пудри трохи більше – до 30-38%, а при використанні небулайзера – 57%.© Коломоєць М.Ю., Ткач Є.П., Шоріков Є.І. 16. 17. Покази до застосування, режим дозування.1). При БА:- препарати короткої дії для зняття нападів ядухи та задухи;- препарати тривалої дії для профілактики нападів ядухи (особливо нічних) і як додаток (при 3-й, 4–й ступенях астми) до базисної терапії ІКС;2). При ХОЗЛ. 3). Для лікування хворих з порушенням атріовентрикулярної провідності (ізопреналін).4).В якості кардіотонічних засобів за умов протипоказання до прийому серцевих глікозидів (при шоках зі зниженням серцевого викиду та високим периферичним тонусом).© Коломоєць М.Ю., Ткач Є.П., Шоріков Є.І. 18. 19. Толерантність. Побічні ефекти.Часте регулярне вживання інгаляційних β2-агоністів може призвести до розвитку толерантності до них, через зменшення чутливості рецепторів, внаслідок формування явища десенситизації. Десенситизаціяβ2-адренорецепторів призводить до зниження ефективності β2-адреноміметиків і заставляє хворих збільшувати дозу і частоту використання β2-АС. Це є причиною виникнення небажаних ефектів і зниження ефективності лікування цими препаратами. Застосування неселективних агоністів в умовах розвитку десенситизації і рефрактерностіβ2-адренорецепторів на фоні передозування селективних β2-агоністів може призвести до „синдромурикошета”, тобто до різкого погіршення бронхіальної прохідності внаслідок стимуляції α-адренорецепторів.Селективні β2-АС здатні викликати „синдромзапирання”, тобто погіршення відходження та відкашлювання мокроти із-за розширення судин підслизового шару бронхів і порушення їх дренажної функції. „Синдромзапирання” не є серйозною проблемою і ліквідується малими дозами α- і β-АС, які володіють судинозвужуючою дією. Основною проблемою безпечності β2-АС є їх небажана дія на серцево-судинну систему:Ізопреналін та фенотерол володіють меншою селективністю у відношенні β2-адренорецепторів, ніж сальбутамол і тербуталін, тому при їх застосуванні частіше виникає тахікардія, аритмія, підвищення артеріального тиску (внаслідок зростання серцевого викиду). Серцево-судинні ефекти при застосуваніβ2-АС залежать не тільки від селективності, але й від дози та способу введення. Серед β2-АС найбільшою кардіотоксичністю володіє ізопреналін, який здатний викликати субендокардіальну ішемію. У хворих з хронічними захворюваннями міокарда (при яких в міокарді збільшується частка β2-адренорецепторів) токсична дія цих лікарських засобів посилюється. © Коломоєць М.Ю., Ткач Є.П., Шоріков Є.І. 20. Толерантність. Побічні ефекти.Фенотерол має виражений вплив на рівень калію у сироватці крові.У хворих з важким перебігом БА β2-АС можуть викликати різке зниження РаО2 (внаслідок порушення співвідношення вентиляція/перфузія). Гіпоксія значно збільшує ризик розвитку небажаних ефектів β2-АС. Цей стан сам по собі призводить до збільшення ЧСС і скоротливості міокарда. В результаті цього, підвищується ризик виникнення ішемії міокарда і аритмій, зв’яних з використанням β2-АС. В рідких випадках, при їх використанні, зустрічаються нудота, блювота, закрепи, деструкція миготливого епітелія слизової оболонки бронхів (тільки неселективні β2-АС). Іноді, під дією β2-АС, є можливим збільшення концентрації вільних жирних кислот і глюкози в плазмі крові, що є важливим для врахування у пацієнтів з наявним супутнім цукровим діабетом. Селективні β2-АС на початку лікування можуть викликати тремор м’язів.© Коломоєць М.Ю., Ткач Є.П., Шоріков Є.І. 21. Протипоказами до призначення β2-АС є:тахіаритмії, артеріальна гіпертензія, гіпертиреозгіперчутливість до них © Коломоєць М.Ю., Ткач Є.П., Шоріков Є.І. 22. Антихолінергічні лікарські засоби (холіноблокатори)послаблюють, попереджають або припиняють взаємодію ацетилхоліна з М-холінорецепторами на рівні постсинаптичної мембрани (блокують стимуляцію чутливих волокон блукаючого нерва при дії різних чинників); гальмують реакції, викликані активацією постгангліонарних парасимпатичних нервів;сприяють бронходилятації (пригнічують рефлекторну бронхоконстрикцію) Вони володіють бронхорозширюючою дією при бронхоспазмі, який викликаний ацетилхоліном, карбохоліном, алергеном; сприяють зменшенню гіперреактивності бронхів; зменшують секрецію бронхіальних залоз. Відомо, що пряма чи опосередкована холінергічна стимуляція викликає чітку активацію підслизових залоз з посиленням секреторної функції бокаловидних епітеліальних клітин, що посилює бронхообструкцію. В цих умовах інгаляції М-холінолітиків, які обмежуть секрецію мокроти, можуть покращувати прохідність периферичних відділів бронхолегеневої системи.© Коломоєць М.Ю., Ткач Є.П., Шоріков Є.І. 23. 1). Атропін („класичний”М-холінолітик) - є неселективним антогоністоммускарінових рецепторів. Він володіє багатьма небажаними ефектами, які зв’язані з його системною дією, зокрема здатністю проникати через ГЕБ.2). Тровентол, іпратропіума бромід, окситропіум і тіотропіум бромід - четвертинні похідні атропіна і скопаламіна є дуже близькими по фармакологічним властивостям. Вони є високоактивними при інгаляційному застосуванні, що дозволяє призначати їх у мікродозах, вони не проникають через ГЕБ, не мають системних побічних ефектів. Іпратропіум бромід, окситропіум бромід і тровентол відносяться до неселективних антагоністів і взаємодіють з трьома типами мускаринових рецепторів. При цьому, якщо блокада М1- і М3-рецепторів призводить до бронходилятації, то блокада М2-рецепторів, супроводжується посиленням вивільнення ацетилхоліна в синаптичну щілину і може, в деякій мірі, зменшити, благопрємну за наслідком, блокаду постсинаптичних М3-рецепторів. 3). Тіотропіум бромід - (ЛЗ нового покоління) – демонструє афінність (спорідненість) по відношенню до різних підтипів холінорецепторів (М1 та М3), яка є співставимою з афінністюіпратропіума, однак, дисоціація препарату з М3-холінорецепторами суттєво сповільнена, що обумовлює тривалу блокаду холінергічноїбронхоконстрикції. Навпаки, дисоціація тіотропіуму броміду з М2–рецепторами є суттєво більш швидшою, що дозволяє говорити про так звану кінетичну селективність препарату. Отже, він в більшій мірі діє на М3-холінорецептори. Фармакокінетика іпротропіумаброміда, тровентола, окситропіумаброміда і тіотропіумаброміда, внаслідок їх четвертинної структури, характеризується:низькою розчинністю в жирах; крайнє низьким проникненням через біологічні оболонки (слизова трахеобронхіального дерева, ШКТ, ГЕБ). © Коломоєць М.Ю., Ткач Є.П., Шоріков Є.І. 24. Іпратропіум бромід (атровент) відноситься до препаратів з антихолінергічною дією, що характеризується виключно високою активністю як конкурентний антагоніст нейромедіатораацетилхоліна. Атровент існує у трьох формах: атровент аерозоль (в одній дозі – 0,02 мг); для профілактичного застосування використовують по 1-2 дози аерозоля 3 рази на добу; при лікуванні рекомендують додатково ще 2-3 дози препарата. Атровент капсули для інгаляцій (в одній капсулі -0,2 мг) – інгаляції по 1 капсулі 3 рази на добу. Розчин для інгаляцій – використовують 0,025% розчин препарата (в 1 мл міститься 0,25 мг) по 4-8 крапель у розпилюючий пристрій 3-5 раз на добу.Тровентолпризначають по 1-2 вдихи (в одній дозі міститься 0,08 мг тровентола) з інтервалом 4-6 годин.Тіотропіум бромідє специфічним антихолінергічним агентом тривалої дії, який застосовується інгаляційно. Міжнародна назва – тіотропіум бромід. Рекомендована доза Спіриви складається з однієї інгаляції вмісту однієї капсули в день за допомогою інгаляційного пристрою ХендіХейлер. 1 інгаляційна капсула містить тіотропіуму 18 мкг, що ввідповідає 22,5 мкгтіотропіуму броміду моногідрату. Інгаляцію слід робити в один і той же час доби. © Коломоєць М.Ю., Ткач Є.П., Шоріков Є.І. 25. Небажані побічні діїпри використанніхоліноблокаторів зустрічаються у 3% хворих. До них відносяться:сухість і гіркота у роті; біль в горлі або в грудній клітці; кашель; дуже рідко – парадоксальний бронхоспазм; алергійні реакції; тахікардія (при введенні великих доз).© Коломоєць М.Ю., Ткач Є.П., Шоріков Є.І. 26. Клінічна фармакологія ксантинових похідних.Основними механізмами бронходилятуючої дії ТФє:блокада фосфодіестеразицАМФ (ФДЕ цАМФ); конкурентна з аденозином взаємодія з пуриновими рецепторами (ПР);зміна рівня внутрішньоклітинного кальцію, (за рахунок перерозприділення його внаслідок посиленого захоплення мітохондріями, що призводить до зниження його цитоплазматичної концентрації, та впливу на обмін фосфоінозитолу); вплив на вивільнення катехоламінів (підвищення рівня циркулюючого адреналіну); вплив на вивільнення медіаторів запалення (ПГ, ФНП-α, ІЛ-1, ІЛ-2) з різних прозапальних та імунних клітин (альвеолярні макрофаги, нейтрофіли, еозинофіли, опасисті клітини і Т-лімфоцити);збільшення клітин Т-супресорів в периферичній крові;зниження проліферативної відповіді лімфоцитів;пригнічення вивільнення ІЛ-1, ІЛ-2 з моноцитів та макрофагів, експресія ІЛ-4 та ІЛ-5 в Т-лімфоцитах;.гальмування агрегації тромбоцитів (інгібуєТАФ і ПГF2α); підвищення стійкості еритроцитів до агрегації; зменшення тромбоутворення і нормалізація мікроциркуляції.© Коломоєць М.Ю., Ткач Є.П., Шоріков Є.І. 27. 28. 29. Таблетки пролонгованої дії по 100 мг,250 мг,300 мг,600мгПобічні дії ТФ:зі сторони ССС: аритмії, тахікардія, збільшення частоти нападів стенокардії, зниження АТ, екстрасистолія; 30.