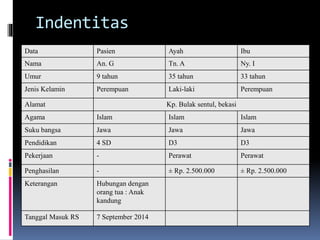
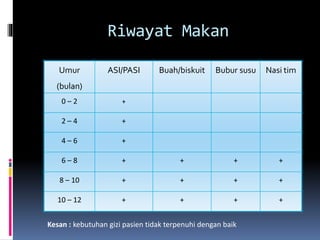
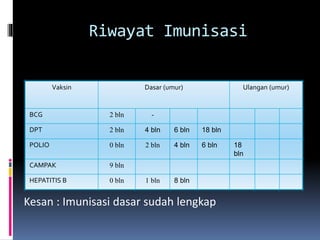
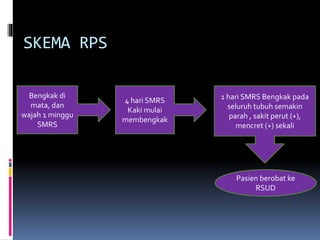
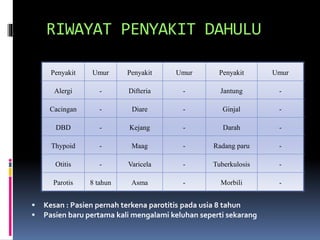
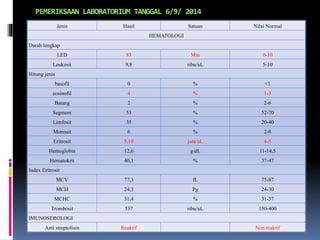
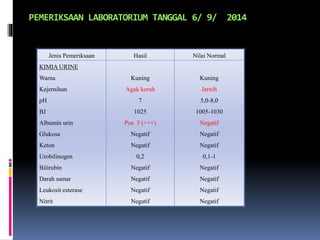
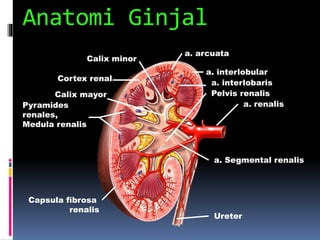
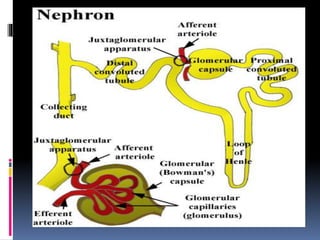
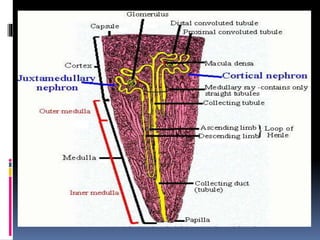
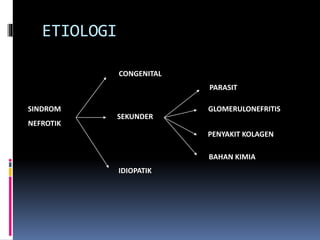
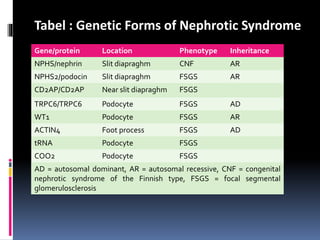
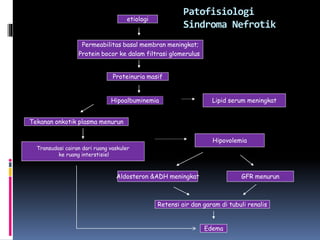
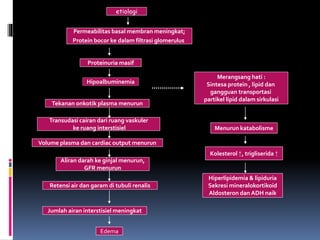
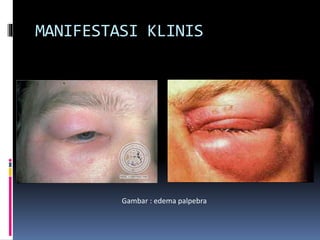
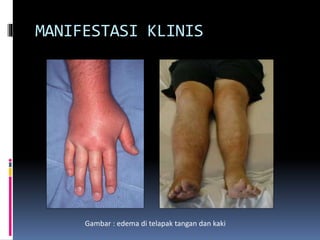
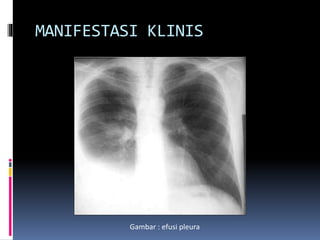
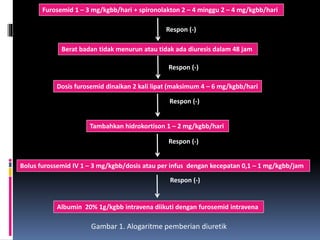
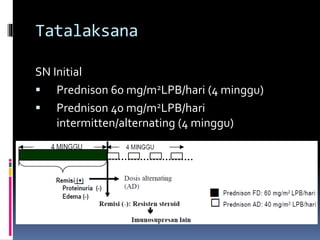
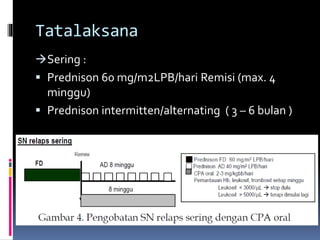
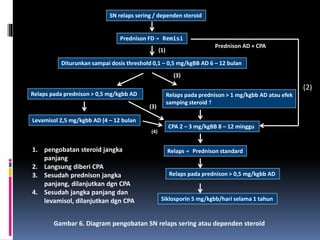
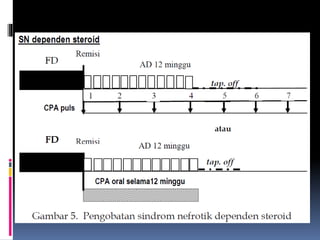
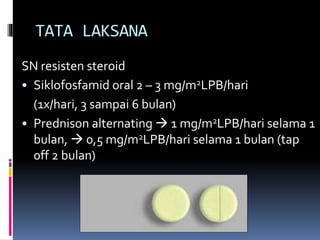
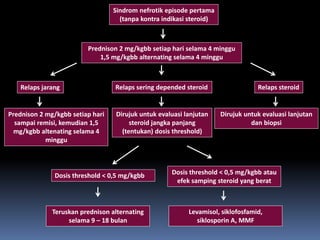
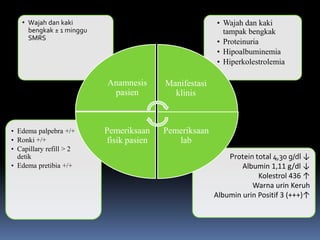
Kasus ini mendiagnosis pasien dengan sindrom nefrotik berdasarkan gejala proteinuria masif, hipoalbuminemia, dan edema. Diagnosis bandingnya adalah glomerulonefritis akut pasca streptokokus karena hasil pemeriksaan anti streptolisin reaktif. Penatalaksanaannya meliputi rawat inap, diet protein rendah, obat prednison dan transfusi albumin.