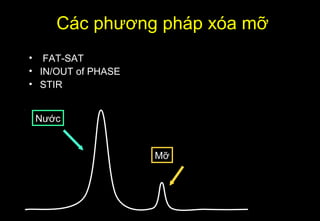
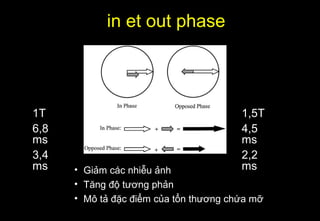
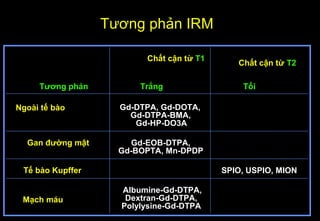
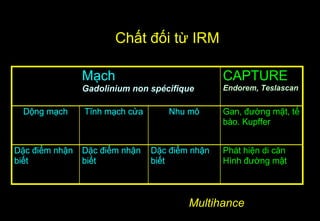
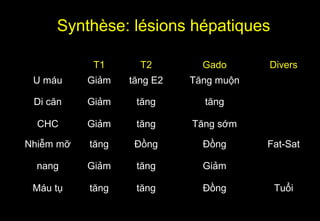
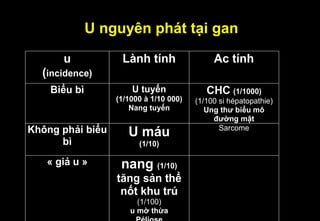
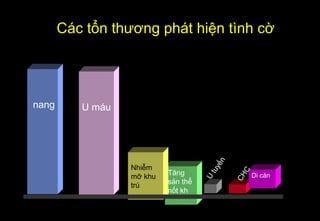
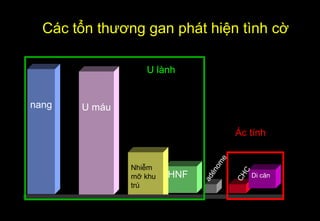
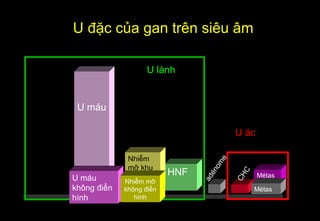
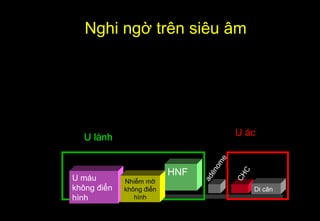
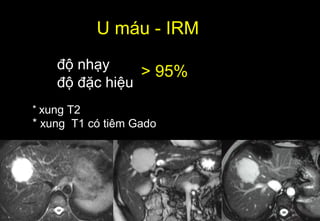
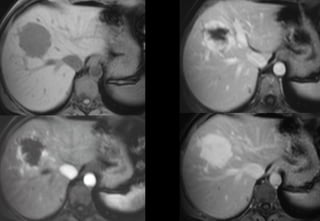
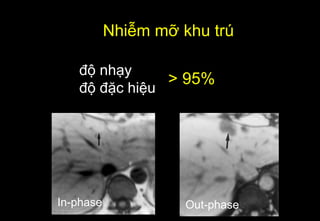
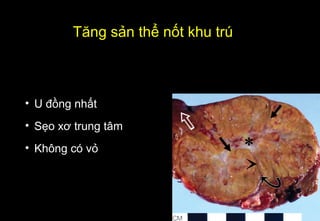
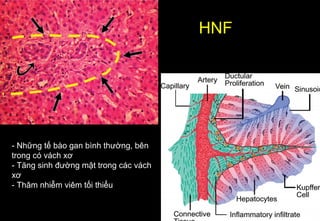
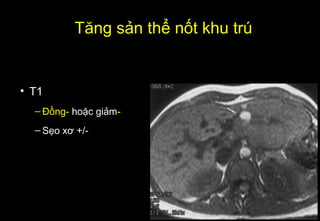
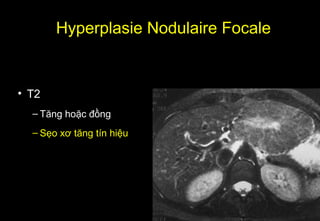
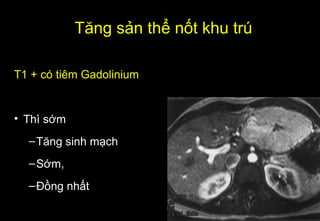
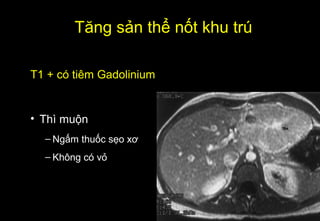
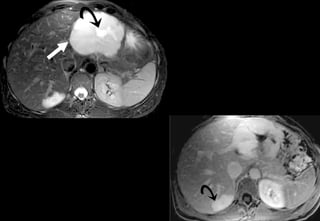
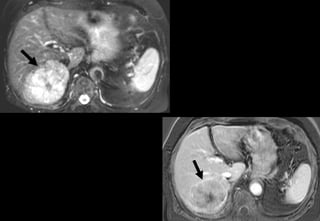
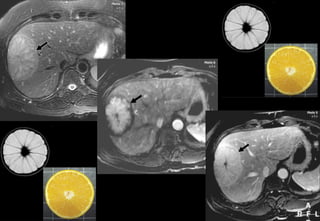
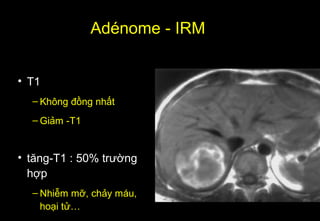
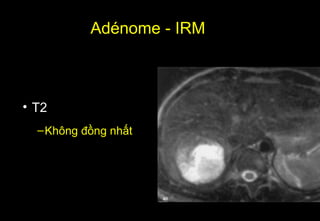
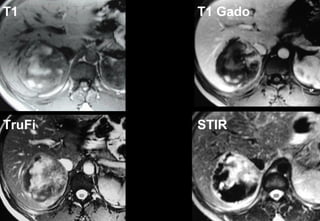
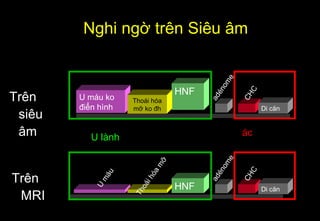
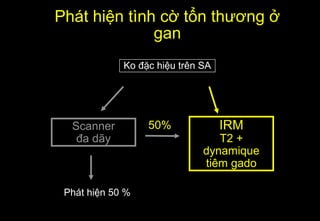
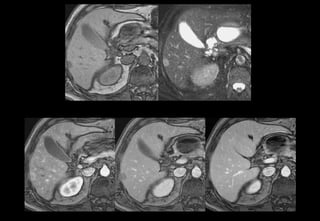
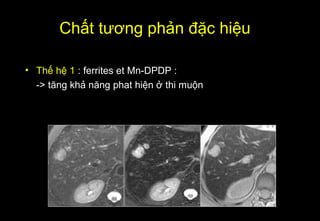
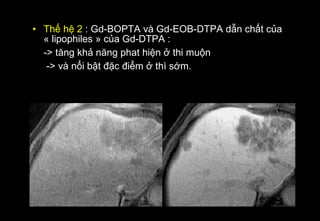
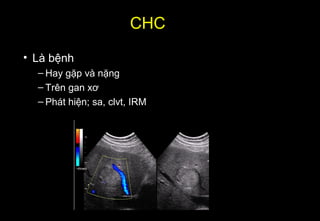
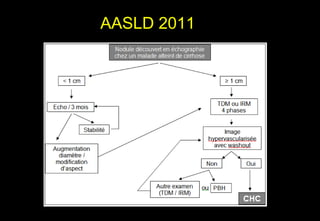
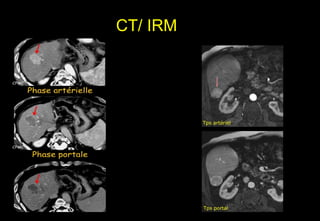
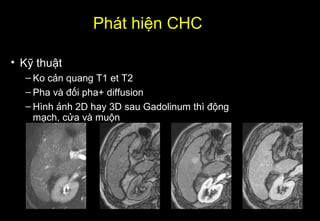
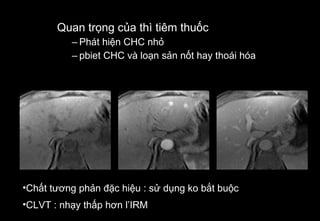
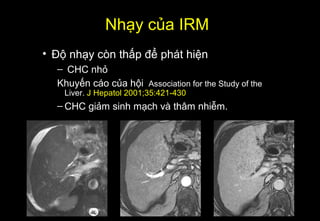
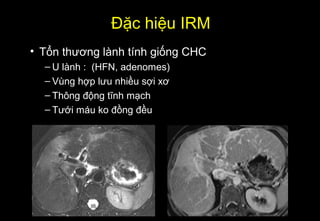
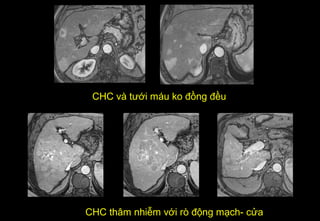
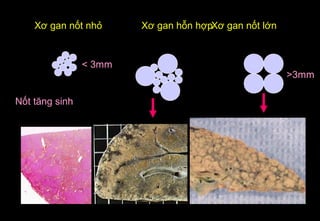
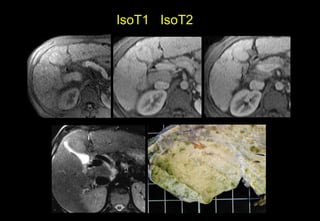
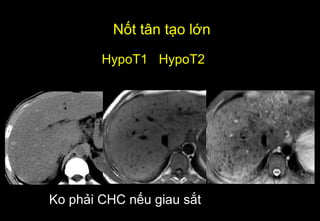
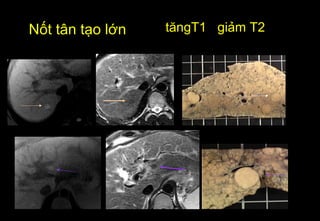
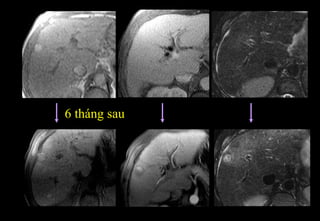
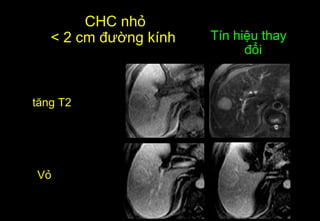
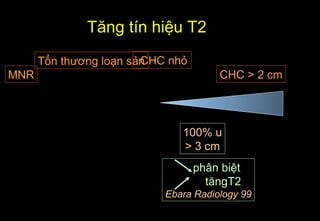
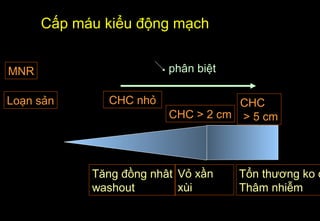
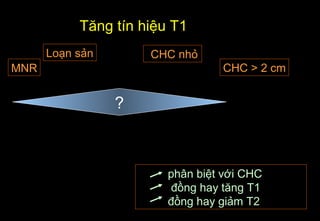
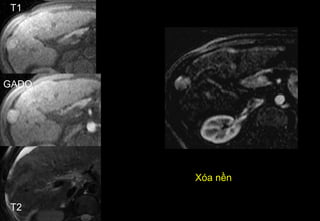
Tài liệu cung cấp hướng dẫn chi tiết về kỹ thuật chụp cộng hưởng từ (MRI) gan, bao gồm các phương pháp và quy trình sử dụng thuốc tương phản gadolinium để phát hiện và đánh giá các tổn thương gan. Nó thảo luận về độ nhạy và độ đặc hiệu của MRI trong chẩn đoán bệnh lý gan, đặc biệt là ung thư gan và các triệu chứng liên quan đến tổn thương. Tài liệu cũng chỉ ra những đặc điểm chính của các loại tổn thương gan khác nhau và sự cần thiết của việc sử dụng các kỹ thuật hình ảnh khác nhau trong chẩn đoán.