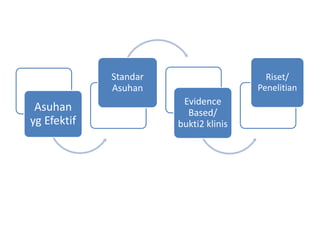
Dokumen tersebut membahas tentang evidence based practice dalam pelayanan kehamilan. Beberapa poin penting yang diangkat antara lain penggunaan bukti terbaik dalam memberikan pelayanan kehamilan, fokus yang baru pada ANC yang lebih menekankan persiapan untuk komplikasi daripada pendekatan resiko, serta standar praktek yang didasarkan bukti seperti 7T dan 14T dalam pelaksanaan ANC.