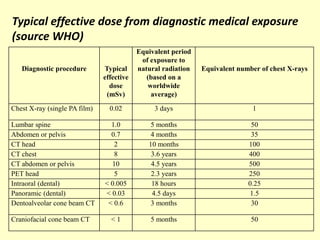
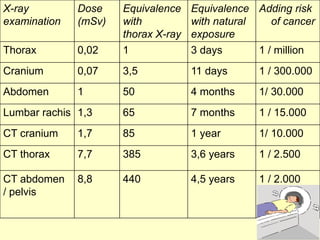
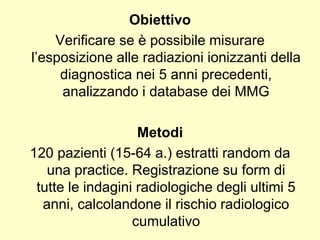
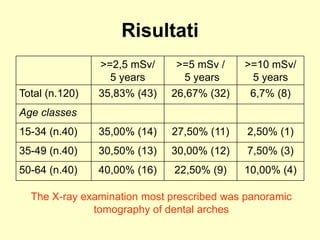
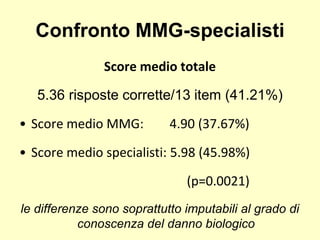
Il documento discute il rischio radiologico associato alla medicina generale, evidenziando l'importanza del principio di giustificazione e ottimizzazione per l'esposizione medica. Un recente studio ha mostrato che la maggior parte dei medici ha una scarsa conoscenza delle dosi di radiazioni e del danno biologico, mostrando la necessità di formazione continua. Si suggerisce inoltre l'implementazione di sistemi automatici per calcolare l'esposizione radiologica dei pazienti nella pratica quotidiana.