by
医療法人橘井堂津和野共存病院
副院長 内科・神経内科
飯島献一
----
パーキンソン病の疫学
パーキンソン病とは
パーキンソン病の臨床診断
パーキンソニズムを呈する疾患
パーキンソニズムを疑ったら
パーキンソン病の非運動症状
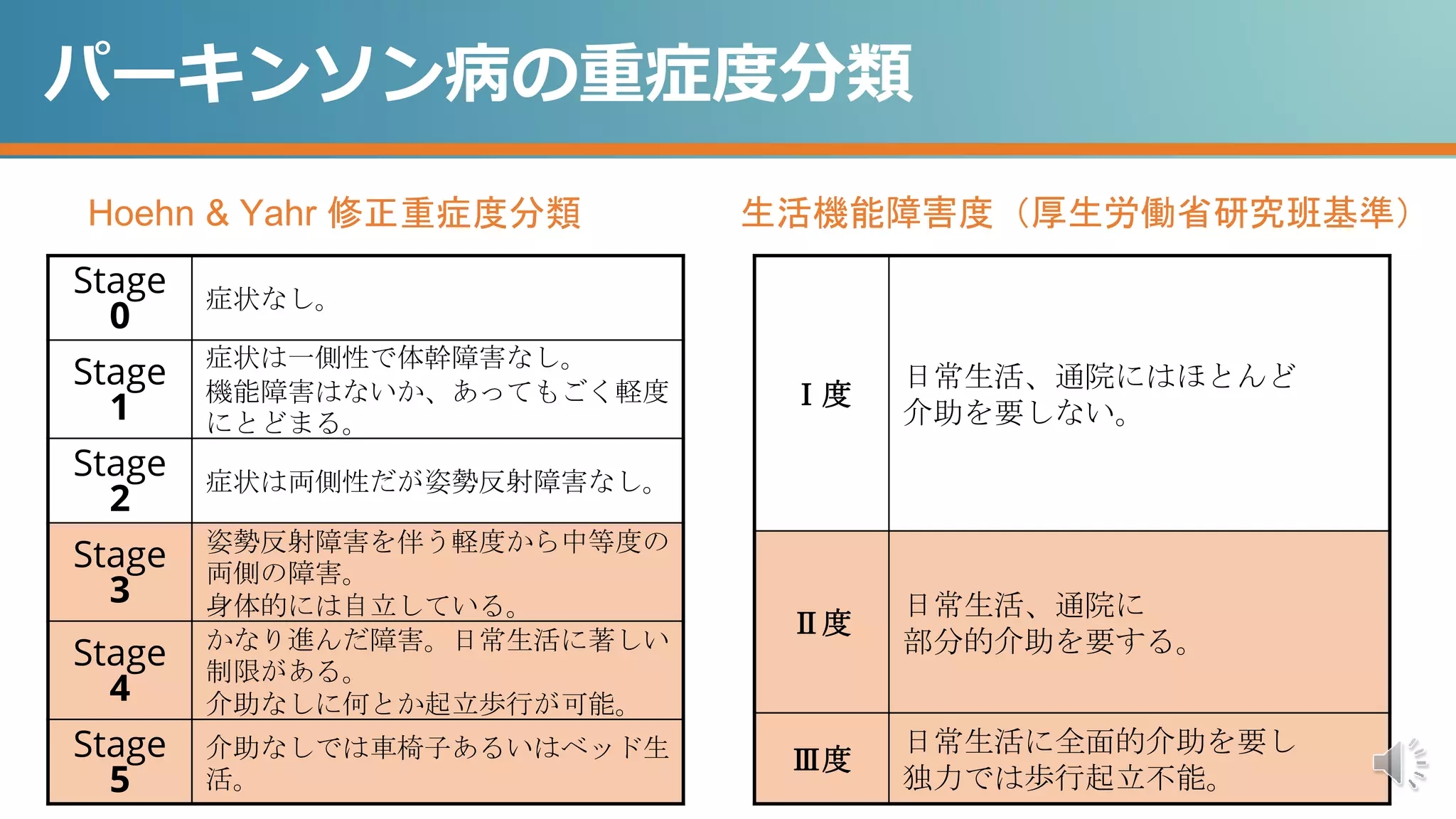
パーキンソン病の重症度分類
パーキンソン病の治療
ケース検討: 外来編(診断)
ケース検討: 外来編(臨床経過)
ケース検討: 入院編
パーキンソン病の生活支援
総合診療医とパーキンソン病
まとめ
----
<NEURAL GP Networkとは>
島根県初・総合診療医育成プロジェクト
地域医療現場と大学を結ぶTeal型組織構造
診療医療の育成は現場においてのみ可能である。
しかし、現場だけでは日本全体の総合診療を成長させるには不十分。
だから、わたしたちは今、
島根県からITを駆使して総合医療のニューラルネットワーク構築を目指します。
NEURAL GP Network WEBサイト: https://shimanegp.com/




![パーキンソニズムを呈する疾患
I.特発性パーキンソニズム(①パーキンソン病)
• 孤発性パーキンソン病
[・レビー小体型認知症(剖検脳の病理組織学的初見はパーキンソン病と共通)]
II.家族性パーキンソニズム
III.パーキンソニズムを呈する他の神経変性疾患
• 線条体黒質変性症(多系統萎縮症)
• 進行性核上性麻痺
• 大脳皮質基底核変性症
IV.症候性(二次性)パーキンソニズム
• ③薬剤性:抗精神病薬、制吐薬、消化器病薬、抗うつ薬
• ②脳血管障害:血管障害性パーキンソニズム
• 中毒性:一酸化炭素、マンガン、MPTP (1-メチル-4-フェニル-1,2,3,6-テトラヒ
ドロピリジン)
• 代謝性:副甲状腺機能低下症、ウイルソン病、肝硬変
• 脳腫瘍、頭部外傷後](https://image.slidesharecdn.com/r4-220215092626/75/ADVANCED-5-2048.jpg)