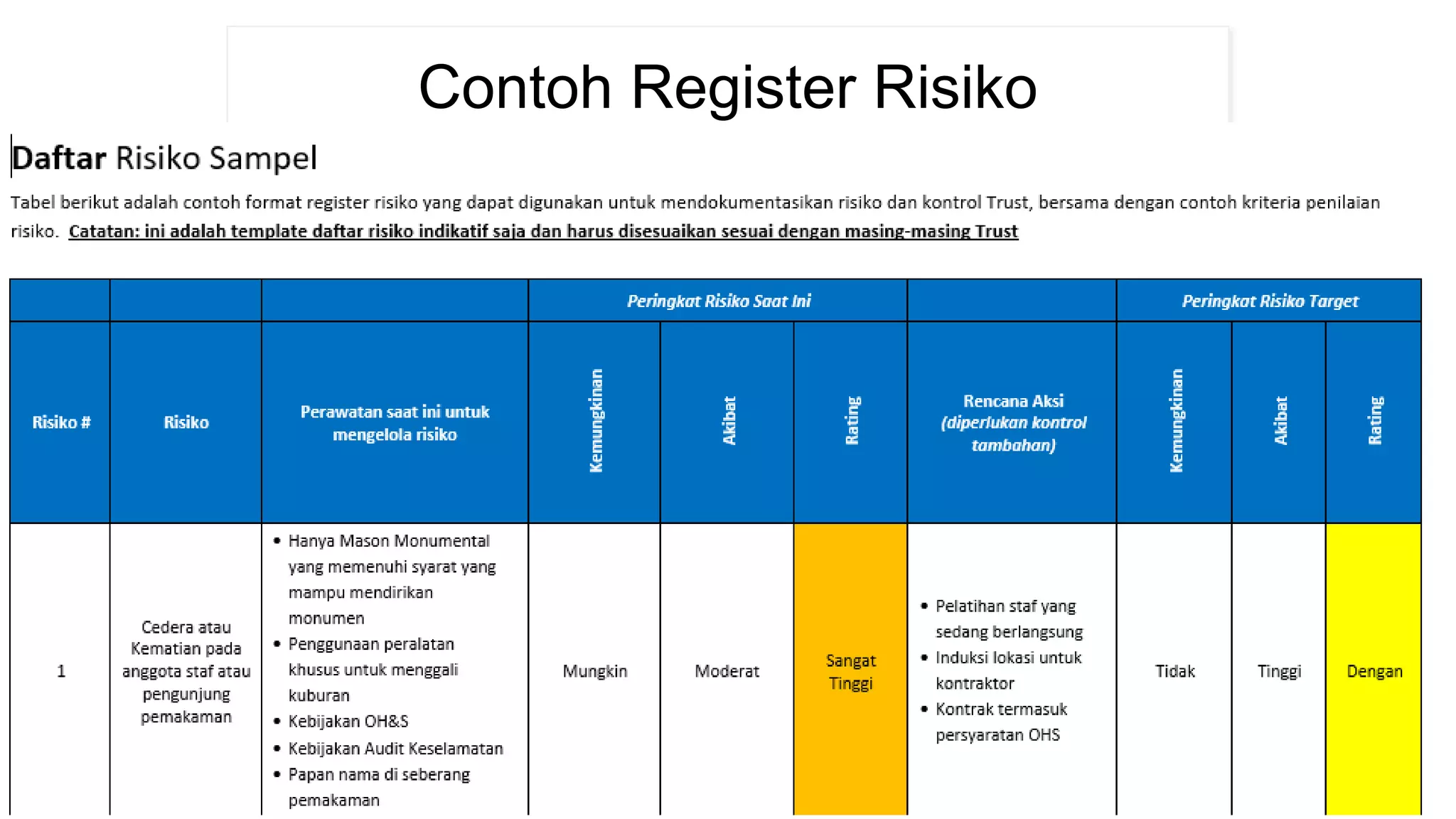
Manajemen risiko dalam pelayanan kesehatan di Puskesmas bertujuan untuk mengidentifikasi, menilai, dan menangani berbagai risiko yang dapat mempengaruhi pasien, karyawan, dan organisasi untuk mencapai tujuan keselamatan pasien dan kualitas layanan yang optimal. Rencana manajemen risiko mencakup proses identifikasi risiko, prioritisasi, pelaporan insiden, investigasi, dan mitigasi risiko secara berkelanjutan.