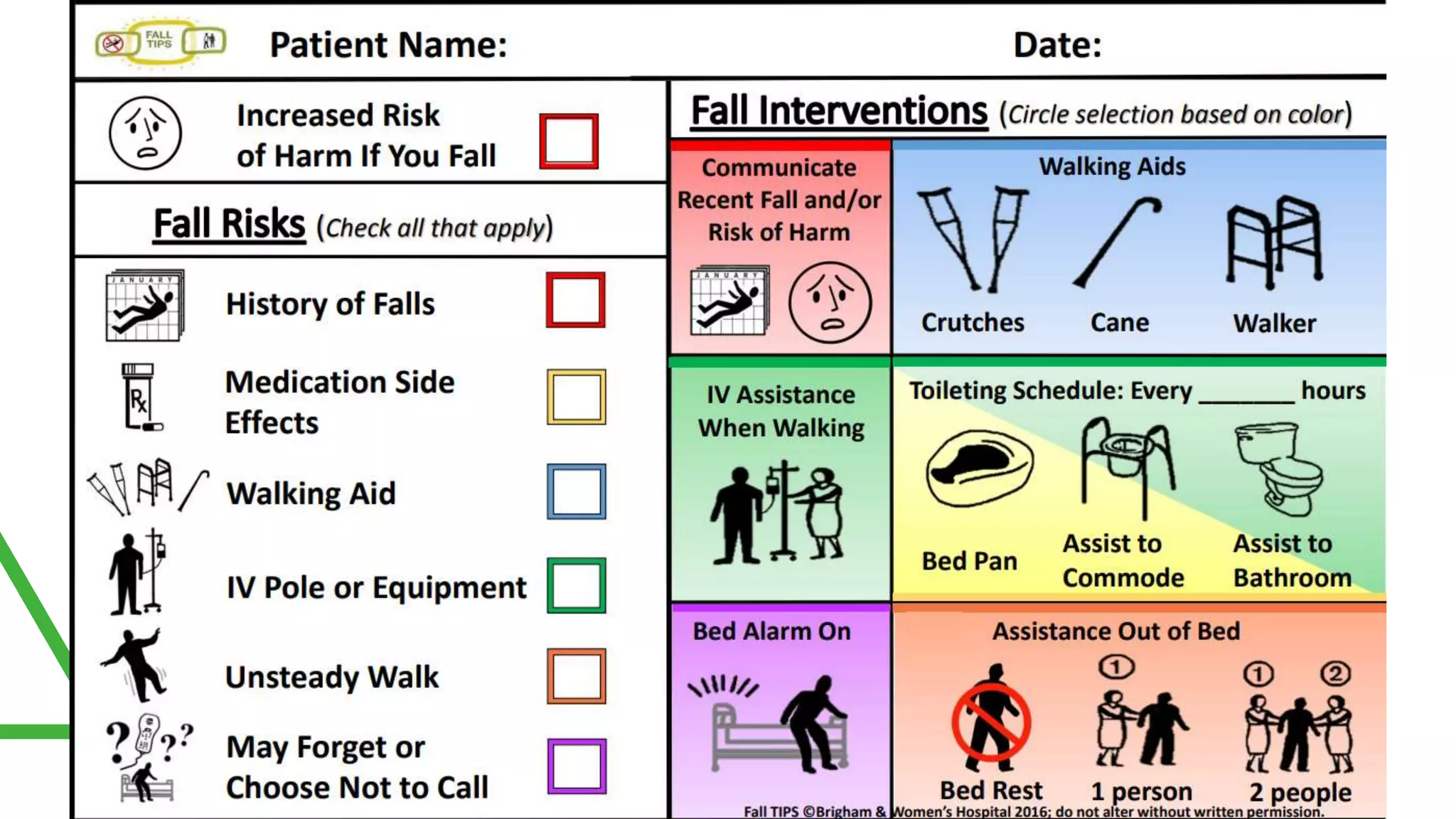
Dokumen ini membahas upaya pengurangan risiko cedera akibat jatuh di fasilitas kesehatan, dengan menerapkan proses pengkajian risiko pribadi dan strategi pencegahan berbasis bukti untuk pasien berisiko. Jatuh berpotensi menyebabkan kematian dan cacat, dan penanganan yang tepat serta keterlibatan pasien dan keluarga dalam rencana pencegahan sangat ditekankan. Penggunaan skala Morse fall sebagai alat untuk mengidentifikasi faktor risiko dan merancang intervensi yang sesuai menjadi bagian penting dalam program pencegahan jatuh.