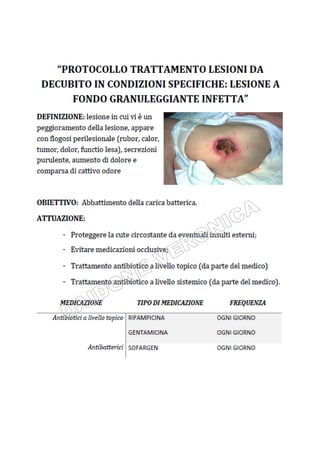
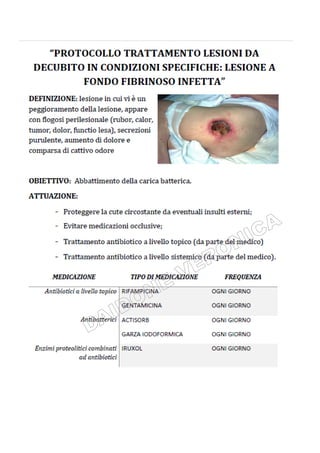
Il documento tratta la valutazione e gestione delle lesioni da decubito, evidenziando l'importanza della prevenzione attraverso la valutazione del rischio, l'implementazione di misure preventive e il monitoraggio continuo. Si utilizza la scala Braden per identificare i pazienti a rischio e si delineano strategie specifiche per il trattamento e l'educazione sanitaria. Uno degli obiettivi principali è garantire l'integrità cutanea e migliorare la qualità dell'assistenza ai pazienti vulnerabili.