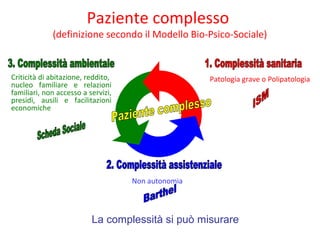
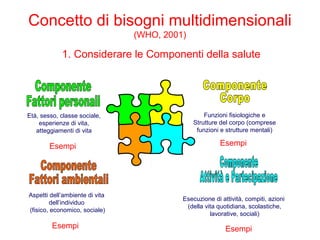
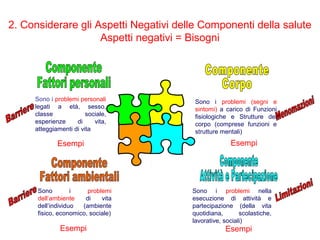
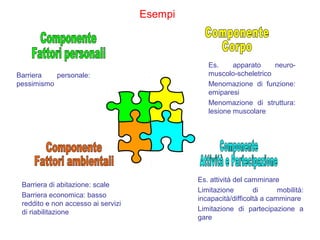
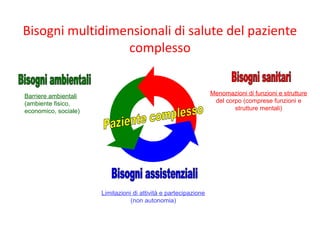
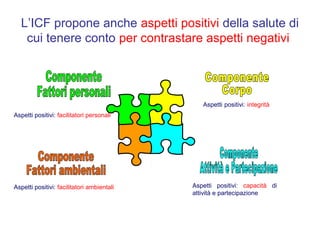
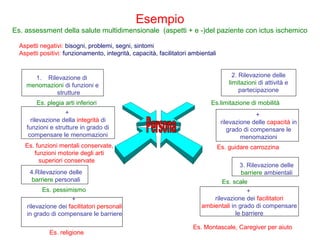
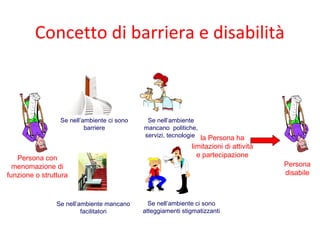
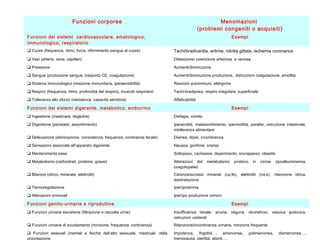
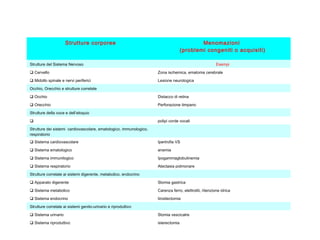
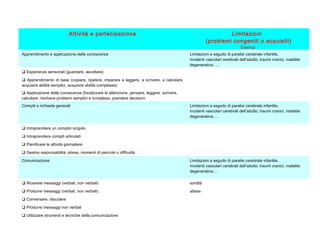
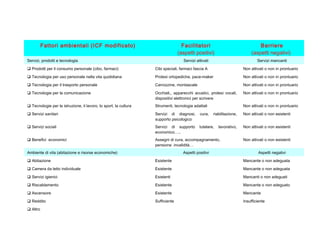
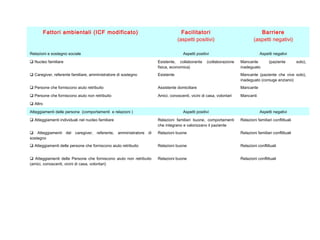
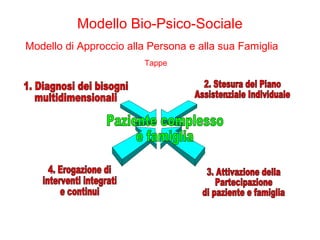
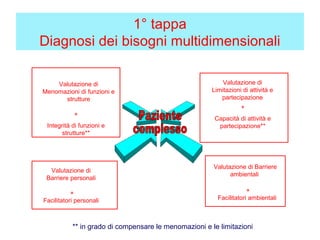
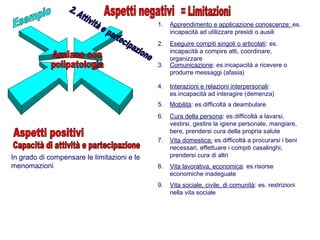
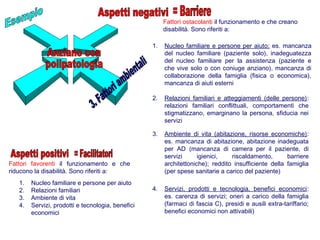
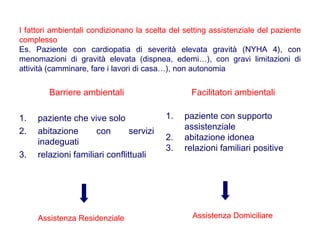
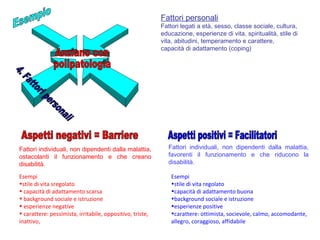
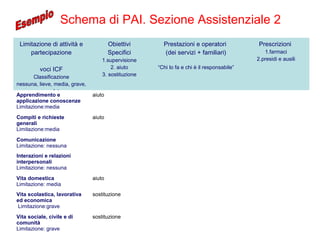
Il documento analizza il concetto di paziente complesso, secondo un approccio bio-psico-sociale, evidenziando le necessità multidimensionali di salute e le barriere che ostacolano il funzionamento. Si fa riferimento alla Classificazione Internazionale del Funzionamento (ICF) per identificare menomazioni, limitazioni di attività, e barriere ambientali e personali, adottando un metodo che integra anche aspetti positivi della salute. L'importanza della rilevazione dei bisogni multidimensionali è fondamentale per una gestione efficace delle problematiche di salute dei pazienti complessi.