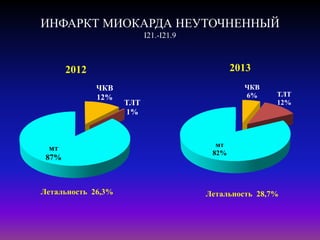
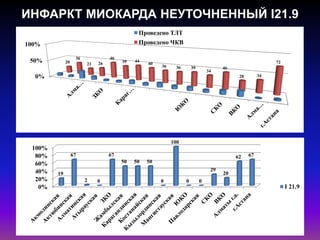
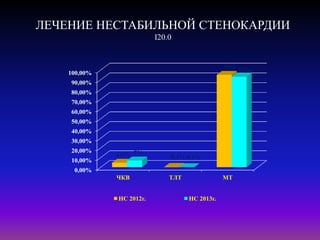
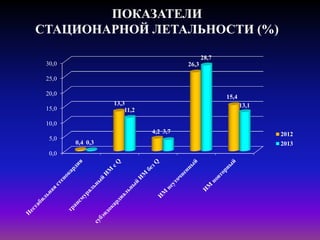
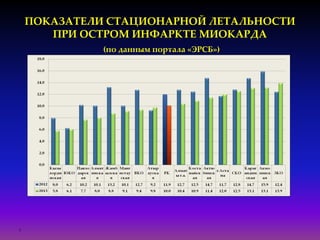
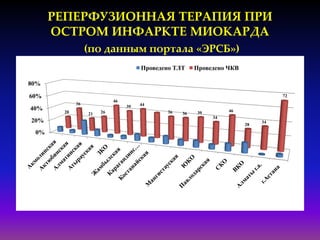
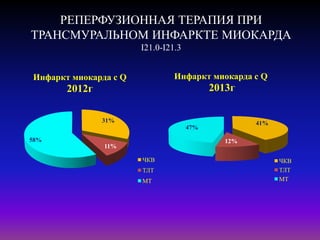
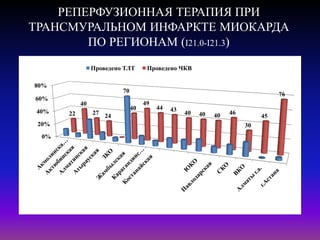
Документ посвящен современным аспектам диагностики и лечения острого коронарного синдрома в Казахстане, включая стратегии лечения и статистику по заболеваемости. Рассматриваются рекомендации по ведению пациентов, включая алгоритмы действий и программы реабилитации. Приводятся данные о летальности и эффективности реперфузионной терапии в регионе.




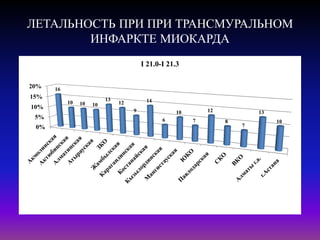

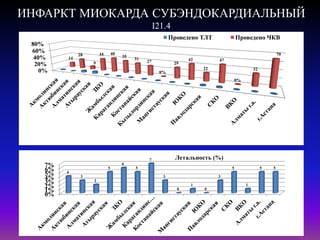
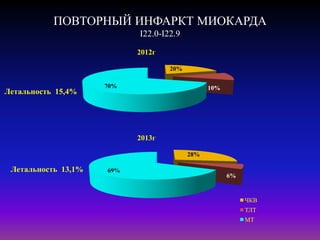
![ПОВТОРНЫЙ ИНФАРКТ МИОКАРДА I22.0-I22.9
0
5
10
15
20
25
30
35
[ЗНАЧЕНИЕ]
[ЗНАЧЕНИЕ]
14
[ЗНАЧЕНИЕ]
25
18
24
0
3
6
17
22
15
10
22
Летальность (%)
25
31
27
18
0
46
18
47 50
29
36
20
49
22 24
63](https://image.slidesharecdn.com/001-140806224144-phpapp02/85/slide-15-320.jpg)