M.Tuberculosis.pptx
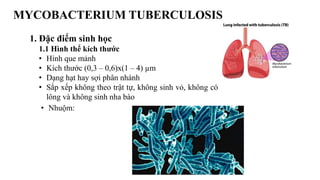
- 1. MYCOBACTERIUM TUBERCULOSIS 1. Đặc điểm sinh học 1.1 Hình thể kích thước • Hình que mảnh • Kích thước (0,3 – 0,6)x(1 – 4) µm • Dạng hạt hay sợi phân nhánh • Sắp xếp không theo trật tự, không sinh vỏ, không có lông và không sinh nha bào • Nhuộm:
- 2. Nhuộm nóng (phương pháp Ziehl – Neelsen) hay nhuộm lạnh (phương pháp Kinyoun) bắt màu đỏ trên nền xanh. Ngoài ra, có thể dùng phương pháp nhuộm huỳnh quang với auramine O, rhodamine hay fluorochrome… bắt màu vàng trên nền xanh đậm. M.Tuberculosis trên tiêu bản nhuộm Ziehl-Neelsen M.Tuberculosis trên tiêu bản nhuộm huỳnh quang • Nhuộm:
- 3. 1.2 Tính chất nuôi cấy • Ưa khí tuyệt đối, mọc tốt nhất ở 37°C, pH 6,7 – 6,9. • Thời gian sinh sản chậm, chu kỳ phân bào khoảng 15 – 22 giờ • Môi trường nuôi cấy gồm: Môi trường chọn lọc: có kháng sinh để ức chế sự phát triển của tạp khuẩn và nấm. Môi trường không chọn lọc.
- 4. • Có 3 môi trường thường được dùng: – Môi trường thạch bán tổng hợp (Middlebrook 7H10 và 7H11): dùng để quan sát khuẩn lạc và làm kháng sinh đồ. – Môi trường trứng (Lowenstein-Jesen): mọc chậm (3 – 6 tuần), tạo khuẩn lạc thể R, Mycobacterium khác mọc nhanh hơn (3-4 ngày). – Môi trường lỏng (Middlebrook 7H9 và 7H12): giúp tăng sinh vi khuẩn, mọc thành cụm hoặc lớp dày trên bề mặt môi trường, leo lên thành ống nghiệm. Nếu có thêm Tweens, vi khuẩn sẽ mọc phân tán trong môi trường. Khuẩn lạc M.tuberculosis trên môi trường Lowenstein-Jesen
- 5. 1.3 Khả năng sinh độc tố – Không có ngoại độc tố. Tính độc các lipid, chủ yếu là acid mycolic bảo vệ vi khuẩn chống lại bạch cầu, gây độc cho cơ thể khi vi khuẩn chết. – Thành tế bào có thể gây phản ứng quá mẫn muộn và 1 số phản ứng chống lại tình trạng nhiễm trùng ở cơ thể ký chủ. Các thành phần được tìm thấy chủ yếu ở thành tế bào: Lipid: Muramyl dipeptide (từ peptidoglycan) tạo phức hợp với các acid mycolic u hạt và phospholipid chất hoại tử bã đậu. Protein: phản ứng quá mẫn muộn, tạo kháng thể. Polysaccharide: gây ra quá mẫn tức thì, có vai trò là kháng nguyên huyết thanh. – Yếu tố tạo thừng: làm cho vi khuẩn khi mọc sẽ sắp xếp thành chuỗi song song và xoắn lại vào nhau sợi thừng và liên quan đến ĐỘC TÍNH của vi khuẩn vì nó có tác dụng ngăn cản sự di chuyển của bạch cầu, tạo các u hạt mạn tính.
- 6. 1.4 Sức đề kháng • Có sức đề kháng cao. • Nhiệt độ và tia tử ngoại diệt vi khuẩn dễ dàng. • Ánh sáng mặt trời chiếu trực tiếp diệt vi khuẩn sau 50 phút.
- 8. 3. Chẩn đoán vi sinh học – Tùy vị trí thương tổn bệnh phẩm phải lấy sẽ khác nhau (đàm, mủ, nước tiểu, dịch não tủy, dịch dạ dày, mẫu sinh thiết mô. – Tùy trường hợp, để tang khả năng phát hiện vi khuẩn cô đặc bệnh phẩm làm loãng và diệt bớt tạp khuẩn, sau đó ly tâm lấy cặn lắng để tìm vi khuẩn lao (bệnh phẩm lỏng). – Đàm đặc thì thường dùng acid sulfuric, natri hidroxid.
- 9. 3.1 Nhuộm • Nhuộm Ziehl-Neelsen: tìm trực khuẩn kháng acid (AFB – Acid-fasr bacillin). • Nhuộm huỳnh quang: thuốc nhuộm thường dùng là auramine O trực khuẩn kháng acid sẽ phát sáng màu vàng nổi bật trên nền xanh đen. Khảo sát hình thể AFP: đếm số vi khuẩn kháng acid (AFB) trung bình trên 1 vi trường/100 vi trường: 0 < AFB trung bình / vi trường < 1 : + 1 < AFB trung bình / vi trường < 10 : + + AFB trung bình / vi trường > 10 : + + +
- 10. 3.2 Nuôi cấy phân lập – Cấy vào môi trường chọn lọc lỏng và đặc. – Ủ: 37⁰C, có 5 – 10% CO2 trong 8 tuần (có thể 12 tuần để tìm Mycobacterium không điển hình – Môi trường Lowenstein-Jesen. – Nuôi cấy trên phiến kính – phương pháp Pryce: thấy vi khuẩn kháng acid mọc hình ria mép hay hình quấn thừng. – Vi khuẩn được định dang dựa vào tốc độ mọc, hình dạng khuẩn lạc, sắc tố và tính chất sinh hóa cần 6 – 8 tuần.
- 11. 3.3 Định danh bằng vi khuẩn lao các đoạn dò (DNA probe) đặc hiệu – Các đoạn dò DNA gắn với các hóa chất được cho lai bổ sung đặc hiệu với chuỗi rRNA của tế bào vi khuẩn mọc trên môi trường đặc hay lỏng. – Phương pháp nhanh, nhạy, đặc hiệu, rút ngắn thời gian chẩn đoán từ vài ngày đến vài tuần. 3.4 Phương pháp sắc ký lỏng đặc hiệu năng cao phân tích sự khác biệt trong thành phần các acid mycolic ở tế bào vi khuẩn. 3.5 Phát hiện trực tiếp DNA trong bệnh phẩm bằng phản ứng trùng hợp chuỗi PCR: nhanh, có độ nhạy 55 – 90%, độ đặc hiệu lên đến 99%.
- 12. 3.6 Tiêm truyền động vật – Động vật thí nghiệm: chuột lang. – Vi khuẩn được tiêm vào mặt trong đùi. – Lượng vi khuẩn đủ lớn hạch lympho sưng to sau 2 – 3 tuần chuột gầy sút và chết nhanh chóng. – Tổn thương lao ở gan, lách,... Hiếm thấy ở phổi. 3.7 Các xét nghiệm huyết thanh học trong chẩn đoán lao – Miễn dịch được gắn men phát hiện các kháng nguyên, kháng thể. – Độ nhạy và độ đặc hiệu còn kém hơn so với các phương pháp khác.
- 13. 3.8 Tìm dị ứng lao bằng phản ứng Mantoux – tuberculin skin test – Không có giá trị chẩn đoán bệnh – Phản ứng cho kết quả dương tính ở những người đã tiếp xúc với vi khuẩn lao (lao sơ nhiễm, dùng vắc-xin hoặc bị bệnh lao) – Phương pháp thường dùng là Mantoux: tiêm 0,1 ml tuberculin vào trong da sau 48 – 72 giờ đọc kết quả bằng cách đo đường kính nốt mẩn xuất hiện nơi vết tiêm
- 14. – Dương tính khi đường kính nốt mẩn: • ≥ 5mm: Bệnh nhân HIV/AIDS. Gần đây có tiếp xúc bệnh nhân lao. Có những tổn thương xơ hóa trên X-quang phổi do bệnh lao cũ. Người được ghép tạng đặc. Những trường hợp có dùng liệu pháp ức chế miễn dịch. • ≥ 10mm: Người di cư từ các quốc gia có tần suất lưu hành bệnh cao. Nhân viên làm việc nơi có nguy cơ gây bệnh. Bệnh nhân có tình trạng lâm sàng nguy cơ cao: đái tháo đường, bụi phổi silic, thận mạn tính,... Người tiêm chích ma túy. Trẻ < 4 tuổi và trẻ em phơi nhiễm. • ≥ 15 mm: Các đối tượng còn lại
- 16. 3.KHẢ NĂNG GÂY BỆNH: *Đường lây truyền: Đường hô hấp Đường ăn uống Đường da bị tổn thương, niêm mạc, kết mạc,.. *Sự phát tán của vi khuẩn lao trong cơ thể kí chủ: Vị trí nhiễm ban đầu Hạch bạch huyết dòng máu Hạt lao(bã đậu) Phế quản Phế nang, tiêu hóa
- 17. *Sự tăng trưởng nội bào: Mycobacteria củng cố trong mô chủ yếu • tế bào đơn nhân, • tế bào lưới nội mô, • tế bào khổng lồ (giant cell). - Thuận lợi của VK khi ở các tế bào miễn dịch: khó khăn cho việc hóa trị liệu và giúp cho các vi khuẩn có thể tồn tại dai dẳng. - Hạn chế: quá trình nhân lên VK lao cũng bị hạn chế rất nhiều
- 18. - Bệnh lao xảy ra khi cơ thể suy yếu, bệnh phối hợp, điều kiện làm việc và sinh hoạt không tốt, trình độ vệ sinh, điều kiện lao động và mức sống ảnh hưởng lớn đến khả năng mắc bệnh và điều trị bệnh. - Nhiễm vi khuẩn lao là thể tiềm ẩn không triệu chứng: chủ yếu (10% những người này trong cuộc đời họ sẽ tiến triển thành bệnh lao có triệu chứng) - Bệnh lao là một bệnh mạn tính, toàn thân.
- 19. * Vi khuẩn có thể khu trú và gây bệnh ở bất cứ cơ quan nào và có 2 giai đoạn -Nhiễm lao (Latent TB Infection): +Không triệu chứng +Không cảm thấy buồn nôn +Không lây cho người khác được +Xét nghiệm lao trên da dương tính hoặc xét nghiệm máu dương tính -Bệnh lao (TB Disease): +Ho nặng kéo dài 3 tuần hoặc lâu hơn +Đau ở ngực +Ho ra máu hoặc đờm
- 20. *Miễn dịch và quá mẫn: Sơ nhiễm lao cơ thể tạo đ/ứng MD -Bạch cầu đơn nhân thực bào, hạn chế sự nhân lên của các vi khuẩn, phát tán VK vào hệ bạch huyết, thậm chí tiêu diệt chúng. -Các kháng thể chống lại các thành phần khác nhau của vi khuẩn lao cũng xuất hiện trong huyết thanh bệnh nhân, nhưng không giúp tiêu diệt VK lao. Phát hiện nhờ CHẨN ĐOÁN HUYẾT THANH.
- 21. - Phản ứng quá mẫn với trực khuẩn lao, thể hiện qua sự dương tính của phản ứng tuberculin. Hiện tượng quá mẫn cảm và khả năng đề kháng có liên quan rõ rệt với miễn dịch qua trung gian tế bào: hiện tượng quá mẫn muộn với các thành phần trong tế bào vi khuẩn lao nhằm bảo vệ cơ thể, chống lại bệnh lao, được mô tả qua thử nghiệm của Koch Phản ứng lao tố (IDR):
- 22. Phản ứng lao tố (IDR): + Tiêm trong da 0.1ml tuberculin ở mặt trước trong cẳng tay + Đọc kết quả sau 48-72 + Xuất hiện quầng cứng đỏ >10mm IDR dương tính đã tiếp xúc vs TK lao và có đáp ứng miễn dịch. + Ngược lại IDR(-) chưa tiếp xúc TK lao + Xác định yếu tố dị ứng lao không có giá trị chẩn đoán bệnh
- 23. - Miễn dịch chủ động chống vi khuẩn lao: +Kháng nguyên: huyền dịch chứa vi khuẩn sống không còn độc lực, vi khuẩn chết, ribosom của tế bào vi khuẩn lao... + Vắc-xin BCG: được tiêm trong da 6-10 tuần (90% t/h tiêm: tuberculin (+)). Hiện tượng quá mẫn này duy trì khoảng 4 năm, và cần phải tiêm BCG nhắc lại khi p/ứ tuberculin (+) (-).
- 24. 4. PHÒNG BỆNH VÀ ĐIỀU TRỊ:
- 26. *Điều trị: Thuốc: phối hợp thuốc để tăng hiệu quả điều trị và tránh đề kháng thuốc khi dùng đơn trị liệu 1. Hàng đầu: INH, Rifampin, Streptomycin, PZA (pyrazinamide), Ethambutol. 2. Hàng thứ hai: Kanamycin, Capreomycin, Ethionamide, Cycloserine, Ofloxacin, Ciprofloxacin, (dùng khi cần thiết: ít hiệu quả, độc tính). Theo dõi đ/ứ điều trị, tác dụng phụ thuốc
- 28. Thank you hí hí <3