Recommended
PPTX
PPTX
Ncd forum 2016 (ckd complication kpp)
PPTX
PPT
การป้องกันโรคไตแบบบูรณาการ “งานของหมอและประชาชน”
PPTX
Ncd forum2016แผนการดำเนินงาน ปี 2560
PDF
คู่มือปฏิบัติงาน CKD 2559
PDF
รูปแบบการจัดการ Ckd clinic และ แนวทางการพัฒนาบุคลากร
PDF
คู่มือปฏิบัติการเพื่อดำเนินงานลดโรคไตเรื้อรัง Ckd
PPTX
PDF
แนวทางการตรวจคัดกรองและดูแลรักษาภาวะแทรกซ้อนทางไต
PDF
รวม Ckd introduction guideline and ckd clinic model of thailand with kpi thai...
PDF
คู่มือปฏิบัติการเพื่อดำเนินงานลดโรคไตเรื้อรัง CKD
PPTX
Cipo สาขาไต รอบ 6 เดือน 2559 update 16 พค 59
PPTX
แนวทางดำเนินงานเพื่อลดโรคไตเรื้อรัง
PPTX
แนวทางการประเมินผลคลินิกชะลอไตเสื่อม CKD Clinic คุณภาพ
PPTX
PDF
คู่มือการอบรมเพื่อพัฒนาศักยภาพ อสม ในการดำเนินงานเพื่อลดโรคไตเรื้อรัง
PPTX
แนวทางการพัฒนา CKD clinic �และ �เครือข่ายการดูแลผู้ป่วยโรคไตเรื้อรัง�ของกระทร...
PDF
โรคไตเรื้อรัง Chronic Kidney Disease
PDF
Hand out CKD & RRT มิราเคิลแกรนด์ 7 กรกฎาคม 2559
PDF
ขั้นตอนการประเมินความเสี่ยงเบาหวานและความดันโลหิตสูง
PPTX
ฺการดำเนินการCKD Clinic ในจังหวัดปทุมธานี
PPTX
ประเด็นพัฒนา Pre dialysis ckd
PPTX
แนวทางการดูแลผู้ป่วยโรคไตเรื้อรังในชุมชน
PDF
Hand out service plan มหาราช นำเสนอ สสจ. 29 เมษายน 2559
PDF
แนวทางเวชปฏิบัติการดูแลโภชนบำบัดในโรคเบาหวาน
PDF
Service plan 15 ธันวาคม 2558 _ นพ.สกานต์ บุนนาค
PDF
รายงานผลการทบทวนการบริโภคเกลือและโซเดียม
PPTX
Chronic Kidney Disease, CKD, Nephrology,
PPTX
8-1. Progression of CKD to CRF. Vladimir Dlin (eng)
More Related Content
PPTX
PPTX
Ncd forum 2016 (ckd complication kpp)
PPTX
PPT
การป้องกันโรคไตแบบบูรณาการ “งานของหมอและประชาชน”
PPTX
Ncd forum2016แผนการดำเนินงาน ปี 2560
PDF
คู่มือปฏิบัติงาน CKD 2559
PDF
รูปแบบการจัดการ Ckd clinic และ แนวทางการพัฒนาบุคลากร
PDF
คู่มือปฏิบัติการเพื่อดำเนินงานลดโรคไตเรื้อรัง Ckd
What's hot
PPTX
PDF
แนวทางการตรวจคัดกรองและดูแลรักษาภาวะแทรกซ้อนทางไต
PDF
รวม Ckd introduction guideline and ckd clinic model of thailand with kpi thai...
PDF
คู่มือปฏิบัติการเพื่อดำเนินงานลดโรคไตเรื้อรัง CKD
PPTX
Cipo สาขาไต รอบ 6 เดือน 2559 update 16 พค 59
PPTX
แนวทางดำเนินงานเพื่อลดโรคไตเรื้อรัง
PPTX
แนวทางการประเมินผลคลินิกชะลอไตเสื่อม CKD Clinic คุณภาพ
PPTX
PDF
คู่มือการอบรมเพื่อพัฒนาศักยภาพ อสม ในการดำเนินงานเพื่อลดโรคไตเรื้อรัง
PPTX
แนวทางการพัฒนา CKD clinic �และ �เครือข่ายการดูแลผู้ป่วยโรคไตเรื้อรัง�ของกระทร...
PDF
โรคไตเรื้อรัง Chronic Kidney Disease
PDF
Hand out CKD & RRT มิราเคิลแกรนด์ 7 กรกฎาคม 2559
PDF
ขั้นตอนการประเมินความเสี่ยงเบาหวานและความดันโลหิตสูง
PPTX
ฺการดำเนินการCKD Clinic ในจังหวัดปทุมธานี
PPTX
ประเด็นพัฒนา Pre dialysis ckd
PPTX
แนวทางการดูแลผู้ป่วยโรคไตเรื้อรังในชุมชน
PDF
Hand out service plan มหาราช นำเสนอ สสจ. 29 เมษายน 2559
PDF
แนวทางเวชปฏิบัติการดูแลโภชนบำบัดในโรคเบาหวาน
PDF
Service plan 15 ธันวาคม 2558 _ นพ.สกานต์ บุนนาค
PDF
รายงานผลการทบทวนการบริโภคเกลือและโซเดียม
Viewers also liked
PPTX
Chronic Kidney Disease, CKD, Nephrology,
PPTX
8-1. Progression of CKD to CRF. Vladimir Dlin (eng)
PPTX
Signs and symptoms OF kidney failure
PPTX
PPT
PPTX
PPT
Anatomy and physiology of urinary system
PPTX
Chronic Kidney Disease (CKD) - At a Glance - Dr. Gawad
PPT
PPTX
Chronic Kidney Disease (CKD)
Similar to Ncd forum 2016 (ckd complication kpp)
PDF
PDF
PDF
การวินิจฉัยโรคไตเรื้อรังและแนวทางการคัดกรอง
PDF
PPTX
การใช้ยาในผู้ป่วยไตเรื้อรัง
PPTX
Slide อจ.นพ.วินัย ลีสมิทธิ์
PDF
Pdf diabetes & ckd for nurses
PPT
PPTX
Hand out km & best practice อุดรธานี พฤศจิกายน 2557
PDF
แนวทางการตรวจคัดกรองและดูแลรักษาภาวะแทรกซ้อนทางไต
PDF
แนวทางการตรวจคัดกรองและดูแลรักษาโรคไต
PDF
การดูแลผู้ป่วยโรคไตเรื้อรังในโรงพยาบาลบางละมุง
PDF
DOCX
PDF
หนังสือความรู้เรื่องโรคไต
PDF
PDF
PDF
PDF
PPT
Case esrd วรงค์วุฒิ 11 ส.ค. 53
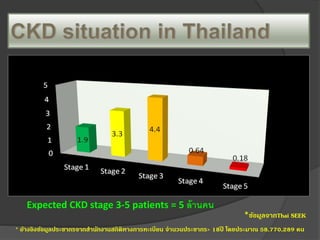
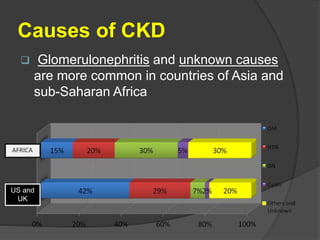
Ncd forum 2016 (ckd complication kpp) 2. 4. Causes of CKD
Glomerulonephritis and unknown causes
are more common in countries of Asia and
sub-Saharan Africa
US and
UK
5. Causes of CKD
Environmental causes [Pesticides, analgesic
abuses, herbal medications] are more
common among developing countries
CKDu appears to be a rural disease, affecting farm
workers, the majority of them men between their 30s
and 50s
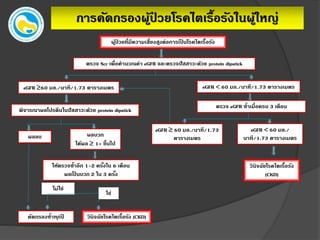
6. 7. การคัดกรองผู้ป่ วยโรคไตเรื้อรังในผู้ใหญ่
ผู้ป่ วยที่มีความเสี่ยงสูงต่อการเป็ นโรคไตเรื้อรัง
ตรวจ Scr เพื่อคานวณค่า eGFR และตรวจปัสสาวะด้วย protein dipstick
ผลลบ
ตรวจ eGFR ซ้าเมื่อครบ 3 เดือน
พิจารณาผลโปรตีนในปัสสาวะด้วย protein dipstick
eGFR 60 มล./นาที/1.73 ตารางเมตรeGFR 60 มล./นาที/1.73 ตารางเมตร
ผลบวก
ได้ผล 1+ ขึ้นไป
eGFR 60 มล./นาที/1.73
ตารางเมตร
eGFR 60 มล./
นาที/1.73 ตารางเมตร
วินิจฉัยโรคไตเรื้อรัง
(CKD)
ให้ตรวจซ้าอีก 1-2 ครั้งใน 6 เดือน
ผลเป็ นบวก 2 ใน 3 ครั้ง
วินิจฉัยโรคไตเรื้อรัง (CKD)คัดกรองซ้าทุกปี
ใช่
ไม่ใช่
8. คาจากัดความโรคไตเรื้อรัง(สมาคมแห่งประเทศไทย 2558)
Chronic Kidney Disease (CKD) มีลักษณะอย่างใดอย่างหนึ่ง
1. ผิดปกติ >3 เดือน ( eGFR ผิดปกติ หรือไม่ก็ได้)
1.1 ผิดปกติ ≥ 2 ครั้ง ใน 3 เดือน
1.1.1 albuminuria
albumin excretion rate (AER) > 30 mg/24h หรือ
albumin-to- excretion rate (AER) > 30 mg/g
1.1.2 ตรวจพบเม็ดเลือดแดงในปัสสาวะ (hematuria)
1.1.3 electrolyte ผิดปกติ (ท่อไตผิดปกติ)
1.1.4 ผิดปกติทางรังสีวิทยา หรือ โครงสร้าง/พยาธิสภาพ
1.1.5 ประวัติผ่าตัดปลูกถ่ายไต
2. eGFR< 60 ml/1.73m2 > 3 เดือน ±ภาวะไตผิดปกติ
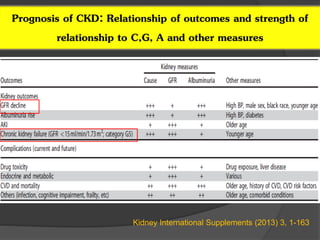
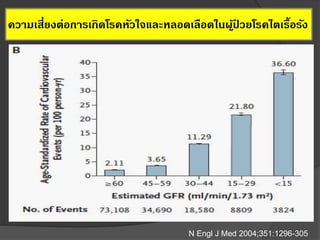
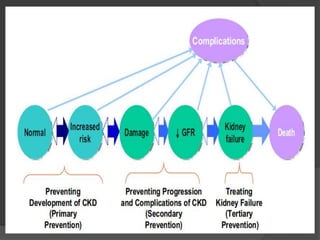
9. 10. Prognosis of CKD: Relationship of outcomes and strength of
relationship to C,G, A and other measures
Kidney International Supplements (2013) 3, 1-163
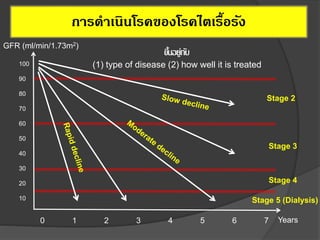
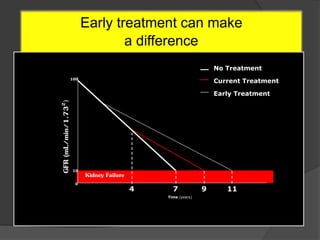
11. Early treatment can make
a difference
100
10
0
No Treatment
Current Treatment
Early Treatment
4 7 9 11
Time (years)
Kidney Failure
GFR(mL/min/1.732)
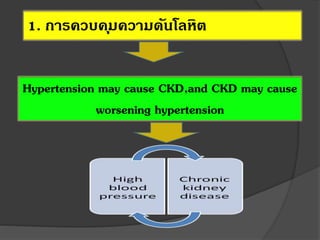
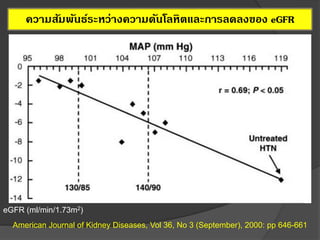
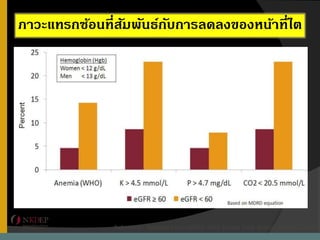
12. 13. 14. ความดันโลหิต และ การลดลงของหน้าที่ไต
การควบคุมความดันโลหิตมีความสาคัญกว่ายารักษาความดันโลหิต
เป้ าหมายของการควบคุมความดันโลหิต
Proteinuria BP < 130/80
ไม่มี proteinuria BP < 140/90
Proteinuria: เลือก ACEi or ARB เป็ นอันดับแรก
Proteinuria
UACR >30 mg/g Cr
UPCR >150 mg/g Cr
Urine dipstick 1+
Hypertens Res. 2014;37(11):993-998.
15. 16. ข้อแนะนาการใช้ยา ACEi or ARB
หลีกเลี่ยงการใช้ยา ในผู้ป่ วย bilateral renal artery stenosis
(RAS), โปตัสเซียมในเลือดสูง, ประวัติแพ้ยา
หลังให้ยาควรประเมินผลข้างเคียง โดยติดตาม
CKD stage III F/U Cr, K 2-4 weeks
CKD stage IV F/U Cr, K 1-2 weeks
17. 21. ผู้ป่ วยที่ eGFR น้อยกว่า 30 ml/min/1.73m2 ควร
ได้รับโปรตีน 0.8 กรัม/กิโลกรัมของ น้าหนักตัวที่ควร
เป็ นต่อวัน
ผู้ป่ วยโรคไตเรื้อรัง ควรได้รับโปรตีนที่มีคุณภาพสูง
(high biological value protein)หรือโปรตีนที่มีกรดอะมิโน
จาเป็ นครบถ้วน ได้แก่ โปรตีนจากเนื้อสัตว์หรือไข่ขาว
เป็ นต้น อย่างน้อยร้อยละ 60
2.การรับประทานโปรตีน
22. เป้ าหมาย HbA1c 7.0% เพื่อป้ องกัน
microvascular complications ของเบาหวาน
รวมถึง โรคไตจากเบาหวาน
ไม่รักษา HbA1c <7.0% ในคนไข้ที่มี
ความเสี่ยงต่อการเกิด น้าตาลในเลือดต่า
เป้ าหมาย 7.0 – 8.0% ในคนไข้ที่มีโรค
ร่วม และ มีระยะเวลาที่คาดว่าจะมีชีวิตสั้น
Kidney International Supplements (2013) 3, 1-163
3.การควบคุมน้าตาลในเลือด
Balancing Act
23. 24. 25. 26. 27. คานิยามของโลหิตจาง
Hb < 13.0 g/dl ผู้ชาย
< 12.0 g/dl ผู้หญิง
สาเหตุ
ขาด Erythropoietin
โลหิตจางจากการขาดเหล็ก
สาเหตุอื่น
โลหิตจางในผู้ป่ วยไตเรื้อรัง
28. IDA : iron deficiency anemia and MA : megaloblastic anemia
Mayo Clin Proc. 2005;80(7):923-936
Approach anemia จาก CBC
29. eGFR < 45 ml/min/1.73m2
No leucopenia or thrombocytopenia
NCNC anemia, normal RDW
Exclude chronic infection and/or
inflammation
Anemia of CKD
30. เป้ าหมายของการรักษา
Hb 10-11.5 g/dl
ประโยชน์ของการรักษาโลหิตจางในผู้ป่ วยไตเรื้อรัง
ลดหัวใจโต
ทาให้คุณภาพชีวิตดีขึ้น
รักษา
แก้สาเหตุของโลหิตจาง
Erythropoietin สาหรับโลหิตจางจากโรคไตเรื้อรัง
โลหิตจางในผู้ป่ วยไตเรื้อรัง
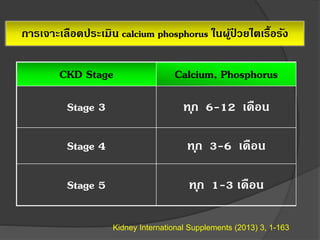
31. 32. การเจาะเลือดประเมิน calcium phosphorus ในผู้ป่ วยไตเรื้อรัง
CKD Stage Calcium, Phosphorus
Stage 3 ทุก 6-12 เดือน
Stage 4 ทุก 3-6 เดือน
Stage 5 ทุก 1-3 เดือน
Kidney International Supplements (2013) 3, 1-163
33. ภาวะเลือดเป็ นกรดในผู้ป่ วยโรคไตเรื้อรัง
การให้ sodium bicarbonate จนระดับ bicarbonate ในเลือด
22-24 mEq/L ในผู้ป่ วยไตเรื้อรัง
ชะลอการเสื่อมของหน้าที่ไต
วิธีการให้ Sodium bicarbonate
○If serum HCO3 19-21 Start NaHCO3 (300) 2x2 oral pc
○If serum HCO3 < 18 Start NaHCO3 (300) 4x2 oral pc
○ติดตาม serum HCO3 level และ ปรับยาจน serum HCO3
level อยุ่ในระดับ 22-24 mEq/L
Am J Kidney Dis. 2016;67(4):696-702
34. 2. ภาวะแทรกซ้อนอื่นๆ ของโรคไตเรื้อรัง
1. โรคไตเรื้อรัง และ โรคหัวใจและหลอดเลือด
ผู้ป่ วยโรคไตเรื้อรังมีความเสี่ยงต่อการเกิด
โรคหัวใจ และ หลอดเลือดเพิ่มขึ้น
Kidney International Supplements (2013) 3, 1-163
ทาไม??
35. N Engl J Med 2004;351:1296-305
ความเสี่ยงต่อการเกิดโรคหัวใจและหลอดเลือดในผู้ป่ วยโรคไตเรื้อรัง
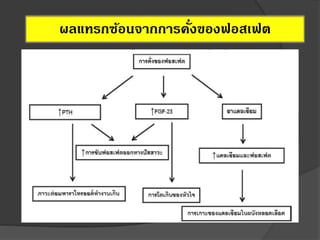
36. 37. ปัจจัยเสี่ยงต่อการเกิดโรคหัวใจในผู้ป่ วยไตเรื้อรัง
ปัจจัยเสี่ยงในผู้ป่ วยไตเรื้อรัง
โลหิตจาง
พาราไทรอยด์สูงมากกว่า
ปกติ
การเพิ่มขึ้นของ แคลเซี่ยม
และ ฟอสเฟต
การลดลงของหน้าที่ไต
การเพิ่มขึ้นของโปรตีนรั่วใน
ปัสสาวะ
Uremic toxin
ปัจจัยเสี่ยงทั่วไป
ความดันโลหิตสูง
เบาหวาน
ไขมันในเลือดสูง
ประวัติโรคหัวใจในครอบครัว
สูบบุหรี่
โรคอ้วน
อายุมาก
38. การจัดการยา
ใช้ eGFR ในการปรับขนาดยา
หยุดยาที่มีผลต่อไต ถ้า eGFR < 60 ml/min per
1.73m2 ในผู้ป่ วยที่มีการเจ็บป่ วยซึ่งเพิ่มความ
เสี่ยงต่อการเกิดโรคไตเฉียบพลัน เช่น RAAS
blockers, diuretics, NSAIDS, metformin,
lithium, and digoxin
Kidney International Supplements (2013) 3, 1-163
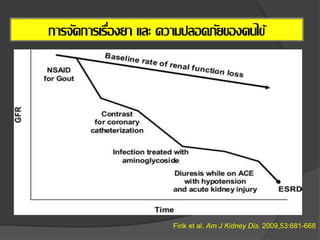
39. Fink et al. Am J Kidney Dis. 2009,53:681-668
การจัดการเรื่องยา และ ความปลอดภัยของคนไข้
40. NSAIDS and CKD
Avoid in people with GFR
<30 ml/min/1.73 m2
Prolonged therapy is not
recommended in people
with GFR <60
ml/min/1.73 m2
Avoid in people taking
RAAS blocking agents
Kidney International Supplements (2013) 3, 1-163
การจัดการ
ใช้ยาตามที่แพทย์ และ
เภสัชกรแนะนา
ไม่ซื้อสมุนไพร หรือ
ยามารับประทานเอง
ห้ามใช้ Metforminในผู้
ที่ eGFR <30 ml/min
per 1.73m2
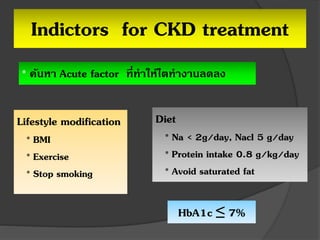
41. Indictors for CKD treatment
* ค้นหา Acute factor ที่ทาให้ไตทางานลดลง
Lifestyle modification
* BMI
* Exercise
* Stop smoking
Diet
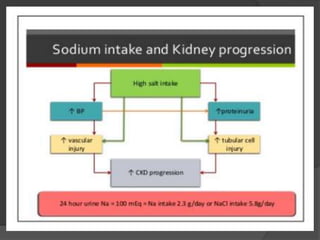
* Na < 2g/day, Nacl 5 g/day
* Protein intake 0.8 g/kg/day
* Avoid saturated fat
HbA1c ≤ 7%
42. 43. 44. Early screening in patients with
initiating factors
• Old age, DM, HTN
Slow progression by focusing on minimizing
all perpetuating factors
• BP control, Glycemic control, Low to
moderate protein intake
• Avoid nephrotoxic agents, Stop
smoking, ACEI/ARB
CKD severity evaluation
• eGFR
• Proteinuria
45.

![Causes of CKD
Environmental causes [Pesticides, analgesic
abuses, herbal medications] are more
common among developing countries
CKDu appears to be a rural disease, affecting farm
workers, the majority of them men between their 30s
and 50s](https://image.slidesharecdn.com/ncdforum2016ckdcomplicationkpp-160914050316/85/Ncd-forum-2016-ckd-complication-kpp-5-320.jpg)