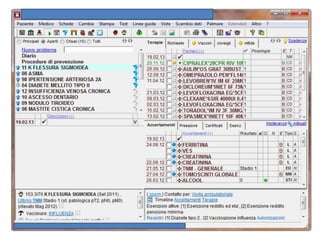
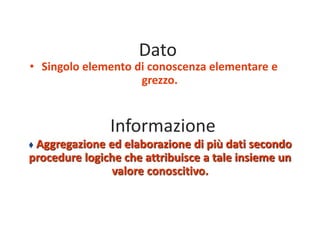
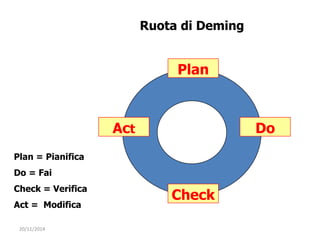
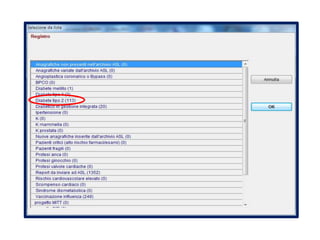
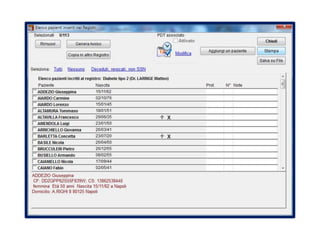
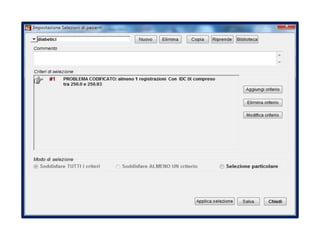
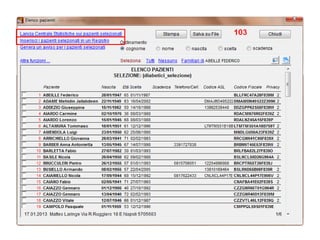
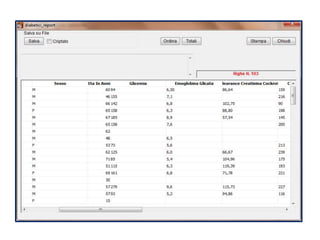
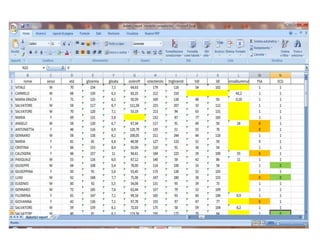
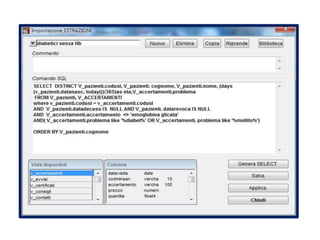
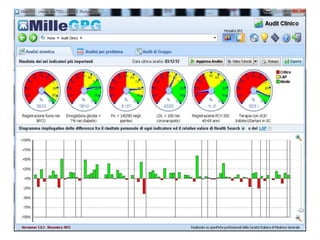
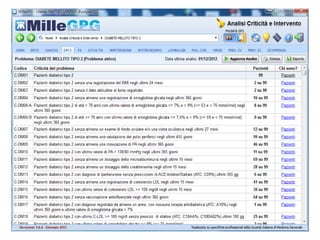
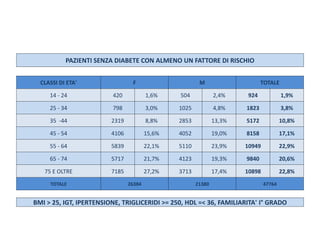
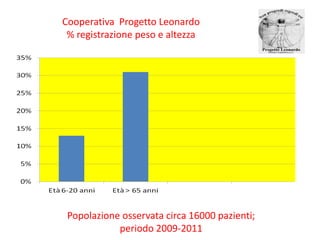
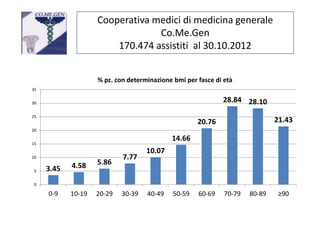
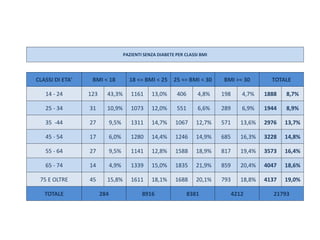
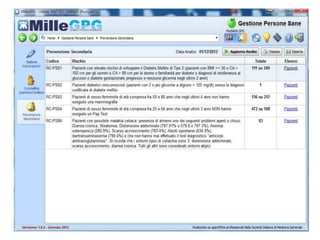
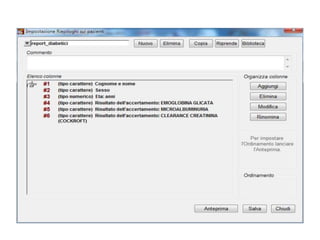
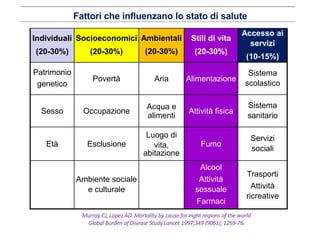
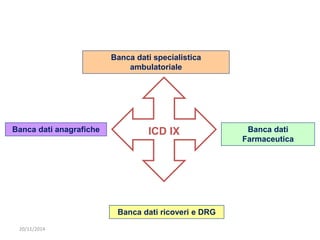
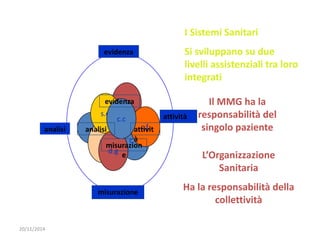
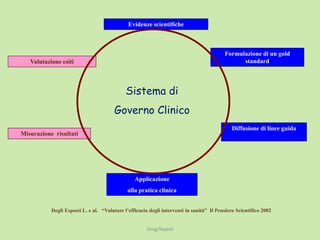
Il documento analizza l'importanza della cartella medica informatizzata (CMOP), descrivendo requisiti e funzionalità necessarie per il supporto della medicina generale. Vengono esplorati vari strumenti di monitoraggio della salute, dati dei pazienti e strategie per migliorare l'assistenza sanitaria, evidenziando la necessità di un approccio multidisciplinare. Inoltre, si discute l'importanza della valutazione retrospettiva e della gestione dei dati clinici per ottimizzare il sistema sanitario.