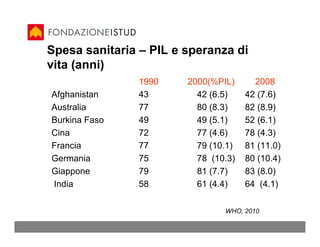
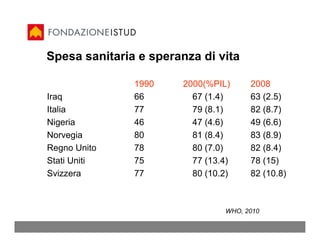
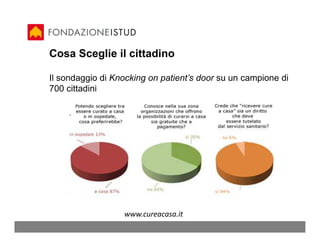
Il documento analizza l'etica e la sanità, discutendo l'evoluzione della definizione di salute e i principi etici fondamentali per l'assistenza sanitaria. Vengono esplorati vari approcci etici al welfare statale e si sottolinea l'importanza della medicina basata su evidenze per garantire una cura personalizzata e di qualità. Inoltre, si evidenziano conflitti di interesse nella ricerca clinica e si propone una visione della medicina che pone l'accento sulla narrativa e sul valore della relazione tra paziente e professionista.