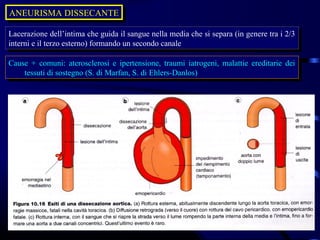
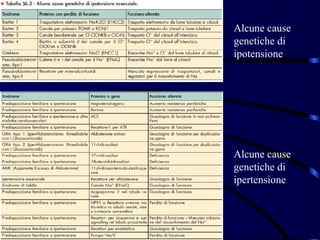
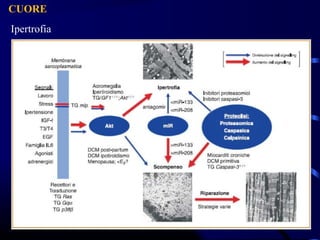
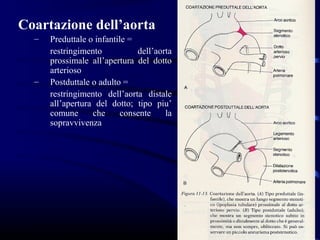
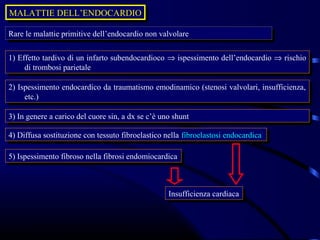
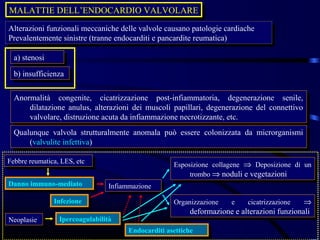
Il documento esamina il sistema cardiocircolatorio, evidenziando le malattie cardiache come principali cause di morte nelle società moderne. Viene approfondita l'anatomia e la fisiologia del cuore, la regolazione intrinseca ed estrinseca delle sue funzioni, e descritti vari tipi di patologie cardiache, congenite e acquisite, oltre alle loro manifestazioni cliniche e ai meccanismi patogenetici. Si discute anche dell'ipertrofia cardiaca, delle sue cause e conseguenze, mentre delineando le implicazioni della disfunzione cardiaca sulla circolazione e sul metabolismo energetico.


![CUORE
Citotipi:
-Cellule P
- Nodo seno-atriale (PACE-MAKER)
- Oscillatori del Ca, pompe e canali variazioni [ioniche] autoritmicità principale
- Giunzioni comunicanti asimmetriche vettorialità e direzionalità dell’eccitazione
-Cellule transizionali
- Periferia nodo seno-atriale e atrio-ventricolare CONDUZIONE
- Oscillatori del Ca, pompe e canali variazioni [ioniche] autoritmicità residua
-Cellule di Purkinje
-Fascio di His e ramificazioni CONDUZIONE
-Connessine giunzioni comunicanti asimmetriche vettorialità
-Miocardociti di lavoro
-Bassa autoritmicità
-60% materiale sarcomerico orientato secondo l’onda della contrazione
-Cellule non sinciziali unite dai dischi intercalari (giunzioni strette e comunicanti)
Connessine cardiache
-Dodecapolimeri
-Almeno 20 tipi diversi di cui 5 nei tessuti cardiaci
-Implicate nella regolazione della velocità di conduzione e nella morfogenesi
(30.2 ↓ conduzione, 40 e 43 conduzione rapida, 45 morfogenesi)](https://image.slidesharecdn.com/6cuoreecardiocircolatorio-130404134619-phpapp02/85/6-cuore-e-cardiocircolatorio-3-320.jpg)
















































![L’estensione eela porzione infartuata dipendono
L’estensione la porzione infartuata dipendono
dal vaso occluso
dal vaso occluso
Prevalentemente Vsin eesetto, raramente le parti dx
Prevalentemente Vsin setto, raramente le parti dx
PATOGENESI:
PATOGENESI:
Ischemia ↓ O2 alterazione omeostasi [Ca] citosol
Ischemia ↓ O2 alterazione omeostasi [Ca] citosol
--attivazione metabolismo perossidativo
attivazione metabolismo perossidativo
--ipercontrazione sarcomeri danno
ipercontrazione sarcomeri danno
--attivazione proteasi Ca dipendenti
attivazione proteasi Ca dipendenti
--blocco sintesi di ATP
blocco sintesi di ATP
II primi tre sono ATP dipendenti, (la riperfusione può
primi tre sono ATP dipendenti, (la riperfusione può
estenderne l’attività e/o generare squilibri di
estenderne l’attività e/o generare squilibri di
concentrazione intramitocondriale che innescano
concentrazione intramitocondriale che innescano
l’apoptosi)
l’apoptosi)
RISULTATO:
RISULTATO:
--NECROSI COAGULATIVA
NECROSI COAGULATIVA
--APOPTOSI ZONA LIMITE
APOPTOSI ZONA LIMITE](https://image.slidesharecdn.com/6cuoreecardiocircolatorio-130404134619-phpapp02/85/6-cuore-e-cardiocircolatorio-60-320.jpg)












































![FATTORI CHE PREDISPONGONO ALLA TROMBOSI
FATTORI CHE PREDISPONGONO ALLA TROMBOSI
TRIADE DI VIRCHOW
TRIADE DI VIRCHOW
1) Disfunzione dell’endotelio ⇒ esposizione di fattori tromboplastinici tissutali
1) Disfunzione dell’endotelio ⇒ esposizione di fattori tromboplastinici tissutali
2) Modificazioni del flusso ematico
2) Modificazioni del flusso ematico
flusso lento
flusso lento ⇒piastrine aacontatto con endotelio+ mancata diluizione fattori coagulazione
⇒piastrine contatto con endotelio+ mancata diluizione fattori coagulazione
flusso turbolento ⇒lesioni endotelio eemarginalizzazione piastrine
flusso turbolento ⇒lesioni endotelio marginalizzazione piastrine
3) Alterazioni coagulative
3) Alterazioni coagulative
-aumento [c] fibrinogeno eeprotrombina (risposte di fase acuta, anticoncezionali, etc.)
-aumento [c] fibrinogeno protrombina (risposte di fase acuta, anticoncezionali, etc.)
-mancanza congenita di anticoagulanti naturali (proteine C, S eeantitrombina III)
-mancanza congenita di anticoagulanti naturali (proteine C, S antitrombina III)
-Ab anti-fosfolipidi di membrana piastrinici
-Ab anti-fosfolipidi di membrana piastrinici
-Mutazione fattore V ⇒ resistente ad inattivazione
-Mutazione fattore V ⇒ resistente ad inattivazione
-altre
-altre](https://image.slidesharecdn.com/6cuoreecardiocircolatorio-130404134619-phpapp02/85/6-cuore-e-cardiocircolatorio-108-320.jpg)