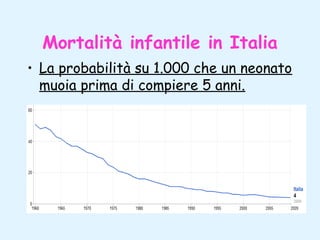
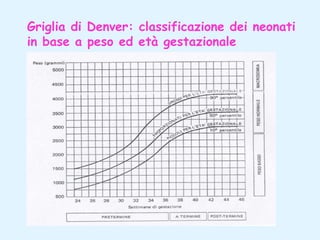
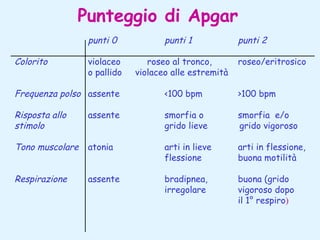
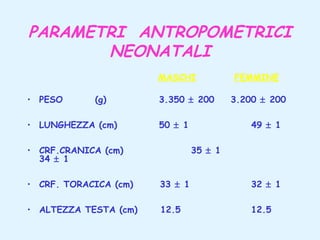
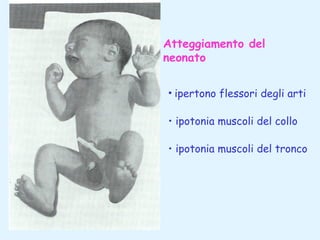
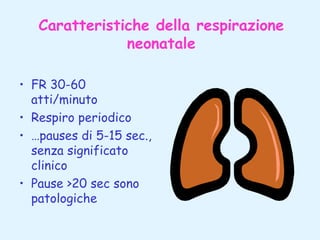
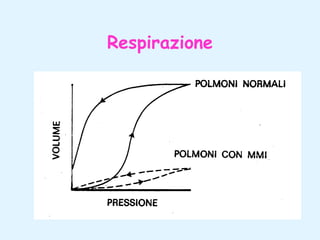
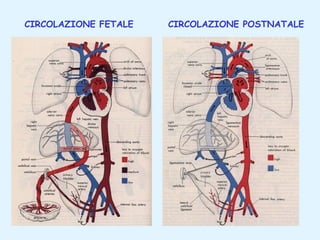
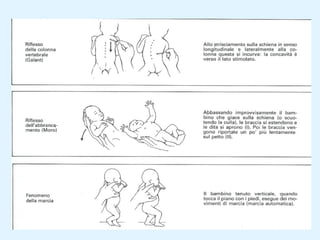
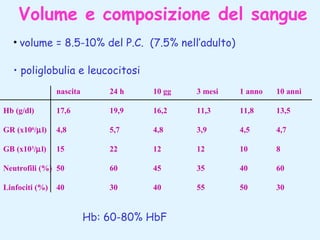
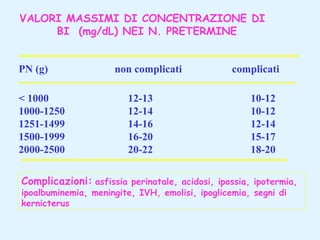
Il documento tratta della pediatria, evidenziando la salute nell'età evolutiva e il ruolo del pediatra nel garantire il benessere dei bambini. Vengono esplorate le fasi di sviluppo, la mortalità infantile in Italia e l'adattamento neonatale alla vita extrauterina, con dettagli sui parametri vitali e le caratteristiche dei neonati. Inoltre, il testo discute condizioni specifiche come l'ittero neonatale e le strategie di trattamento per condizioni come l'iperbilirubinemia.