Recommended
PDF
แนวทางเวชปฏิบัติในการดูแลผู้ป่วย โรคหัวใจขาดเลือดในประเทศไทย ฉบับปรับปรุง ปี2557
PPTX
PDF
3 p quality for facilitator
PDF
โรคกล้ามเนื้อหัวใจตายเฉียบพลัน (Acute myocardial infarction, AMI หรือ Acute c...
PDF
PDF
PDF
คู่มือ Trigger tool โรงพยาบาลท่าฉาง
PDF
PDF
การปฐมพยาบาลเบื้องต้นและ ฟื้นคืนชีพ (CPR)
DOC
1แนวคิดการบริหารทางการพยาบาล
PDF
PPTX
PDF
การปฏิบัติตามหลักฐานเชิงประจักษ์ (Evidence-Based Practice: EBP) 2551
PDF
มะเร็งปากมดลูกป้องกันได้แล้ววันนี้
PDF
PPTX
PDF
Clinical Practice Guidelines for Traumatic Brain Injury 2556
PDF
12 กิจกรรมทบทวนภาคปฏิบัติ - Suradet Sriangkoon
PDF
สรุประดับความรุนแรงของความเสี่ยงทางคลินิก และทางกายภาพ
PDF
การจัดการความปวดเบื้องต้น
PDF
PPT
การพยาบาลผู้ป่วยที่มีอารมณ์ผิดปกติ โดย อ.วิไลวรรณ บุญเรือง
PPT
DOC
PDF
PDF
เกณฑ์การวัดสมรรถนะระดับปฏิบัติการ
PPTX
Ppt. ตัวอย่าง 12 กิจกรรมทบทวน
DOC
การวินิจฉัยชุมชน อ.สมเกียรติ
PDF
การบริหารจัดการความเสี่ยงจากมาตรฐานสู่การปฏิบัติ Suradet sri
PDF
More Related Content
PDF
แนวทางเวชปฏิบัติในการดูแลผู้ป่วย โรคหัวใจขาดเลือดในประเทศไทย ฉบับปรับปรุง ปี2557
PPTX
PDF
3 p quality for facilitator
PDF
โรคกล้ามเนื้อหัวใจตายเฉียบพลัน (Acute myocardial infarction, AMI หรือ Acute c...
PDF
PDF
PDF
คู่มือ Trigger tool โรงพยาบาลท่าฉาง
PDF
What's hot
PDF
การปฐมพยาบาลเบื้องต้นและ ฟื้นคืนชีพ (CPR)
DOC
1แนวคิดการบริหารทางการพยาบาล
PDF
PPTX
PDF
การปฏิบัติตามหลักฐานเชิงประจักษ์ (Evidence-Based Practice: EBP) 2551
PDF
มะเร็งปากมดลูกป้องกันได้แล้ววันนี้
PDF
PPTX
PDF
Clinical Practice Guidelines for Traumatic Brain Injury 2556
PDF
12 กิจกรรมทบทวนภาคปฏิบัติ - Suradet Sriangkoon
PDF
สรุประดับความรุนแรงของความเสี่ยงทางคลินิก และทางกายภาพ
PDF
การจัดการความปวดเบื้องต้น
PDF
PPT
การพยาบาลผู้ป่วยที่มีอารมณ์ผิดปกติ โดย อ.วิไลวรรณ บุญเรือง
PPT
DOC
PDF
PDF
เกณฑ์การวัดสมรรถนะระดับปฏิบัติการ
PPTX
Ppt. ตัวอย่าง 12 กิจกรรมทบทวน
DOC
การวินิจฉัยชุมชน อ.สมเกียรติ
Similar to Clinical tracer highlight 2013
PDF
การบริหารจัดการความเสี่ยงจากมาตรฐานสู่การปฏิบัติ Suradet sri
PDF
PPTX
PDF
1. บทบาทและคุณสมบัติของ te n cs __ update 17 เมย. 2560
PPTX
ก้าวต่อไปกับการพัฒนาระบบบริการปฐม
PDF
Service Profile Anesthesia Care Md.KKU 2013
PDF
Six Plus Building Block สาขาสุขภาพช่องปาก 2014
PPTX
PDF
Re accredit hospital profile presentation 25 เม.ย.55
PDF
PDF
TAEM11: ฉุกเฉินแออัด (นพ.นเรนทร์)
DOCX
(20 พ.ค 56) service profile (ส่งเจี๊ยบ)
PPT
PPTX
ระบบสุขภาพอำเภอ Ln นำเสนอประชุมขับเคลื่อนยุทธศาสตร์2
PPT
District Health System : DHS
PPTX
assessment of emergency medical service systems, Thailand
PDF
PDF
Area based health system evaluation
PDF
PDF
IT Management in Healthcare Organizations: An Overview (March 16, 2019)
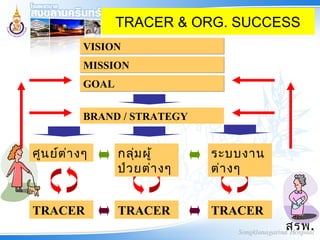
Clinical tracer highlight 2013 3. 4. 5. 6. TRACER & ORG. SUCCESS
TRACER TRACERTRACER
สรพ.
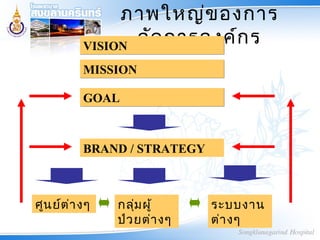
VISIONVISION
MISSIONMISSION
GOALGOAL
BRAND / STRATEGY
ศูนย์ต่างๆ กลุ่มผู้
ป่วยต่างๆ
ระบบงาน
ต่างๆ
7. Clinical Tracer คือ
อะไร
• คือการติดตามประเมินคุณภาพสภาวะ
ทางคลินิกในแง่มุมต่างๆ ได้แก่
– กระบวนการดูแลผู้ป่วย (Patient Care
Process)
– กระบวนการพัฒนาคุณภาพ (Quality
Improvement Process)
– องค์ประกอบอื่นๆ ที่เกี่ยวข้องกับคุณภาพ
• สภาวะทางคลินิกที่ใช้ติดตามอาจจะ
เป็น
– โรค
– หัตถการ
– ปัญหาสุขภาพ
7
8. 9. Thai HA Clinical Tracer
• เป็นการตามรอยสภาวะทางคลินิกหรือ
กลุ่มผู้ป่วย คู่กับระบบ
• เน้นการทบทวนโดยทีมของโรงพยาบาล
• จุดมุ่งหมายทั้ง
– เพื่อแสดงให้เห็นคุณภาพที่ทำาได้ดีแล้ว
– หาโอกาสพัฒนาต่อเนื่อง
• เน้นการพัฒนาคุณภาพโดยใช้วิธีการที่
หลากหลายพร้อมๆ กัน
• นำา Core Value & Concept ที่สำาคัญมา
ใช้ เช่น
– Focus on Results
– Management by Fact 9
10. 11. จะเลือกประเด็นอย่างไร
จำานวนเท่าไร
• สภาวะทางคลินิกที่เลือกขึ้นมา ควรเป็นเรื่องที่
ทีมมีความเข้าใจดี และมีความสำาคัญพอสมควร
– เป็นสิ่งที่ทีมทำาได้ดี (good clinical outcome)
– เป็นสิ่งที่มีความเสี่ยงสูง (high risk/high cost)
– เป็นประชากรทางคลินิกส่วนใหญ่ (high volume)
– เป็นสิ่งที่มีโอกาสพัฒนาอีกมาก : ผลลัพธ์ไม่ดี, ต้อง
ประสานกัน, ยืดเยื้อ
• เมื่อทำาเสร็จแล้ว ให้ถามว่ามีเรื่องอะไรที่สำาคัญ
กว่าเรื่องที่ทำาไปแล้วอีกบ้าง เพื่อคัดเลือกเรื่อง
เหล่านั้นมาทำาต่อ ถ้าไม่มีก็เลือกเรื่องที่มีความ
สำาคัญรองลงมา
• จำานวนเรื่องเป็นเรื่องที่ต้องพิจารณาความ
สมดุลของประโยชน์ (ครอบคลุมผู้ป่วยและมุม 11
12. จะมีวิธีเลือกเรื่องที่จะทำา Clinical
Tracer อย่างไร
• เรื่องที่ทำาต้องเป็นเรื่องที่ทีมงานให้ความ
สำาคัญ
• ถ้าเริ่มทำา Clinical Tracer ใหม่ ๆ เลือกทำา
โรคที่พัฒนาการดูแลได้ดีแล้วระดับนึงก่อน
เช่น มี CQI , มีการพัฒนารูปแบบต่าง ๆ ใน
การดูแลผู้ป่วยที่ดีพอสมควรก่อน จะเขียนได้
เข้าใจง่ายกว่า
• เรื่องต่อ ๆ ไป ค่อย เอาเรื่องที่ท้าทาย เป็นโรค
ฉุกเฉิน , โรคเรื้อรังซับซ้อน โรคที่ยังเกิด
ผลลัพธ์ในการรักษาที่ไม่ดี เพราะพอเริ่ม
วางแผนที่จะทำาก็จะเห็นโอกาสพัฒนาที่จุด
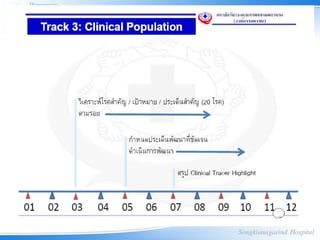
13. Step ของการทำา clinical tracerกับ
concept 3P
1. พิจารณาบริบทของ Tracer
2. ประเด็นสำาคัญ (problems)
3. เป้าหมายและเครื่องชี้วัด (Purpose)
4. ตามรอยคุณภาพ
• กระบวนการดูแลผู้ป่วย (patient care
process)
• กระบวนการพัฒนาคุณภาพ (CQI)
• ระบบงานที่เกี่ยวข้อง
5. ผลลัพธ์ตามตัวชี้วัดที่สอดคล้องกับเป้า 13
14. 15. 1. พิจารณาบริบทของ
Tracer
•How: พิจารณาประเด็นต่อไปนี้
– ลักษณะสำาคัญของ tracer โดยสรุป
– สาเหตุที่ tracer นี้มีความสำาคัญ
สำาหรับโรงพยาบาล / ปริมาณผู้ป่วย
– ระดับการจัดบริการที่โรงพยาบาล
สามารถจัดได้
– ความเชี่ยวชาญและเทคโนโลยีที่มี
– ความสัมพันธ์กับสถานบริการ
สาธารณสุขอื่น
– ลักษณะของกลุ่มผู้รับบริการและความ
ต้องการของผู้รับบริการ
15
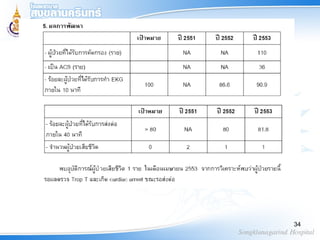
16. บริบท ผู้ป่วย ACS
โรงพยาบาล xxx เป็นโรงพยาบาลชุมชนขนาด 30
เตียง รับผิดชอบประชากรประมาณ 36,000 คน มี
แพทย์ประจำา 3 คน ไม่มีอายุรแพทย์ ไม่มียา
Streptokinase สามารถตรวจ Trop – T ได้ การ
รักษาที่เกินศักยภาพจะ ส่งต่อโรงพยาบาลทั่วไป ซึ่ง
มีระยะทาง 60 กม.ใช้เวลาเดินทาง 50-60 นาที
หรือส่งต่อโรงพยาบาลสงขลานครินทร์
จากการรวบรวมข้อมูล ผู้ป่วยโรคกล้ามเนื้อหัวใจ
ขาดเลือดที่มารับบริการที่โรงพยาบาล มีผู้ป่วย ACS
เข้ารับการรักษาประมาณปีละ 10-20 ราย เสียชีวิต
ที่ โรงพยาบาลปีละ 1-2 ราย จากการทบทวน
ปัญหาจากการดูแล พบว่าระยะเวลาตั้งแต่ผู้ป่วยเริ่ม
เจ็บถึงโรงพยาบาลช้า ผู้ป่วยไม่ได้มาทันทีเมื่อเกิด16
17. บริบท ผู้ป่วย ACS
• มีปัญหาจากการประสานงานการส่งต่อใน
ส่วนของระยะเวลา door to refer
ต้องใช้เวลานาน ในกรณีที่ consult กับ
รพ. ทั่วไป แล้วอายุรแพทย์พิจารณาให้
ส่งต่อ รพ. มอ. ต้องใช้เวลาในการ
ประสานงาน และการส่งต่อผล EKG ให้
แพทย์เฉพาะทาง ของ รพ.มอ
17
18. 19. 20. 21. 22. 22
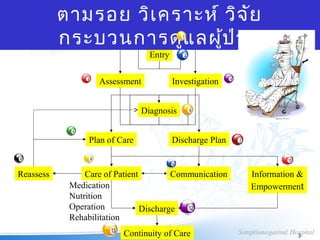
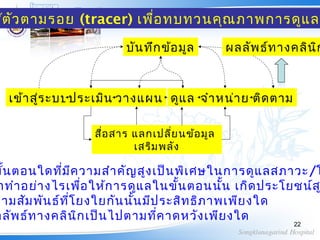
ช้ตัวตามรอย (tracer) เพื่อทบทวนคุณภาพการดูแลผ
เข้าสู่ระบบประเมิน วางแผน ดูแล จำาหน่าย ติดตาม
สื่อสาร แลกเปลี่ยนข้อมูล
เสริมพลัง
บันทึกข้อมูล
ขั้นตอนใดที่มีความสำาคัญสูงเป็นพิเศษในการดูแลสภาวะ/โ
าทำาอย่างไรเพื่อให้การดูแลในขั้นตอนนั้น เกิดประโยชน์ส
วามสัมพันธ์ที่โยงใยกันนั้นมีประสิทธิภาพเพียงใด
ลลัพธ์ทางคลินิกเป็นไปตามที่คาดหวังเพียงใด
ผลลัพธ์ทางคลินิก
23. 24. • ให้ PCT อธิบายว่าในการพัฒนาคุณภาพการดูแลผู้ป่วย
กลุ่มที่ PCT ได้ตามรอย PCT ใช้อะไรในใน
กระบวนการพัฒนา เช่น
– clinical practice guideline, care map,
discharge planning
– ได้เชิญผู้เกี่ยวข้องในทีมสหสาขามาร่วมหรือไม่
เชิญใคร
– ได้ดูแลผู้ป่วยแบบองค์รวม หรือไม่
– ได้ใช้หลักฐานเชิงประจักษ์อะไรในการดูแลผู้ป่วย
– ได้ทำา RCA หรือไม่ ถ้าทำาสาเหตุที่แท้จริงคืออะไร
แก้ปัญหาอย่างไรหรือมีการปรับระบบการดูแลผู้ป่วย
อย่างไรหลังจากทำา RCA
– ได้มีการทบทวนเวชระเบียนในกลุ่มผู้ป่วยที่ตามรอย
หรือไม่เพื่อหาจุดอ่อน หรือโอกาสพัฒนา
– ได้ทำา Benchmarking กับหน่วยงานอื่นๆหรือโรง
24
วตามรอย (tracer) เพื่อทบทวนกระบวนการพัฒนา
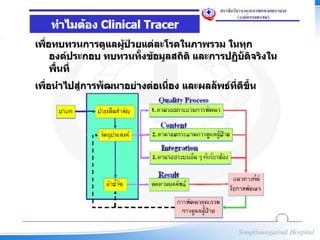
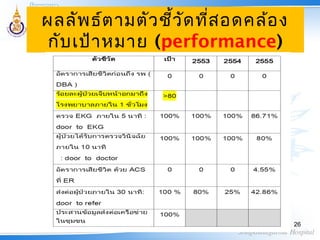
25. 26. 27. 28. Clinical tracer highlight
1. บริบท
2. ประเด็นคุณภาพ/ความเสี่ยงสำาคัญ
3. เป้าหมายการพัฒนา (purpose)
4. กระบวนการเพื่อให้ได้คุณภาพ
(process highlight)
5. ผลการพัฒนา (performance)
6. แผนการพัฒนาต่อเนื่อง
28
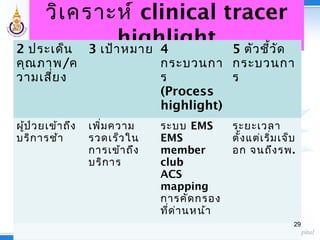
29. วิเคราะห์ clinical tracer
highlight2 ประเด็น
คุณภาพ/ค
วามเสี่ยง
3 เป้าหมาย 4
กระบวนกา
ร
(Process
highlight)
5 ตัวชี้วัด
กระบวนกา
ร
ผู้ป่วยเข้าถึง
บริการช้า
เพิ่มความ
รวดเร็วใน
การเข้าถึง
บริการ
ระบบ EMS
EMS
member
club
ACS
mapping
การคัดกรอง
ที่ด่านหน้า
ระยะเวลา
ตั้งแต่เริ่มเจ็บ
อก จนถึงรพ.
29
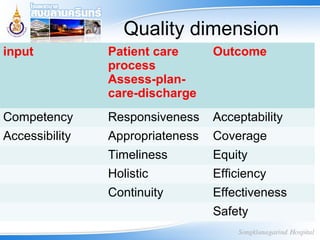
30. Quality dimension
input Patient care
process
Assess-plan-
care-discharge
Outcome
Competency Responsiveness Acceptability
Accessibility Appropriateness Coverage
Timeliness Equity
Holistic Efficiency
Continuity Effectiveness
Safety
31. 32. 33. 34. 35.