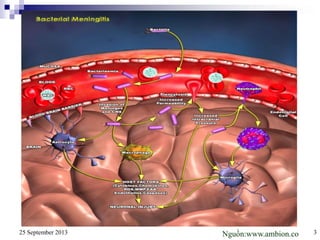
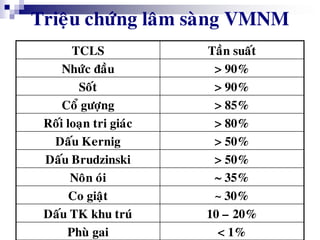
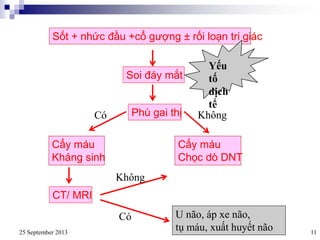
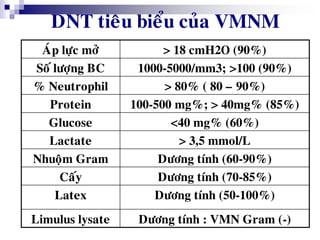
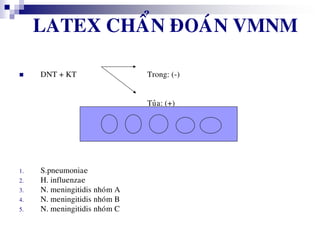
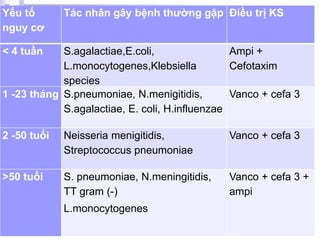
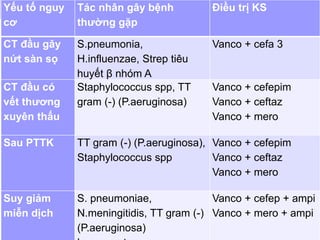
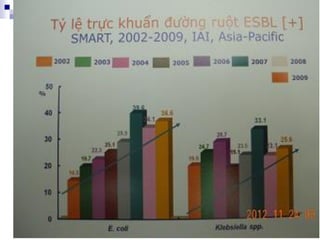
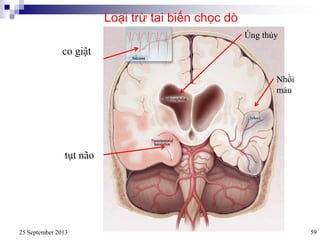
Bài viết trình bày các loại viêm màng não do các tác nhân vi sinh khác nhau, bao gồm triệu chứng lâm sàng, phương pháp chẩn đoán và điều trị. Việc điều trị kháng sinh sớm và hợp lý là rất quan trọng để giảm thiểu biến chứng và tử vong. Các yếu tố nguy cơ, tác nhân gây bệnh, và phương pháp điều trị cụ thể dựa trên kết quả nhuộm gram cũng được thảo luận.