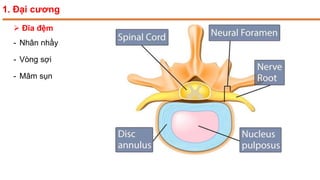
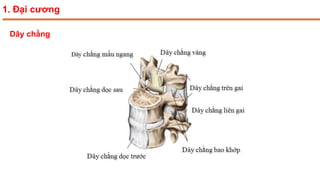
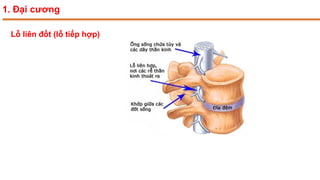
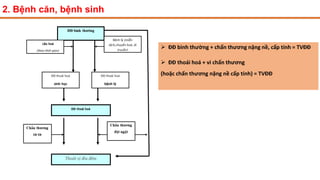
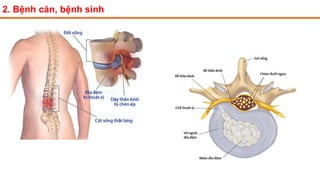
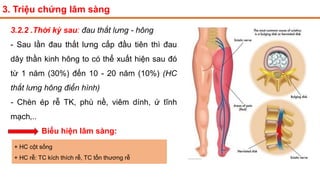
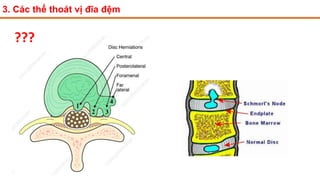
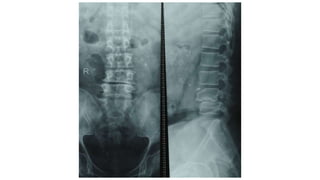
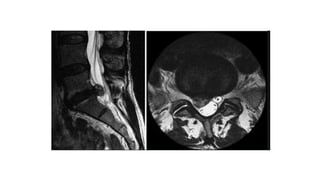
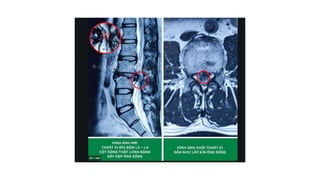
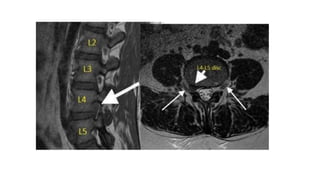
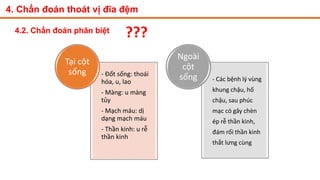
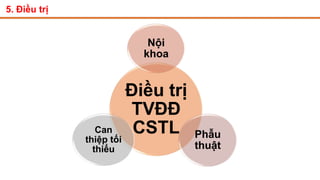
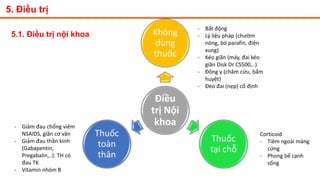
Tài liệu trình bày về thoát vị đĩa đệm cột sống thắt lưng, bao gồm cơ chế bệnh sinh, triệu chứng lâm sàng và các phương pháp chẩn đoán, điều trị. Tài liệu cung cấp thông tin về tỷ lệ mắc bệnh, triệu chứng phát triển theo hai thời kỳ, chẩn đoán định khu cho rễ thần kinh, và các phương pháp điều trị nội khoa, can thiệp tối thiểu và phẫu thuật. Nó cũng nhấn mạnh các tiêu chí chỉ định phẫu thuật trong trường hợp bệnh nặng.