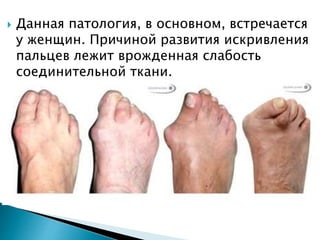
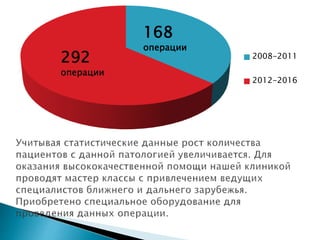
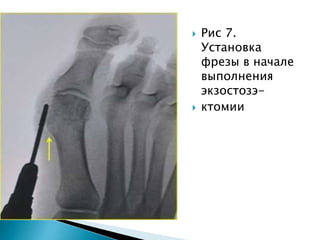
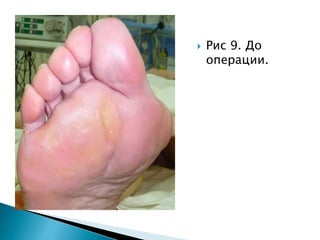
Документ описывает современные методы лечения вальгусной деформации первого пальца стопы, преимущественно у женщин. Основное внимание уделяется техникам хирургического вмешательства, таким как остеотомия и использование специального оборудования, а также рекомендации по послеоперационному уходу и реабилитации. Методика скарф сокращает сроки восстановления пациентов и используется чаще всего для исправления указанной деформации.