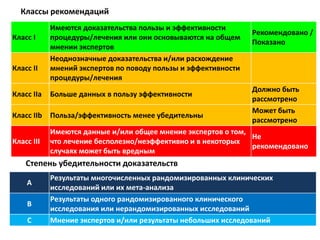
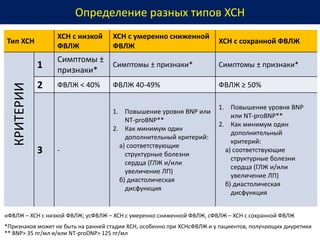
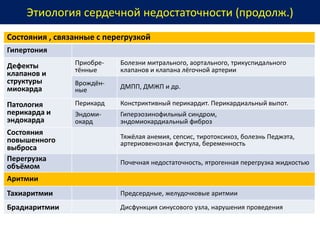
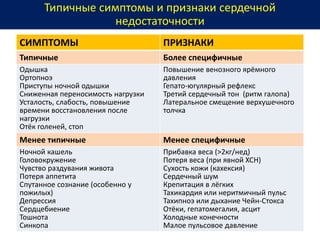
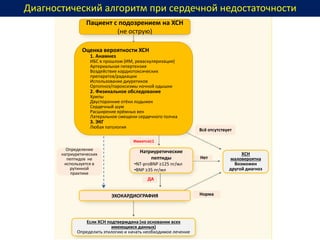
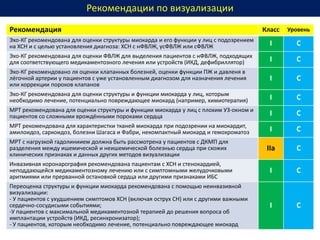
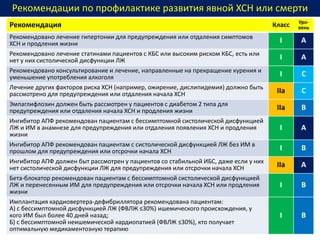
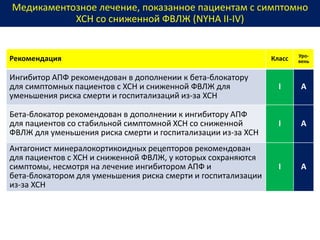
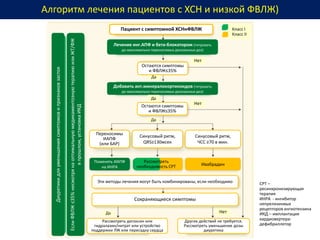
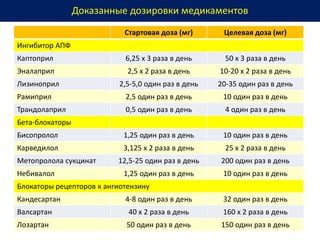
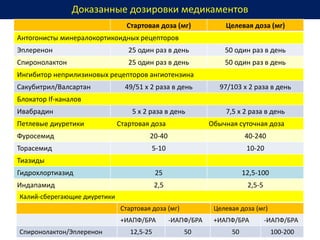
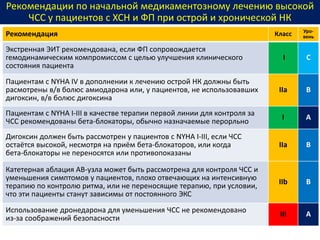
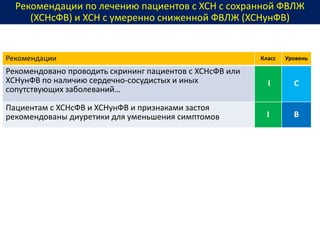
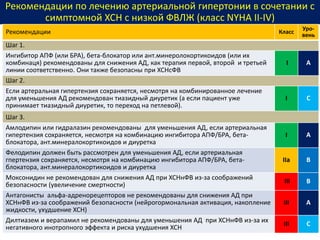
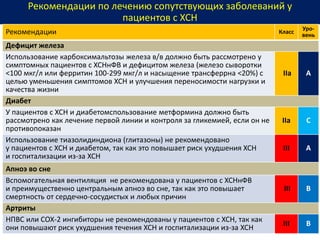
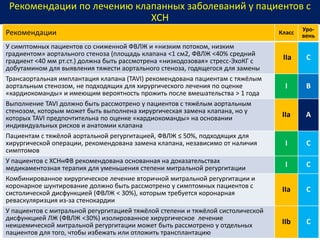
Документ представляет собой рекомендации Европейского общества кардиологов по диагностике и лечению хронической сердечной недостаточности (ХСН) на 2016 год. В нем подробно описаны классы рекомендаций и уровень доказательности для различных процедур и медикаментов, а также диагностические алгоритмы и ключевые симптомы ХСН. Также обсуждается этиология различных типов ХСН и подходы к лечению, включая медикаментозные и инвазивные методы.