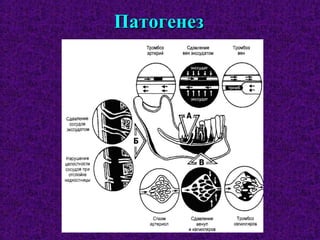
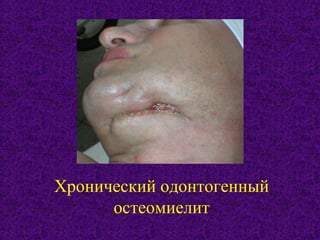
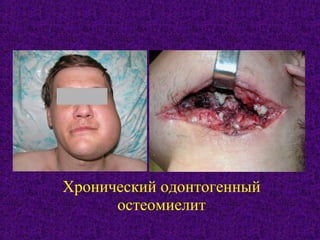
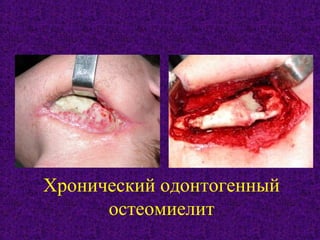
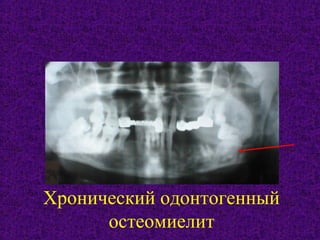
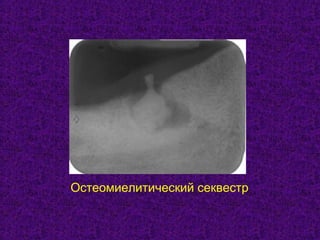
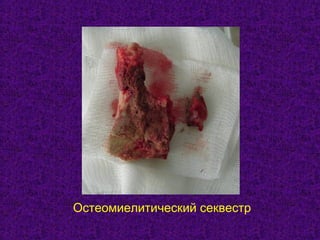
Документ содержит подробное изучение остеомиелита челюстей, включая его этиологию, патогенез, классификацию, диагностику и особенности клинического течения. Описаны различные классификации заболевания по происхождению, течению и протяженности, а также выделяются основные возбудители и механизмы патогенеза. Клинические проявления рассматриваются на различных стадиях заболевания, включая острые и хронические формы с акцентом на характерные симптомы и рентгенологические признаки.