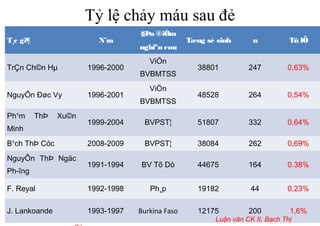
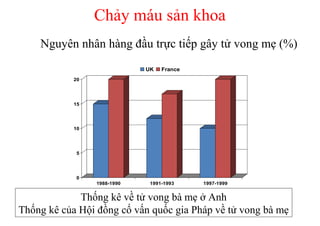
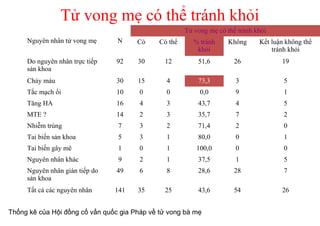
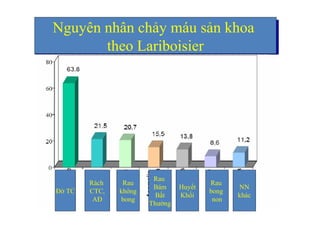
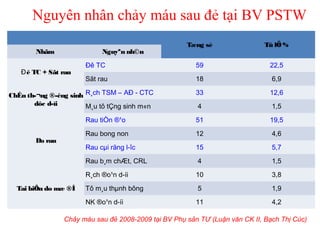
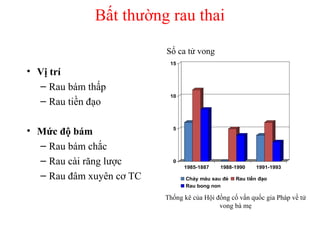
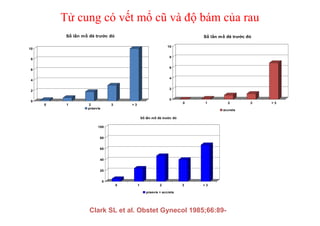
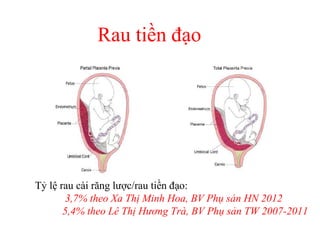
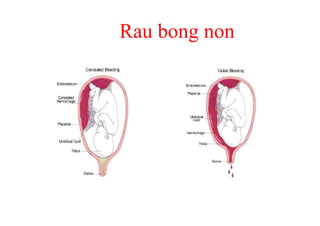
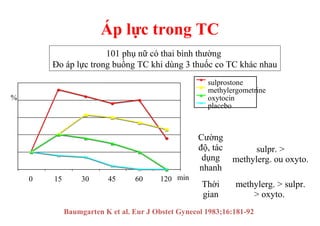
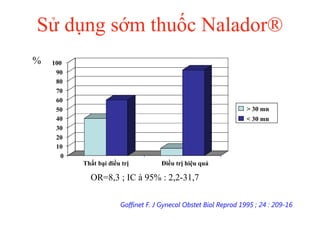
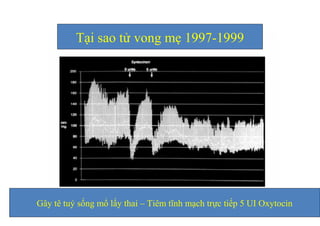
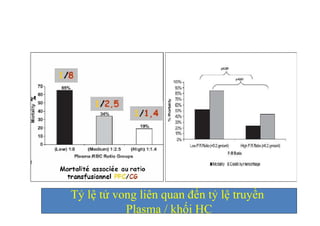
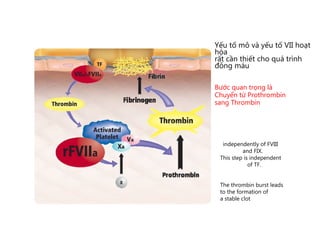
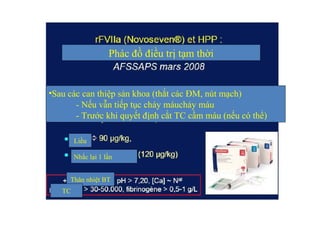
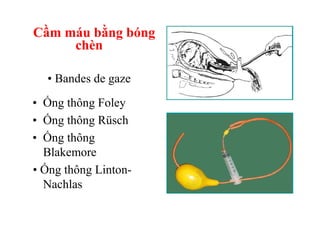
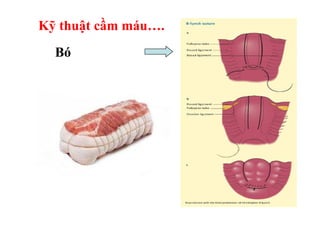
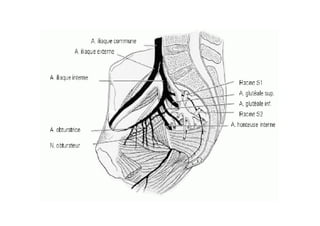
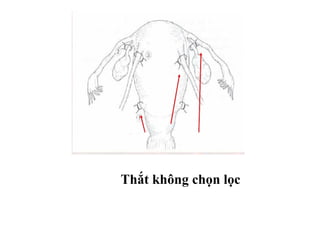
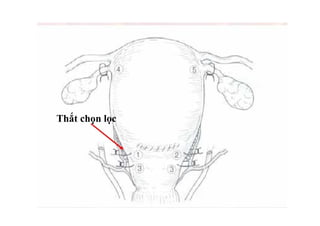
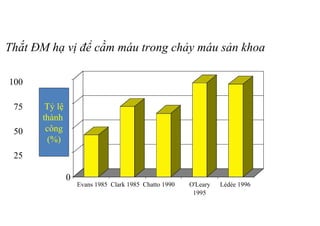
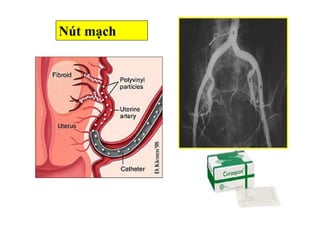
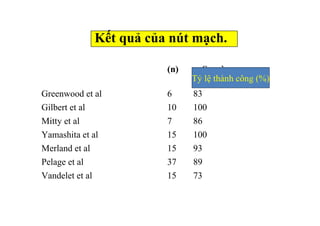
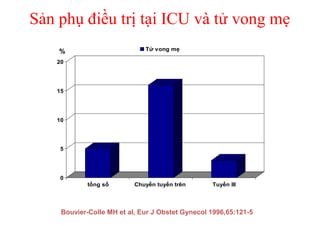
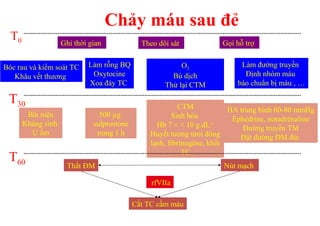
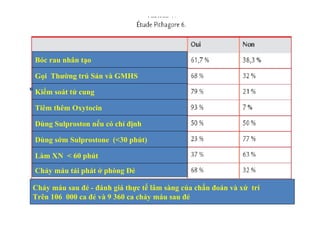
Tài liệu đề cập đến tình trạng chảy máu trong sản khoa, một nguyên nhân hàng đầu gây tử vong cho phụ nữ trong thời kỳ mang thai và sau sinh. Nghiên cứu chỉ ra tỷ lệ chảy máu phụ thuộc vào nhiều yếu tố như tiền sử bệnh lý và tình trạng sản phụ, với các biện pháp điều trị và dự phòng cần thiết để giảm thiểu nguy cơ. Các dữ liệu từ nhiều bệnh viện và thống kê cho thấy chảy máu sau sinh thường xảy ra và có thể dẫn đến biến chứng nghiêm trọng nếu không được xử lý kịp thời.