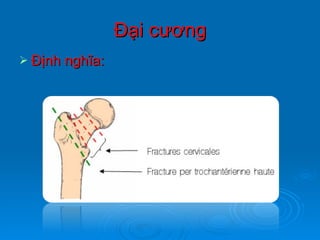
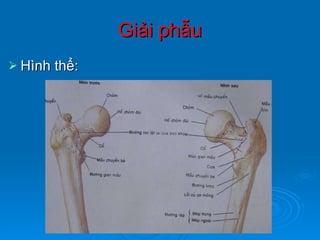
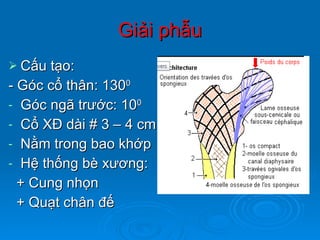
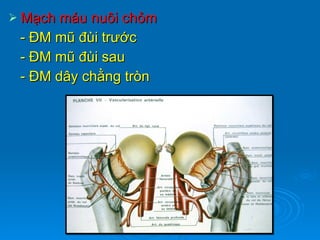
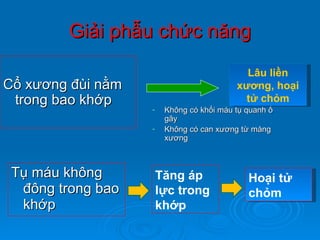
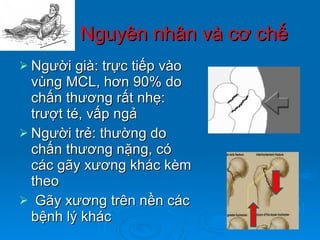
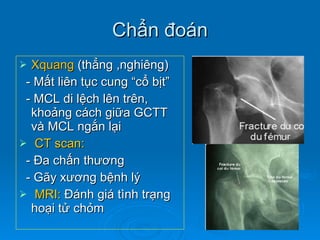
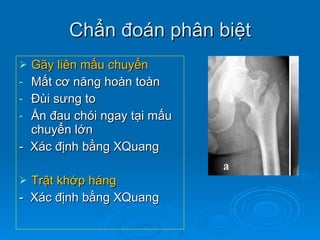
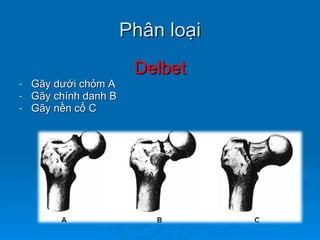
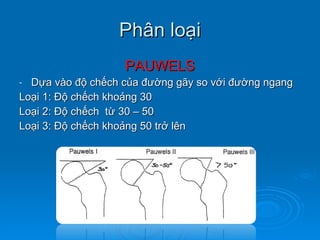
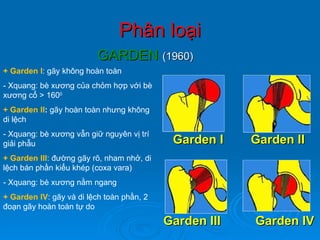
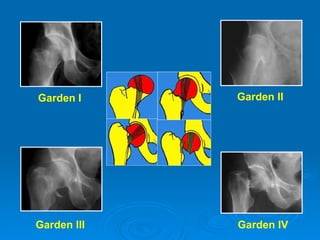
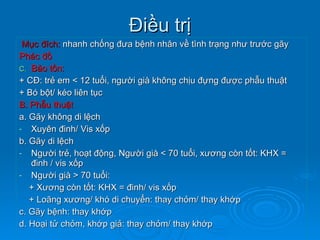
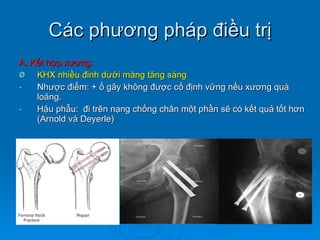
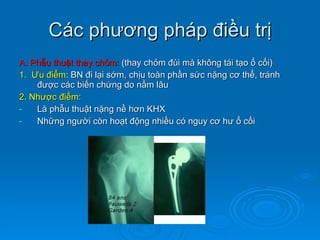
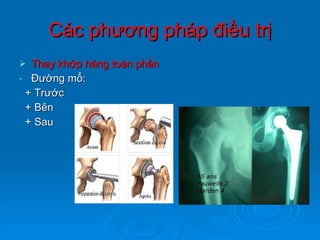
Gãy cổ xương đùi là loại gãy xương thường gặp ở người già (>50 tuổi), đặc biệt là nữ giới, và được chia thành nhiều loại phân loại khác nhau dựa trên mức độ di lệch và hình dáng gãy. Chẩn đoán dựa vào triệu chứng lâm sàng và các khía cạnh hình ảnh như X-quang và MRI, trong khi điều trị bao gồm cả bảo tồn và phẫu thuật tùy theo tình trạng cụ thể của bệnh nhân. Các biến chứng có thể xảy ra là hoại tử chỏm, khớp giả và các vấn đề sức khỏe đi kèm do nằm lâu dài.