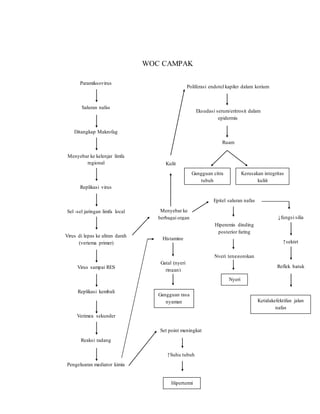
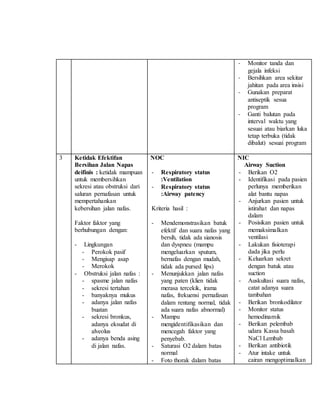
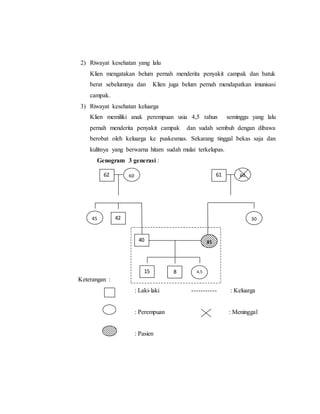
Teks tersebut merupakan makalah tentang studi kasus campak pada orang dewasa yang membahas tentang konsep medis campak, epidemiologi, patogenesis, gejala klinis dan tujuan penulisan makalah tersebut untuk memberikan asuhan keperawatan pada pasien dewasa dengan diagnosa campak.