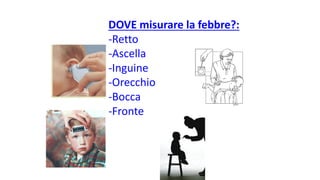
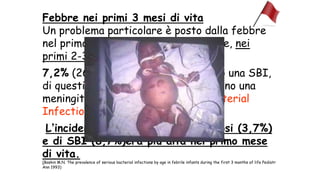
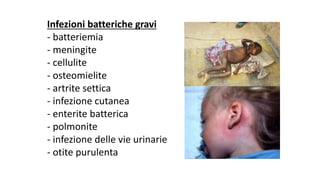
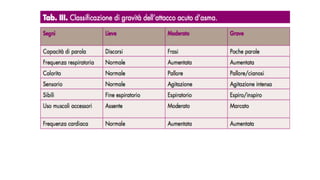
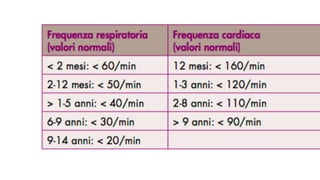
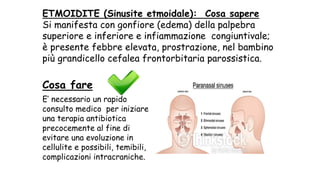
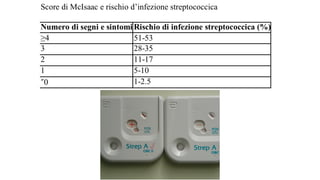
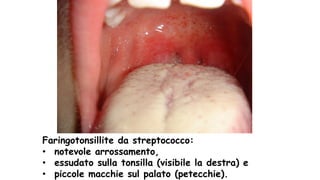
Il documento discute la febbre e il dolore in pediatria, specificando che la febbre è una risposta fisiologica e non sempre richiede trattamento urgente. Vengono forniti dettagli sulla misurazione della febbre, le cause e la gestione appropriata, inclusa la somministrazione di paracetamolo o ibuprofene quando necessario. Inoltre, viene sottolineata l'importanza di non misconcepire la febbre come una malattia, ma come un sintomo che necessita di valutazione in base al comportamento generale del bambino.