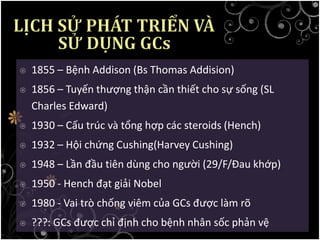
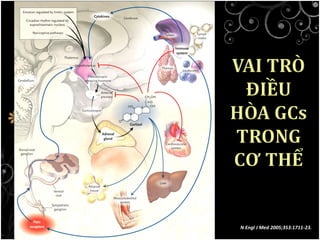
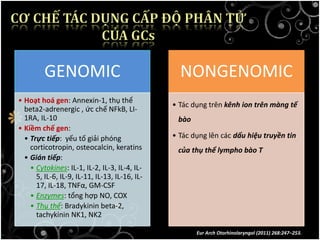
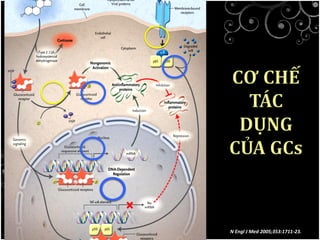
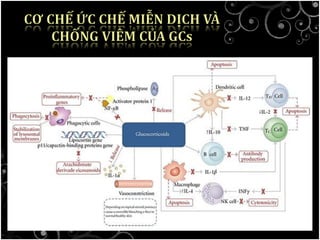
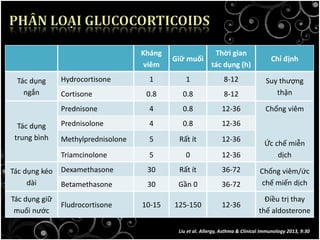
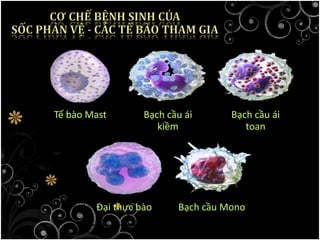
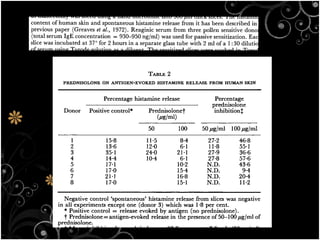
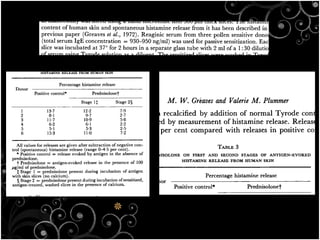
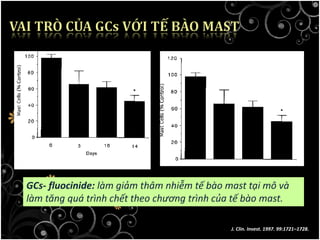
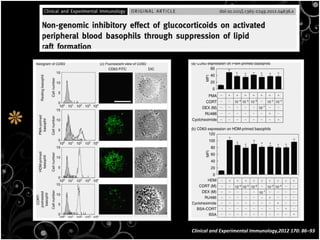
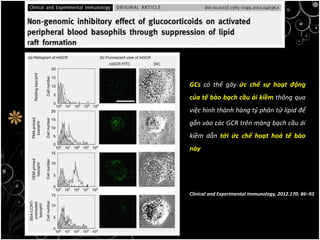
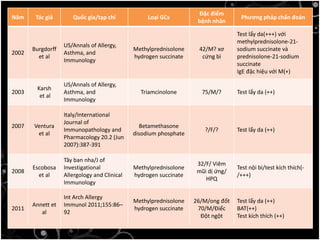
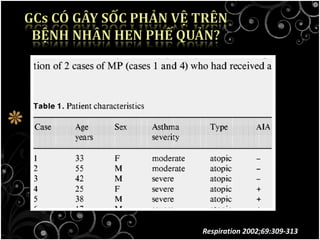
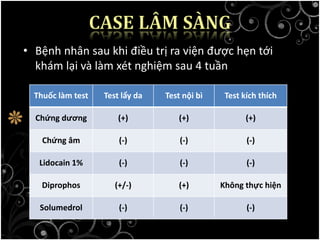
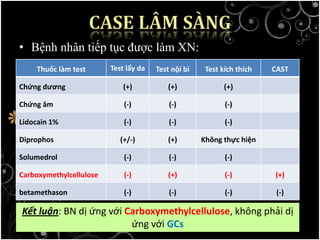
Tài liệu bàn về glucocorticoids, cơ chế và vai trò của chúng trong sốc phản vệ cũng như lợi ích và nguy cơ khi sử dụng. Mặc dù glucocorticoids có thể giúp trong một số tình huống, không có bằng chứng khoa học mạnh mẽ cho thấy chúng có hiệu quả trong điều trị cấp cứu sốc phản vệ. Các khuyến cáo đã chỉ ra rằng việc áp dụng glucocorticoids trong điều trị cần thận trọng, đặc biệt ở những bệnh nhân có nguy cơ cao.