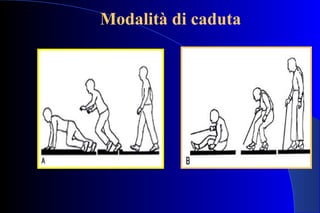
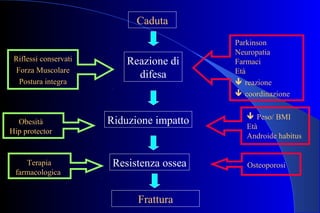
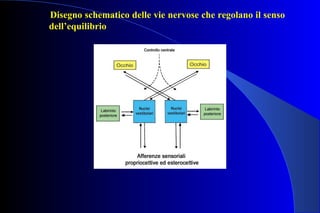
La sig.ra F., 91 anni, è stata ricoverata per scadimento delle condizioni generali, avendo subito più cadute e presentando una frattura del femore. Il documento esplora le cause del disequilibrio, inclusi la disfunzione dei sistemi sensoriali e problemi neurologici, e discute la fisiologia dell'apparato vestibolare e meccanismi di compensazione dell'equilibrio. Vengono analizzate le strategie di mantenimento della postura negli anziani e le implicazioni cliniche delle alterazioni posturali, con particolare attenzione ai rischi di caduta.




















![METODIMETODI
Dati anamnestici
Stato funzionale (ADL, IADL)
Stato cognitivo (SPMSQ)
Comorbilità (CIRS)
Valutazione della deambulazione
(Tinetti)
Diagnosi e terapia
Analisi delle caratteristiche
della caduta
[Falls in hospitalized elderly patients: incidence and risk factors].
Zanocchi M, Pilon S, Speme S, Nicola E, Corsinovi L, Ponte E, Cerrato F, Luppino A, Martinelli E,
Margolicci A, Molaschi M.
Recenti Prog Med. 2004 Dec;95(12):570-4. Italian.](https://image.slidesharecdn.com/caduteeequilibrio-150528181248-lva1-app6891/85/Cadute-ed-equilibrio-Dott-Mauro-Zanocchi-37-320.jpg)
![80 cadute
70 pazienti caduti 11,3 %
15264 giornate di degenza
5,2 cadute / 1000 giornate di ricovero
1,9 cadute / posto letto / anno
RisultatiRisultati: incidenza: incidenza
[Falls in hospitalized elderly patients: incidence and risk factors].
Zanocchi M, Pilon S, Speme S, Nicola E, Corsinovi L, Ponte E, Cerrato F, Luppino A, Martinelli E, Margolicci A,
Molaschi M.
Recenti Prog Med. 2004 Dec;95(12):570-4. Italian.](https://image.slidesharecdn.com/caduteeequilibrio-150528181248-lva1-app6891/85/Cadute-ed-equilibrio-Dott-Mauro-Zanocchi-38-320.jpg)



![RisultatiRisultati: tempo trascorso tra: tempo trascorso tra
ricovero e prima cadutaricovero e prima caduta
0
5
10
15
20
25
30
35
40
45
50
< 3 giorni 3 - 7 giorni 8 - 14 giorni
15 - 30 giorni >30 giorni
%
38.6%
12.9%
31.4%
10.0% 7.1%
Il 51.5 % dei pazienti cade entro la prima
settimana di ricovero [Falls in hospitalized
elderly patients: incidence and risk factors].
Zanocchi M, Pilon S, Speme S, Nicola E, Corsinovi L, Ponte E, Cerrato F, Luppino A, Martinelli E, Margolicci A, Molaschi M.
Recenti Prog Med. 2004 Dec;95(12):570-4. Italian.](https://image.slidesharecdn.com/caduteeequilibrio-150528181248-lva1-app6891/85/Cadute-ed-equilibrio-Dott-Mauro-Zanocchi-42-320.jpg)
![RisultatiRisultati: tempo trascorso tra la: tempo trascorso tra la
prima e la seconda cadutaprima e la seconda caduta
Il 12.8% dei pazienti caduti cade una
seconda volta durante il ricovero
Nel 60% dei casi l’incidente si ripete
entro 3 giorni dal primo evento
[Falls in hospitalized elderly patients: incidence and risk factors].
Zanocchi M, Pilon S, Speme S, Nicola E, Corsinovi L, Ponte E, Cerrato F, Luppino A, Martinelli E,
Margolicci A, Molaschi M.
Recenti Prog Med. 2004 Dec;95(12):570-4. Italian.](https://image.slidesharecdn.com/caduteeequilibrio-150528181248-lva1-app6891/85/Cadute-ed-equilibrio-Dott-Mauro-Zanocchi-43-320.jpg)
![ NEL 63.7% DEI CASI LA CADUTA E’
AVVENUTA DURANTE IL GIORNO
NEL 73.7% NELLA STANZA DI DEGENZA,
NEL 13.7% NEI SERVIZI IGIENICI E NEL
12.6% NEL CORRIDOIO
LA CADUTA SI E’ VERIFICATA NEL 51,3%
“DAL LETTO ” (35% NEL TENTATIVO DI
SCENDERE O SALIRE)
NEL 40% DURANTE LA DEAMBULAZIONE
NEL 8.7% DALLA CARROZZINA
Risultati:Risultati:
Tempi, luoghi e modalità delle caduteTempi, luoghi e modalità delle cadute
[Falls in hospitalized elderly patients: incidence and risk factors].
Zanocchi M, Pilon S, Speme S, Nicola E, Corsinovi L, Ponte E, Cerrato F, Luppino A, Martinelli E, Margolicci A, Molaschi M.
Recenti Prog Med. 2004 Dec;95(12):570-4. Italian.](https://image.slidesharecdn.com/caduteeequilibrio-150528181248-lva1-app6891/85/Cadute-ed-equilibrio-Dott-Mauro-Zanocchi-44-320.jpg)
![N°
80 cadute
%
NESSUNA
CONSEGUENZA
53 66.2
FERITE LACERO-
CONTUSE
9 11.2
FRATTURA femore 2 2.5
FRATTURA omero 2 2.5
ALTRE fratture 3 3.7
EMATOMA SUB-
DURALE
1 1.2
POST-FALL 2 2.5
Risultati:Risultati:
Conseguenze delle caduteConseguenze delle cadute
[Falls in hospitalized elderly patients: incidence and risk factors].
Zanocchi M, Pilon S, Speme S, Nicola E, Corsinovi L, Ponte E, Cerrato F, Luppino A, Martinelli E, Margolicci A, Molaschi M.
Recenti Prog Med. 2004 Dec;95(12):570-4. Italian.](https://image.slidesharecdn.com/caduteeequilibrio-150528181248-lva1-app6891/85/Cadute-ed-equilibrio-Dott-Mauro-Zanocchi-45-320.jpg)
![RisultatiRisultati: esito del ricovero e cadute: esito del ricovero e cadute
0
5
10
15
20
25
30%
deceduti
Dimessi in
lungodegenza
█ caduti
█ non caduti
NS
P<0,05
11.3 11.4
5.6
12.9
[Falls in hospitalized elderly patients: incidence and risk factors].
Zanocchi M, Pilon S, Speme S, Nicola E, Corsinovi L, Ponte E, Cerrato F, Luppino A, Martinelli E, Margolicci A, Molaschi M.
Recenti Prog Med. 2004 Dec;95(12):570-4. Italian.](https://image.slidesharecdn.com/caduteeequilibrio-150528181248-lva1-app6891/85/Cadute-ed-equilibrio-Dott-Mauro-Zanocchi-46-320.jpg)
![RisultatiRisultati: Fattori di rischio di caduta: Fattori di rischio di caduta
in ospedalein ospedaleModello di regressione logistica :
R.R. I.C.
Età 1.05 1.01 – 1.09**
Tinetti equil. 0.91 0.86 – 0.97**
Confusione acuta 3.6 1.09 – 11.67*
Diabete mellito 5.91 1.69 – 20.64**
Antidepressivi triciclici 4.23 1.32 – 13.59*
Numero di farmaci assunti 1.23 1.12 – 1.34***
Diff. Deamb. + Conf. Acuta 8.4 1.96 – 16.51***
[Falls in hospitalized elderly patients: incidence and risk factors].
Zanocchi M, Pilon S, Speme S, Nicola E, Corsinovi L, Ponte E, Cerrato F, Luppino A, Martinelli E, Margolicci A, Molaschi M.
Recenti Prog Med. 2004 Dec;95(12):570-4. Italian.](https://image.slidesharecdn.com/caduteeequilibrio-150528181248-lva1-app6891/85/Cadute-ed-equilibrio-Dott-Mauro-Zanocchi-47-320.jpg)