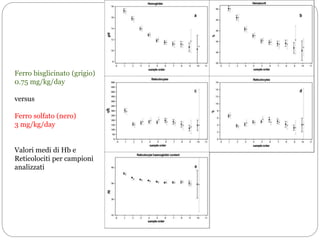
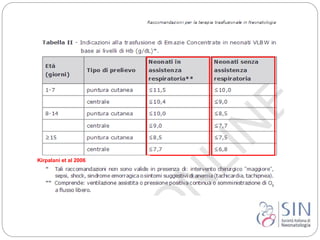
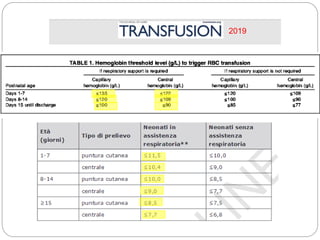
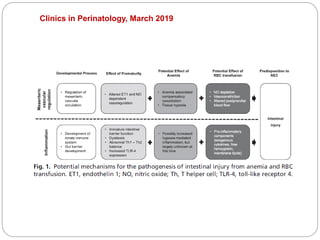
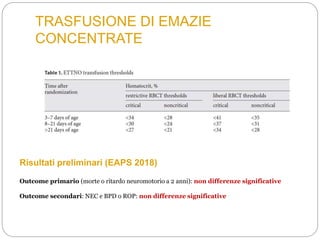
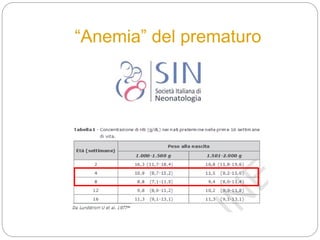
Il documento tratta l'anemia neonatale, evidenziando la sua definizione, eziologia e diagnosi. Viene sottolineata la distinzione tra anemia fisiologica e anemia nei neonati pretermine, nonché le strategie di trattamento e prevenzione, inclusa la supplementazione di vitamina E e ferro. Si discute anche l'importanza delle trasfusioni e dell'uso di eritropoietina in relazione a rischi come la retinopatia nei neonati prematuri.







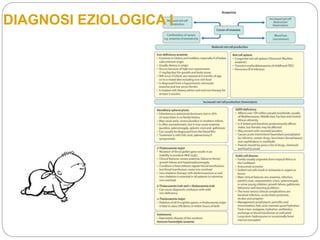





![[ VITAMINA E ] : dati di fatto in
reparto
ALIMENTAZIONE EV
Lipofundin : l’alfa-tocoferolo è un eccipiente
Cernevit:
0.4 ml/kg < 34+6
0.8 ml indipendentemente dal peso
2.5 ml (nostra diluizione della polvere) contiene 10.2 mg di Vitamina E
2.5: 10.2=0.8:x 3.26 mg/die](https://image.slidesharecdn.com/anemianeonatale-191009213404/85/Anemia-neonatale-16-320.jpg)
![[ VITAMINA E ] : dati di fatto in
reparto
ALIMENTAZIONE PER OS
Humana 0: 4 mg in 100 mL
Prenidina: 3.6 MG/100 ml
Hu 1.3-5.8 mg/1 Lt: 0.1-0.58 mg/100 mL
Aptamil BMF:
81 mg in 100 gr
1 bustina = 2.2. gr da diluire in 50 ml di latte
81:100 = x: 2.2 1.78 mg in 1 bustina ( 50 ml) 3.56 mg/100 mL](https://image.slidesharecdn.com/anemianeonatale-191009213404/85/Anemia-neonatale-17-320.jpg)



![Supplemento di Ferro precoce
Ferritina
Hb
> pool
>[ ]
< riduzione](https://image.slidesharecdn.com/anemianeonatale-191009213404/85/Anemia-neonatale-21-320.jpg)