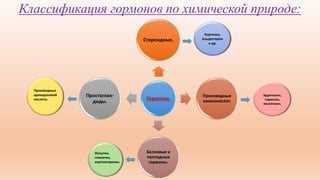
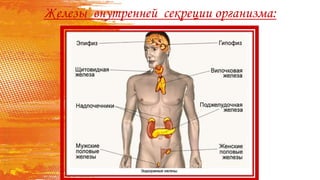
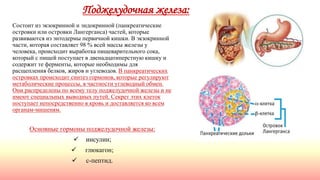
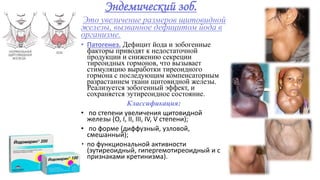
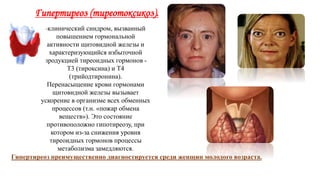
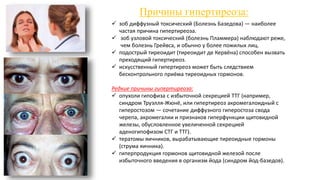
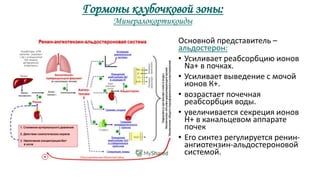
Документ описывает гормоны как биологически активные вещества, регулирующие обмен веществ и физиологические функции в организме. Он охватывает их действие, механизмы, классы рецепторов, а также функции различных желез внутренней секреции, таких как гипофиз и поджелудочная железа. Дополнительно освещаются заболевания, связанные с недостаточностью или избытком гормонов, включая диабет и акромегалию.