Сборник материалов 'Хосписы' представляет собой литературный обзор и рекомендации по организации и функционированию хосписов, подчеркивая актуальность паллиативной помощи в России. В документе собраны данные из зарубежного и отечественного опыта, а также обсуждаются проблемы и недостатки в области паллиативной помощи и хосписного ухода. Сборник предназначен для организаторов здравоохранения и медицинского персонала, заинтересованного в развитии хосписного движения.







![ХОСПИСЫ. Сборник материалов
8
любого неизлечимого заболевания. Это изменение появилось благо-
даря новому пониманию того, что проблемы, возникающие в конце
жизни пациента, зарождаются уже на ранних стадиях болезни. Кроме
того, в новом определении период оказания помощи выходит за рамки
периода болезни и включает в себя необходимость поддержки близ-
ких и после смерти пациента, которые переживают тяжелую утрату»
[1, c. 15].
Более наглядно вышесказанное можно представить в виде следую-
щей схемы (рис. 1), из которой видно, что:
– оказание паллиативной помощи начинается с момента постанов-
ки диагноза и, в случае неблагоприятного развития заболевания, не
заканчивается смертью пациента, а продолжается в виде предоставле-
ния поддержки близким умершего;
– при неблагоприятном течении болезни роль паллиативной помо-
щи постепенно увеличивается по сравнению с радикальным лечени-
ем и в терминальной стадии (почти) вытесняет его;
– с момента перехода болезни в терминальную стадию всесторон-
няя помощь и поддержка, по желанию пациента и его семьи, предо-
ставляется хосписной службой (о формах организации хосписной по-
мощи см. далее).
Рис. 1. Соотношение радикального лечения, паллиативной и хосписной
помощи
Постановка
диагноза
Развитие
болезни
Терминальная
стадия болезни
Смерть
пациента
Подержка близких умер-
шего
РАДИКАЛЬНОЕ ЛЕЧЕНИЕ
ПАЛЛИАТИВНАЯ ПОМОЩЬ
[Хоспиская помощь]](https://image.slidesharecdn.com/sbornik-hospisyi-2-150819123447-lva1-app6891/85/slide-8-320.jpg)

![ХОСПИСЫ. Сборник материалов
10
Методы и принципы паллиативной помощи реализуются в хосписах.
Слово «хоспис» имеет латинское происхождение. Латинское слово
hospes первоначально означало «чужестранец», «гость». Но в поздне-
классические времена значение его изменилось, и оно стало обозна-
чать также хозяина, а слово hospitalis, прилагательное от hospes, озна-
чало «гостеприимный, дружелюбный к странникам». От этого слова
произошло и другое – hospitium, означавшее дружеские, теплые от-
ношения между хозяином и гостем, а впоследствии и место, где эти
отношения развивались. Эквивалент в древнееврейском языке имеет
то же значение гостеприимства. В поздние времена латинское hospes
трансформировалось в английское слово hospice, которое, по данным
Большого англо-русского словаря (1989), означает «приют», «бога-
дельня», «странноприимный дом».
В настоящее время понятие «хоспис» используется, как правило, в
двух значениях.
В первом и основном значении хоспис – это тип медико-соци-
ального учреждения, где пациенты в терминальной стадии заболевания
получают достойный уход, где проводится симптоматическое (паллиа-
тивное) лечение и оказывается духовная, психологическая и социально-
юридическая поддержка как самому пациенту, так и его близким.
В то же время развитие хосписного движения и открытие огромно-
го числа этих учреждений в различных странах постепенно привело к
тому, что слово «хоспис» (хосписная служба) стало использоваться и
как обозначение части системы паллиативной помощи, включающее
в себя концепцию ухода за умирающими больными [60] и всесторон-
ней поддержки, оказываемой как самому пациенту, так и его близким
в период заботы о нем и после утраты.
1.2. История возникновения хосписов
Р. Поллетти [31] отмечает, что хосписами назывались ночлежки
или богадельни, где останавливались паломники по пути на Святую
Землю. Обычно они располагались вдоль дорог, по которым прохо-
дили основные маршруты христианских паломников, и были своего](https://image.slidesharecdn.com/sbornik-hospisyi-2-150819123447-lva1-app6891/85/slide-10-320.jpg)









![ХОСПИСЫ. Сборник материалов
20
Важным моментом является медицинская документация, в ко-
торой должны быть представлены результаты биопсии и других
лабораторно-инструментальных исследований, подтверждающих
диагноз (А.В. Гнездилов).
Кроме злокачественных новообразований, ряд авторов говорят и о
других болезнях, являющихся причиной госпитализации в хоспис. Так,
Джим Кесли упоминает о хосписах для больных СПИДом в терминаль-
ной стадии. Сачнер [61], описывая хоспис в Сан-Франциско, сообщает,
что на 30 его койках госпитализируются как онкологические больные
(15 коек), так и больные СПИДом (15 коек). Лигнер [52] упоминает о
больных с параличами и другими неврологическими заболеваниями,
которые, являясь «долгожителями», оказывают положительное эмоци-
ональное воздействие на онкологических больных в части их ухода от
сознания мрачных прогнозов. Браун [39] сообщает, что программа хо-
списов рассчитана не только на онкологических больных, но и на боль-
ных с прогностически неблагоприятными диагнозами (3–6 месяцев
до смерти), которые также требуют аналогичного медицинского ухода.
При этом автор не конкретизирует характер заболеваний. Однако чаще
всего речь идет все же о больных раком IV стадии, подтвержденным
клиническим и гистологическим исследованиями.
Формы оказания паллиативной помощи пациентам могут быть
различными. Важным концептуальным положением является обе-
спечение помощи умирающим больным не только в стационаре,
но и на дому, а также в условиях пребывания больных в стационаре
только в дневное или ночное время – дневной (ночной) стационар.
«Стационарами паллиативной помощи являются хосписы, отделе-
ния (палаты) паллиативной помощи в рамках структуры больниц
любого профиля, онкологических диспансеров, а также стационар-
ных учреждений социальной защиты населения. Помощь на дому
осуществляется специалистами выездной службы, которая может
быть как самостоятельной структурой, так и подразделением ста-
ционарного учреждения» [1, с. 24].
«В структуру хосписа как самостоятельного учреждения обычно
входит стационар на 25–30 коек (на 300–400 тыс. населения по стан-
дартам ВОЗ), поликлиническое отделение (выездная служба и днев-
ной стационар) и организационно-методический кабинет» [1, с. 29].
В состав выездной службы, кроме врачей и среднего медперсонала,](https://image.slidesharecdn.com/sbornik-hospisyi-2-150819123447-lva1-app6891/85/slide-20-320.jpg)
![Глава 1. Паллиативная помощь: общие вопросы
21
могут входить социальный работник, психолог, юрист и представитель
церкви (а также – при необходимости – другие специалисты). В днев-
ном стационаре пациенты, предпочитающие основную часть времени
находиться дома или продолжающие заниматься делами, получают
правовую, социальную, психологическую или реабилитационную по-
мощь, проходят лечебные и физиотерапевтические процедуры, вос-
полняют недостаток общения.
Пациент, находящийся под наблюдением выездной службы, по
желанию самого пациента и/или его близких, обеспечивающих уход,
может быть госпитализирован в стационар хосписа. Больные го-
спитализируются на определенный период времени (обычно – при-
мерно на три недели). Основными показаниями для этого являются
[1, c. 30]:
• необходимость подбора адекватного обезболивания и купиро-
вания других тягостных симптомов при отсутствии эффекта от
проводимой терапии на дому;
• необходимость проведения манипуляций, которые не могут
быть выполнены в домашних условиях;
• отсутствие условий для оказания паллиативной помощи на
дому (одинокие пациенты, сложная психологическая ситуация
в семье и другие социальные причины);
• предоставление кратковременного отдыха ухаживающим за
больным родственникам.
«В стационаре больные находятся на свободном режиме. Обста-
новка в хосписе приближена к домашней, близкие и родные могут в
любое время их посещать и помогать персоналу ухаживать за ними»
[1, c. 30]. После подбора адекватного лечения и достижения стабиль-
ного состояния больного выписывают домой, однако сотрудники
выездной службы продолжают оказывать необходимую, в том числе
консультативную, помощь на дому или по телефону. В случае необ-
ходимости возможна повторная (третья и т.д.) госпитализация.
Вопрос о выборе формы медицинской помощи (амбулаторная, ста-
ционарная) зачастую оказывается вопросом о том, где умирать боль-
ным. Решение зависит от состояния больного, житейских и бытовых
условий, обуславливающих возможность (или невозможность) ухода
за больным в домашних условиях. Конечно, умирать дома, в своей
постели, среди любящих людей, легче. И чем эффективнее работа](https://image.slidesharecdn.com/sbornik-hospisyi-2-150819123447-lva1-app6891/85/slide-21-320.jpg)
![ХОСПИСЫ. Сборник материалов
22
выездной службы хосписа, тем больше ее подопечных может себе это
позволить.
Одно из фундаментальных положений концепции хосписа за-
ключается в том, что первичным объектом обслуживания являются
пациент и его семья. Хотя медицинское обслуживание фокусируется
на больном, но вся система ухода требует общения с семьей и другими
близкими пациенту людьми. Браун выдвигает тезис о том, что «чем
ближе пациент к смерти, тем больше внимания он требует от семьи».
Семья пациента, как объект обслуживания хосписа, рассматрива-
ется большинством авторов в двух аспектах.
Крант, Сондерс, Уорд и др. отмечают, что целью многих хосписов
является вовлечение в процесс ухода родственников больного. При
этом многие бригады по организации ухода на дому обучают род-
ственников методам ухода за умирающими. Такой подход позволяет
снизить нагрузку на медицинский персонал, а родственников вклю-
чить в активную фазу поддержки уходящего из жизни.
Крант выделил следующие потребности родственников умираю-
щих больных:
1) быть с больным во время смерти;
2) иметь возможность помогать больному;
3) быть уверенными; что больному комфортно;
4) получать ежедневную информацию о состоянии больного;
5) быть лично информированными о приближающейся смерти
больного;
6) иметь возможность справляться со своими эмоциями;
7) иметь возможность успокаивать больного в любое время (сво-
бодный режим посещения);
8) иметь поддержку медицинского персонала.
«Понятие идентификации, отождествления человека со своей се-
мьей и близкими приводит к тому, что родственник проходит все те же
стадии психологического стресса, что и сам больной. Шоковая фаза у
родственника развивается зачастую раньше, чем у самого пациента,
так как знание о диагнозе он получает первым. Фаза торговли с судь-
бой, отрицания, вытеснения ситуации проявляется в надежде найти
другого врача, который выявит “ошибочность диагноза”, в поисках
чудотворцев – все это круг, по которому прошла не одна семья» [1,
c. 160]. Нередко меняются и отношения внутри самой семьи. Гипе-](https://image.slidesharecdn.com/sbornik-hospisyi-2-150819123447-lva1-app6891/85/slide-22-320.jpg)

![ХОСПИСЫ. Сборник материалов
24
Вторым аспектом работы с родственниками пациентов является
проведение с ними психологической подготовки к потере близкого
человека, а также предоставление семье соответствующей поддержки
после смерти близкого человека. Смерть больного вызывает эмоцио-
нальный и физический риск у его родственников. Печаль – нормаль-
ная реакция, но всепоглощающая печаль вызывает ухудшение сома-
тического и психического состояния, вплоть до смерти или попытки
суицида.
Это подтверждается впечатляющей статистикой о том, что после
смерти больного резко возрастает заболеваемость и смертность среди
его близких (на 40% и выше).
Одна из функций, выполняемых членами бригады паллиативной
помощи, которые контактируют с людьми в течение периода, когда
они находятся в состоянии острого горя, состоит в оказании помо-
щи тем, кому угрожает развитие глубокой депрессии. Этим пациен-
там может быть оказана затем дополнительная помощь: медицинское
обследование и назначение лечения, например, каким-либо антиде-
прессантом.
Работа с родственниками умершего больного – это очень сложная
функция, выполнение которой иногда затягивается на один и даже на
два года. Особое место в паллиативной помощи занимает забота о де-
тях, которые потеряли родителя, умершего от рака.
Одним из концептуальных положений в работе хосписа является
«принцип открытости диагноза» [63].
Преобладание в хосписе тенденции «открытости диагноза» обу-
словлено тремя факторами. Во-первых, аргументация исследовате-
лей, считающих необходимым говорить правду, представляется весь-
ма сильной, так как пациентам хосписа, как правило, действительно
необходимо устроить свои земные дела. Во-вторых, обреченные боль-
ные очень чувствительны к фальши, вот почему Р. Поллетти счита-
ет, что «на их вопросы нужно отвечать честно и не отгораживать их
от мира стеной молчания». В-третьих, большинство больных в тер-
минальном состоянии и так знают или догадываются о серьезности
болезни и прогноза. По этому поводу Р. Поллетти пишет: «Покрас-
невшие глаза родственников, шепот, изменившееся к нему отноше-
ние, растерянность, перемена темы разговора, уклончивость в ответах
говорят больному больше, чем слова».](https://image.slidesharecdn.com/sbornik-hospisyi-2-150819123447-lva1-app6891/85/slide-24-320.jpg)
![Глава 1. Паллиативная помощь: общие вопросы
25
«Открытость диагноза» далеко не всегда приводит умирающих к
обострению страданий. Н. Эльштейн отмечает, что «умирающие боль-
ные, проходя через стадии естественного внутреннего “противления”
неизбежному, а затем депрессии, в конечном счете становятся более
спокойными и в то же время более восприимчивыми к психотерапии».
Доктор Кюблер-Росс и ее сотрудники описали пять стадий, че-
рез которые проходит человек, узнав о приближающейся смерти
[1, с. 57–58].
Первая стадия – отрицание («Это не так»), неприятие плохого
известия. «Эта стадия нужна, она смягчает шок. Без нее страх и горе
были бы слишком велики. На больного вдруг навалилось что-то угро-
жающее и страшное. Поймите и разделите это с ним. Дайте надежду».
Когда проходит первый шок, появляется гнев, возмущение. «По-
чему я? Почему другие и, может быть, люди старше меня будут жить,
а я должен умереть»? Это вторая стадия – протест. Негодование боль-
ного может быть направлено против Бога – Бог несправедлив. Такое
отношение к Богу может вас возмутить и оттолкнуть от больного. Это
было бы неверно. Часто это – неизбежная стадия; она трудна, но она
пройдет.
Скоро вспышка протеста стихает и приходит третья стадия – прось-
ба об отсрочке. Больной уже просит Бога, говорит с Ним, хотя, может
быть, никогда раньше к Богу не обращался. Он обещает стать лучше,
жить лучше, если ему дадут некоторое время. Приходят начатки веры,
ему хочется верить, и в это время близкий человек, особенно верую-
щий, может существенно помочь ему.
Четвертая стадия – депрессия. Больной слабеет и осознает это.
Протеста больше нет, а есть сожаление и горе. Ему жаль оставлять
близких и все, что он любил при жизни. Он сожалеет и о своих плохих
поступках, об огорчениях, причиненных другим; он старается испра-
вить причиненное им зло. Но он уже готовится принять смерть. Он
стал спокоен. Он хочет иногда остаться один, не любит посетителей с
пустыми разговорами. Он не хочет отвлекаться ни на что постороннее,
он кончил с земными заботами и ушел в себя.
Последняя стадия – принятие. В этой последней стадии особен-
но нужна поддержка близких. Очень важно, чтобы кто-то был рядом,
пусть даже без слов. Даже когда больной без сознания или спит, он
чувствует, что с ним рядом кто-то есть.](https://image.slidesharecdn.com/sbornik-hospisyi-2-150819123447-lva1-app6891/85/slide-25-320.jpg)
![ХОСПИСЫ. Сборник материалов
26
Описанные выше стадии необязательно сменяют друг друга имен-
но в такой последовательности. Они могут повторяться, или какая-то
из них может отсутствовать вовсе.
«Принятие», как финал психологического развития личности уми-
рающего, и есть та духовная основа, которая дает возможность больно-
му умереть спокойно и с достоинством. Вот почему «принцип открыто-
сти диагноза» является одним из ключевых в концепции хосписов.
Другим принципиальным положением концепции хосписа явля-
ется необходимость обеспечения психологического комфорта боль-
ного, т.е. избавление его от страданий. Это достигается, прежде всего,
за счет атмосферы уважения к его личности, содействия в удовлетво-
рении его желаний и сохранении его связей с внешним миром, под-
держания в нем интереса к жизни.
«Цельюпаллиативнойпомощиявляетсяобеспечениевсесторонней
помощи для предупреждения и уменьшения всех аспектов страдания
пациента. Компоненты паллиативной помощи или аспекты помощи
и лечения, которые должны быть реализованы, вытекают логически
из причин, приводящих к страданию. Каждый из этих компонентов
должен быть реализован как часть всеобъемлющей паллиативной, или
тотальной, помощи. Купированию боли и других физических симпто-
мов уделяется первоочередное внимание, так как если они не будут
устранены, будет невозможно осуществить все другие составляющие
компоненты паллиативной помощи». [1, с. 22]
Отсюда вытекает следующее принципиальное положение концеп-
ции хосписа – ликвидация (уменьшение) боли при полном сохране-
нии сознания. Боль никогда не носит чисто физического характера,
не сводится к чисто физическим страданиям. Она связана и с душе-
выми страданиями. Психика человека изменяется, он начинает иначе
воспринимать себя и окружающий мир. Его отношения с окружаю-
щими людьми ухудшаются. И, что самое главное, боль изменяет его
восприятие смысла жизни.
Для снятия болей применяют наркотические и ненаркотические
анальгетики, психотропные средства, акупунктуру (иглоукалыва-
ние) или сочетание этих средств. Лигнер сообщает, что в хосписе св.
Кристофера наркотики назначают 1 раз в 4 часа, действуя по прин-
ципу: «Не ждать болей, а предупредить их». Важным аспектом про-
блемы обезболивания является передача среднему медицинскому](https://image.slidesharecdn.com/sbornik-hospisyi-2-150819123447-lva1-app6891/85/slide-26-320.jpg)



![ХОСПИСЫ. Сборник материалов
30
определяющими в решении вопросов профессионального отбора ме-
дицинских работников и волонтеров для работы в хосписе. В то же вре-
мя заповеди хосписа мобилизуют духовный потенциал персонала, по-
зволяют совершенствовать профессиональное мастерство, учат доброте
и великодушию, отзывчивости, готовности к бескорыстной помощи.
1.5.2. Основные принципы медицинской биоэтики применительно
к паллиативной помощи (Е.С. Введенская, из книги
«Паллиативная помощь: быть рядом с больным до конца» [1])
ПРИНЦИП УВАЖЕНИЯ АВТОНОМИИ ПАЦИЕНТА
Для осуществления этого принципа в практике специалистам пал-
лиативной помощи необходимо:
согласовывать приоритеты и цели помощи с пациентами и их•
родными;
обсуждать варианты лечения с пациентом и совместно форму-•
лировать планы помощи;
не отказывать в предоставлении информации, которую па-•
циент желает получить, в том числе информации о любом виде
лечения;
уважать желание пациента отказаться от лечения.•
ПРИНЦИП УВАЖЕНИЯ ЧЕЛОВЕЧЕСКОГО
ДОСТОИНСТВА ПАЦИЕНТА
Это основополагающий принцип медицинской биоэтики, неви-
димо присутствующий и в других принципах, однако его трактовка в
контексте паллиативной помощи имеет свои особенности. Принцип
уважения человеческого достоинства пациента иногда отождествля-
ется с принципом уважения его автономии (независимости в при-
нятии собственных решений и их реализации). Инкурабельные
больные, как и другие больные, имеют свои предпочтения в выборе
лечения. Необходимость уважения этих желаний определяет поведе-
ние врача. Так врач не должен настаивать на проведении лечения, от](https://image.slidesharecdn.com/sbornik-hospisyi-2-150819123447-lva1-app6891/85/slide-30-320.jpg)



































































































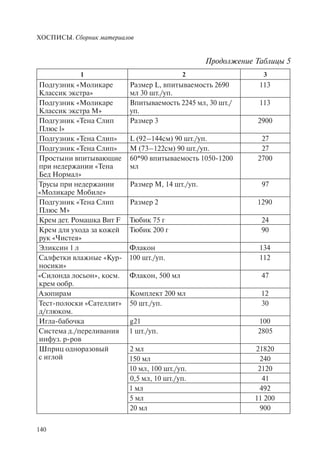





























![ХОСПИСЫ. Сборник материалов
170
Для более эффективного использования наших волонтеров, мы ста-
раемся максимально применять их профессиональные навыки – юри-
дическое образование, способность к дизайну и пр. Крайне важно гра-
мотно составить график привлечения каждого конкретного волонтера
к помощи. С одной стороны, не желательно перегружать волонтера ра-
ботой – возможно, человек не сможет отказаться, но будет чувствовать
себя некомфортно и в следующий раз ответит на просьбу о помощи с
меньшей охотой. С другой стороны, редкие обращения к волонтеру
могут создать впечатление ненужности этого человека организации.
Мы стараемся, чтобы общение с каждым волонтером происходило
не реже чем один раз в две недели. Для поддержания интереса волон-
тера к помощи организации мы еженедельно осуществляем интернет-
рассылку новостей организации.
После знакомства с волонтером мы заключаем договор на оказа-
ние волонтерских услуг, в котором также прописывается уровень от-
ветственности волонтера и сотрудников организации. Также волонтер
заполняет анкету, содержащую личную информацию, знакомится с
положением о волонтерах организации.
В качестве поощрения наиболее активных волонтеров в Бело-
русском детском хосписе принята система награждений грамотами,
которые проходят в рамках общих волонтерских собраний. Другим
видом поощрений является написание рекомендаций, характеристик,
ходатайств и пр., а также выдача сертификатов о том, то человек явля-
ется волонтером нашей организации.
2.13. Синдром эмоционального выгорания
и его профилактика
Материалы из книги Е.С. Введенской
«Паллиативная помощь: быть рядом с больным до конца» [1],
глава 11 «Заботиться не только о больном»,
приводится в сокращенном виде
Необходимость поддержки персонала,
работающего в учреждениях паллиативной помощи
Необходимо подчеркнуть, что персонал хосписа работает с самой
тяжелой категорией больных, когда происходит во сто крат большая](https://image.slidesharecdn.com/sbornik-hospisyi-2-150819123447-lva1-app6891/85/slide-170-320.jpg)





































































































































































































































































































































































