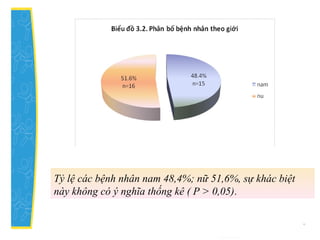
Luận văn thạc sỹ y khoa nghiên cứu thực trạng bệnh thalassemia tại bệnh viện trẻ em Hải Phòng, chỉ ra rằng thalassemia là bệnh di truyền phổ biến ở Việt Nam với nhiều thể bệnh nặng. Kết quả cho thấy bệnh thalassemia chiếm tỷ lệ cao trong số bệnh nhân nhập viện, tuy nhiên việc điều trị không đạt hiệu quả theo tiêu chuẩn quốc tế, dẫn đến nhiều biến chứng cho bệnh nhân. Đặc biệt, có tới 87,1% bệnh nhân gặp biến dạng xương và 96,4% có biểu hiện lách to.