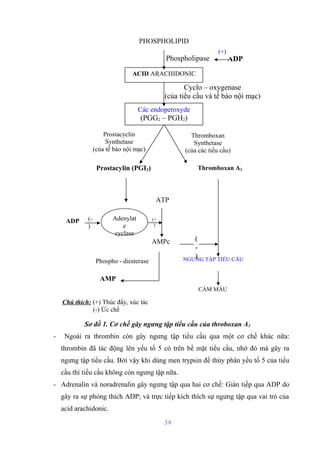
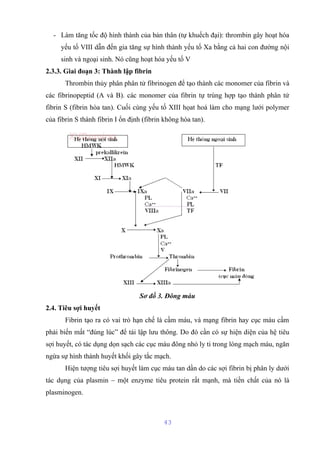
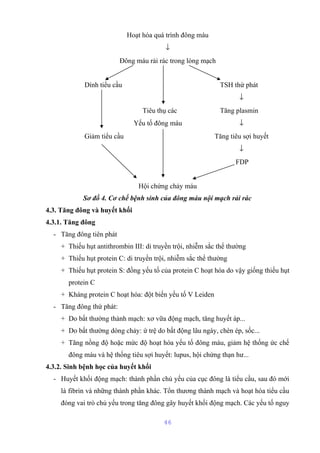
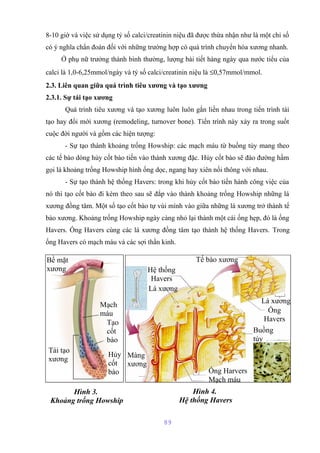
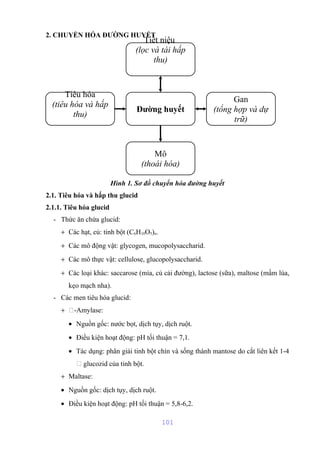
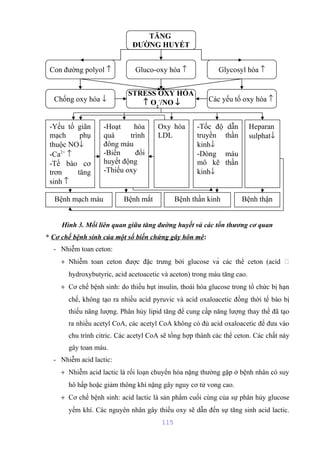
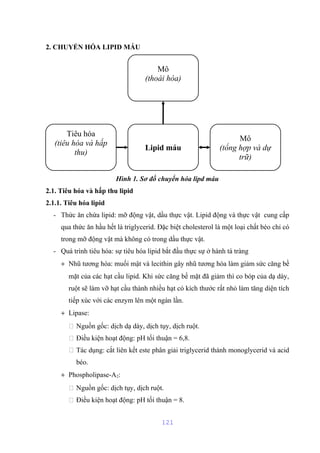
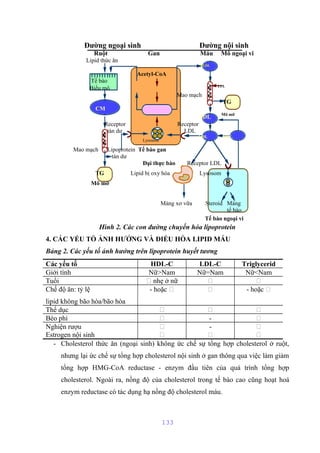
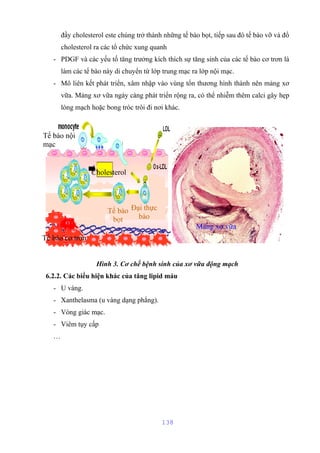
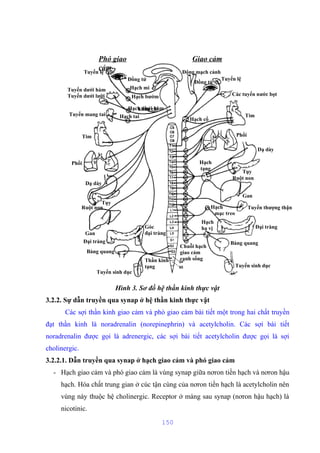
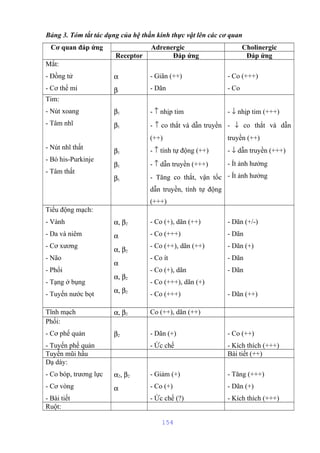
Tài liệu mô tả cấu trúc và chức năng của màng bào tương tế bào, bao gồm các thành phần chính như lipid, protein và glucid. Nó cũng giải thích các hoạt động chức năng của màng, như phân cách tế bào với môi trường xung quanh, vận chuyển các chất qua màng, và các cơ chế vận chuyển khác nhau. Bên cạnh đó, tài liệu đề cập đến nhiều cơ chế vận chuyển qua protein mang có và không có tính chất enzym.