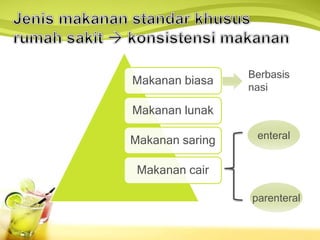
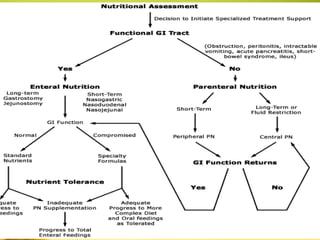
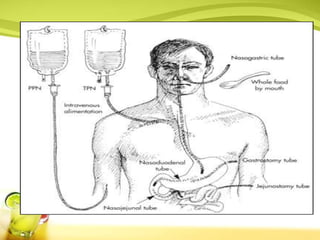
Dokumen tersebut membahas berbagai jenis diet khusus dan makanan khusus untuk pasien berdasarkan kondisi medis dan gangguan pencernaan mereka. Termasuk diet rendah kalori, rendah garam, tinggi serat, dan diet khusus untuk penyakit seperti diabetes dan jantung. Juga dibahas tentang makanan biasa, makanan lunak, saring, cair, dan nutrisi enteral dan parenteral.