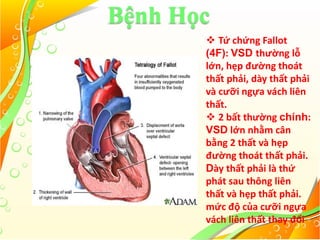
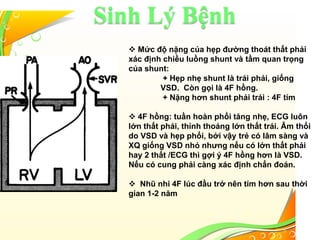
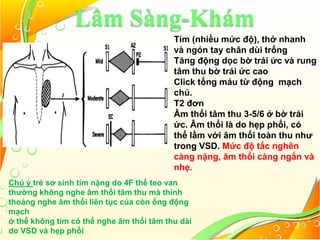
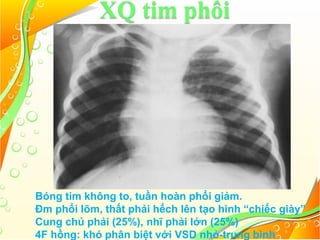
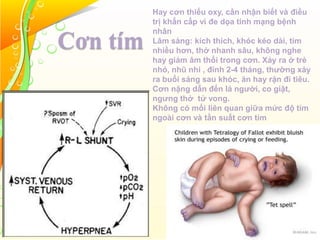
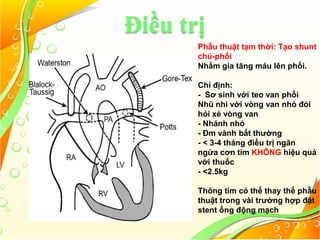
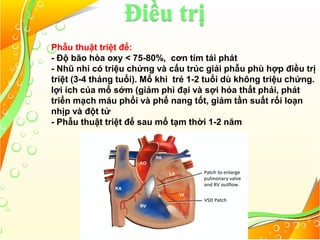
Tứ chứng Fallot là một loại bệnh tim bẩm sinh với bốn bất thường chính: thông liên thất lớn, hẹp đường thoát thất phải, dày thất phải và cưỡi ngựa vách liên thất. Bệnh này có thể biểu hiện dưới hai dạng: 4f hồng với tuần hoàn phổi tăng nhẹ và 4f tím với shunt phải trái cùng tuần hoàn phổi giảm. Điều trị cần thiết bao gồm quản lý cơn tím, có thể sử dụng thuốc, và phẫu thuật để điều chỉnh bất thường cấu trúc tim khi cần.