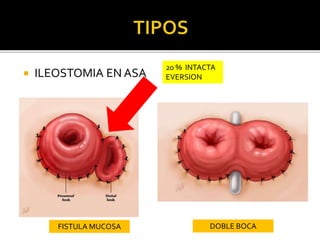
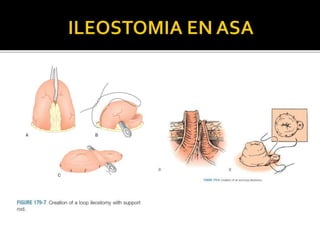
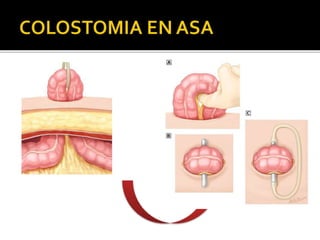
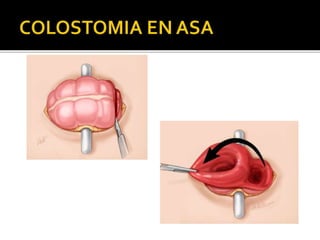
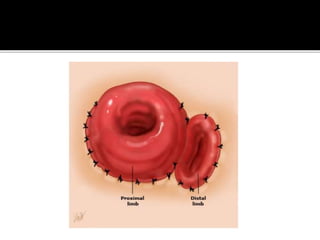
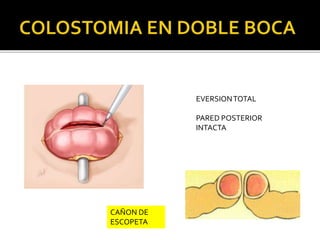
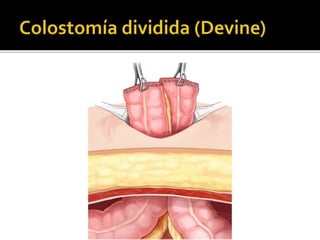
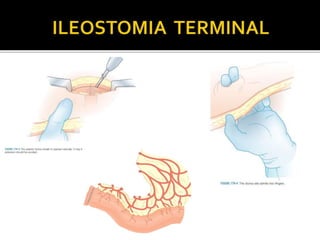
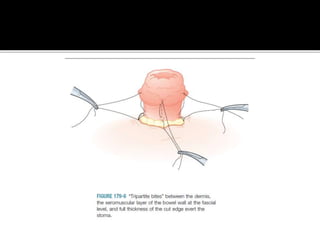
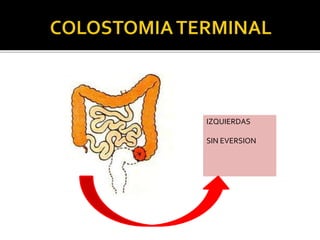
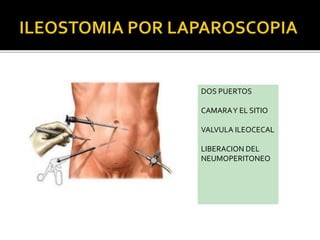
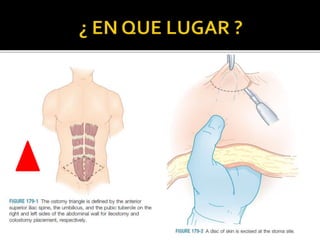
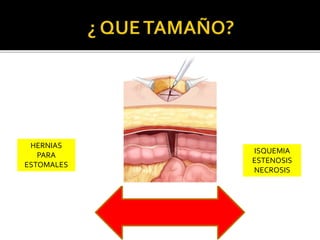
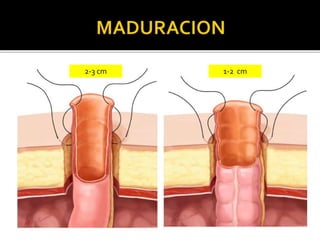
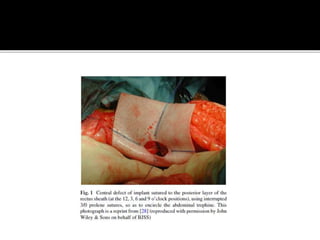
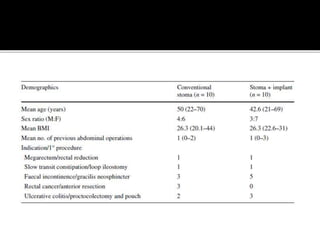
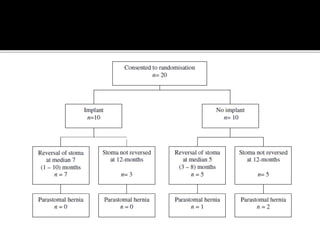
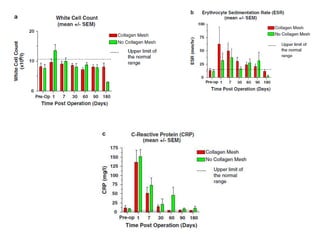
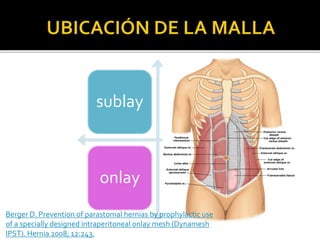
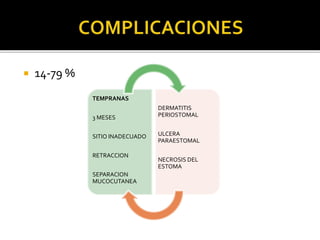
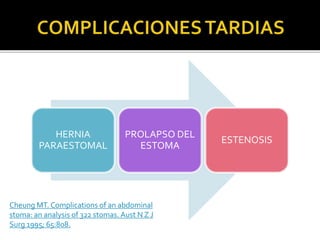
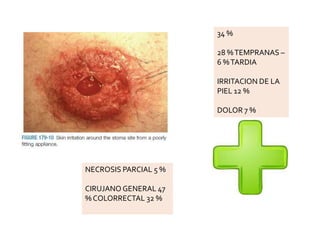
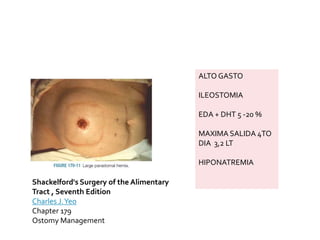
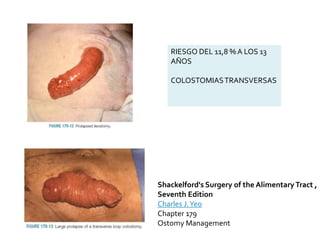
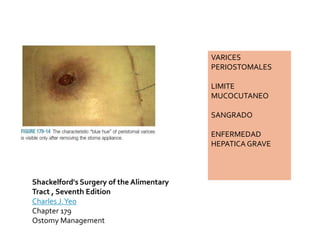
This document discusses ostomy surgery and management. It describes different types of temporary and permanent ostomies, including their indications. Complications are addressed such as parastomal hernias, prolapse, stenosis, and necrosis. Post-operative care involves protecting the anastomosis, managing distal obstructions, and deriving fecal material. Proper ostomy appliance fitting, cleaning, and changing are important for prevention of skin complications.