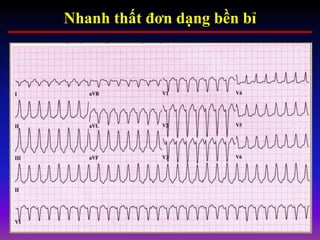
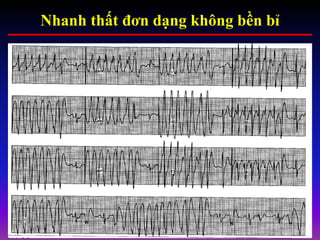
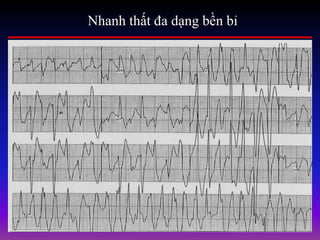
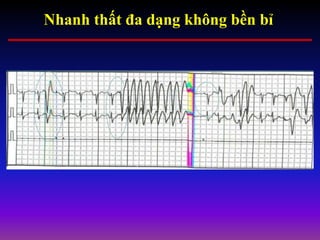
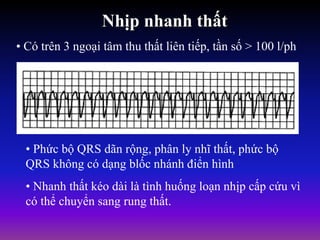
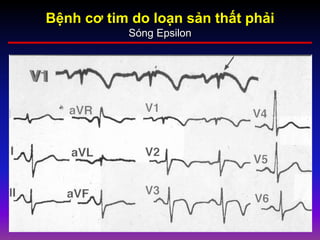
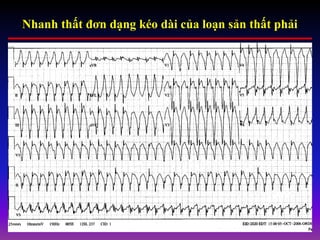
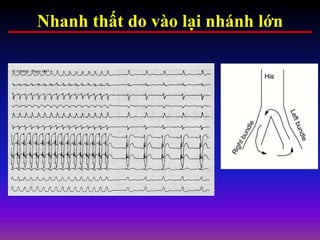
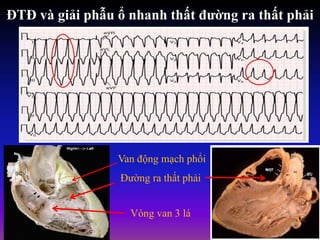
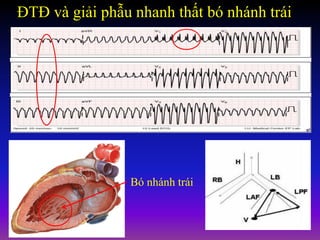
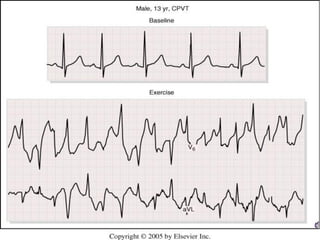
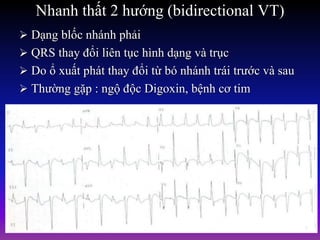
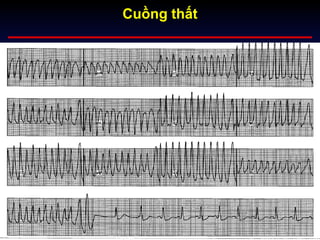
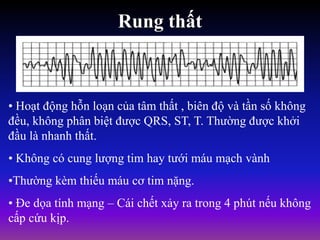
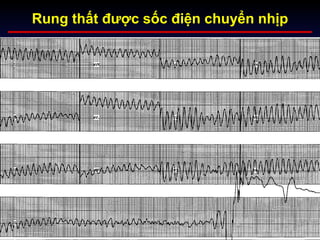
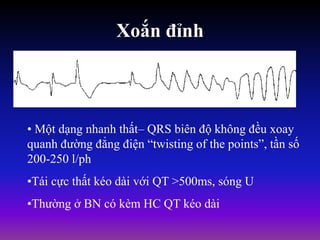
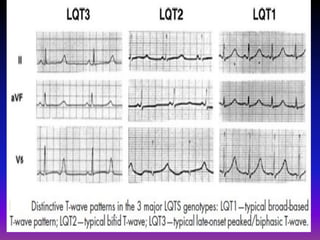
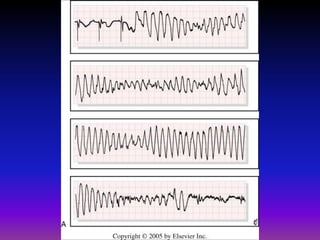
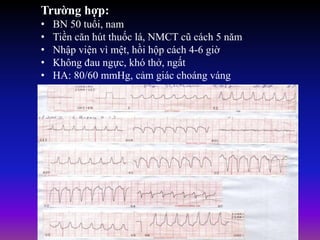
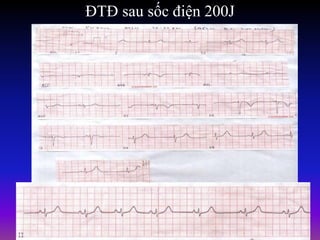
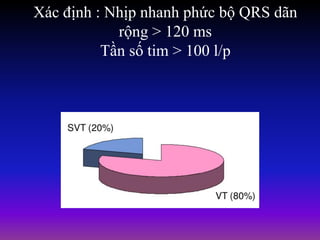
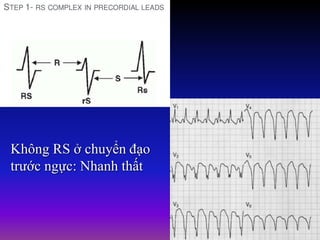
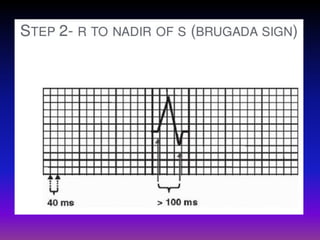
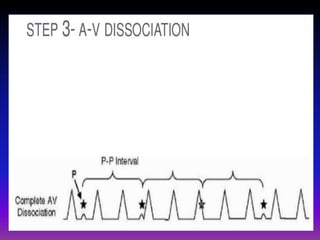
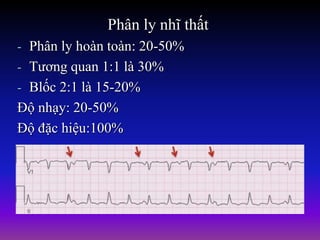
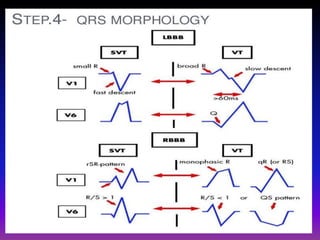
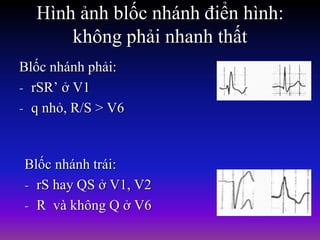
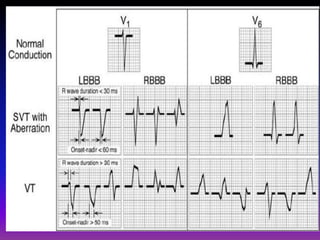
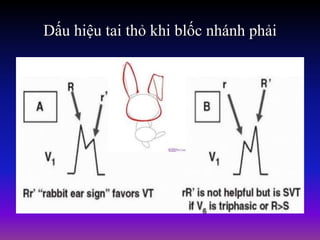
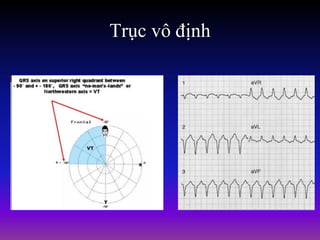
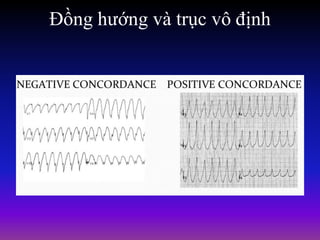
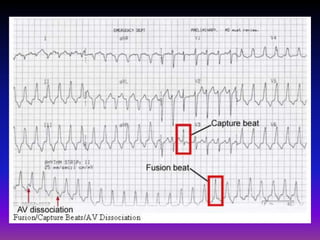
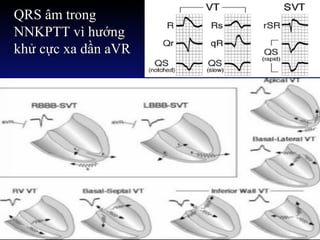
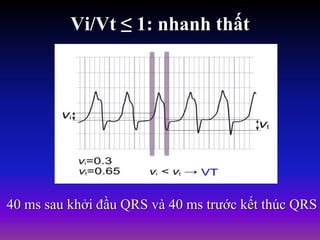
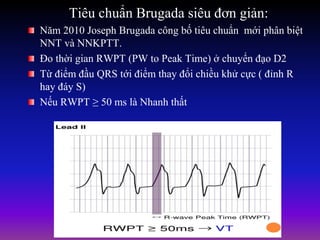
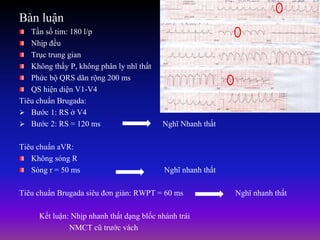
Tài liệu phân loại nhịp nhanh thất dựa vào biểu hiện lâm sàng và điện tâm đồ, bao gồm nhiều dạng nhanh thất như đơn dạng, đa dạng và các bệnh lý liên quan. Nhịp nhanh thất có thể dẫn đến rung thất, đe dọa tính mạng và cần có các biện pháp cấp cứu kịp thời. Tài liệu cũng đề cập đến các tiêu chuẩn chẩn đoán nhịp nhanh thất và các yếu tố nguy cơ liên quan.