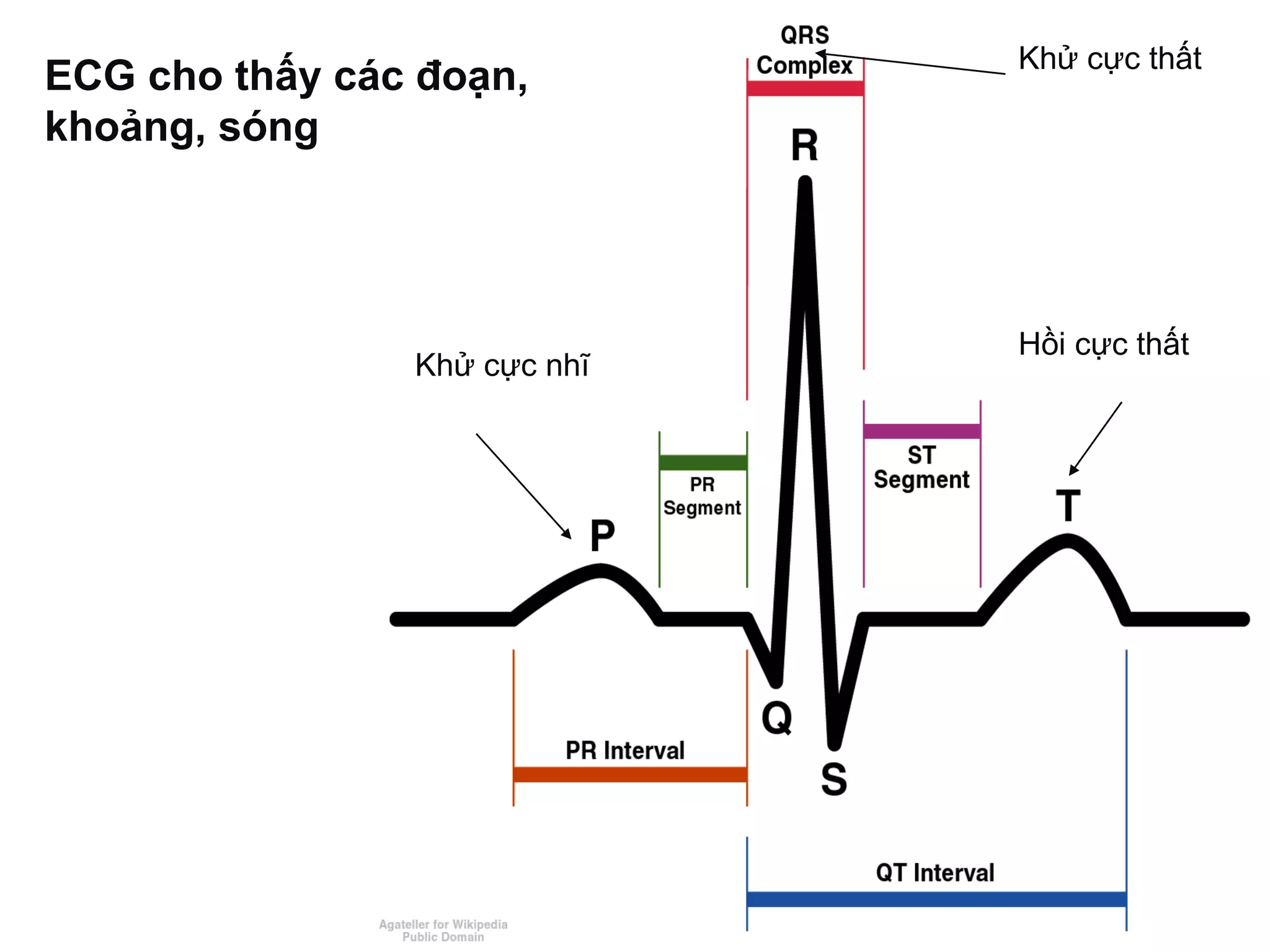
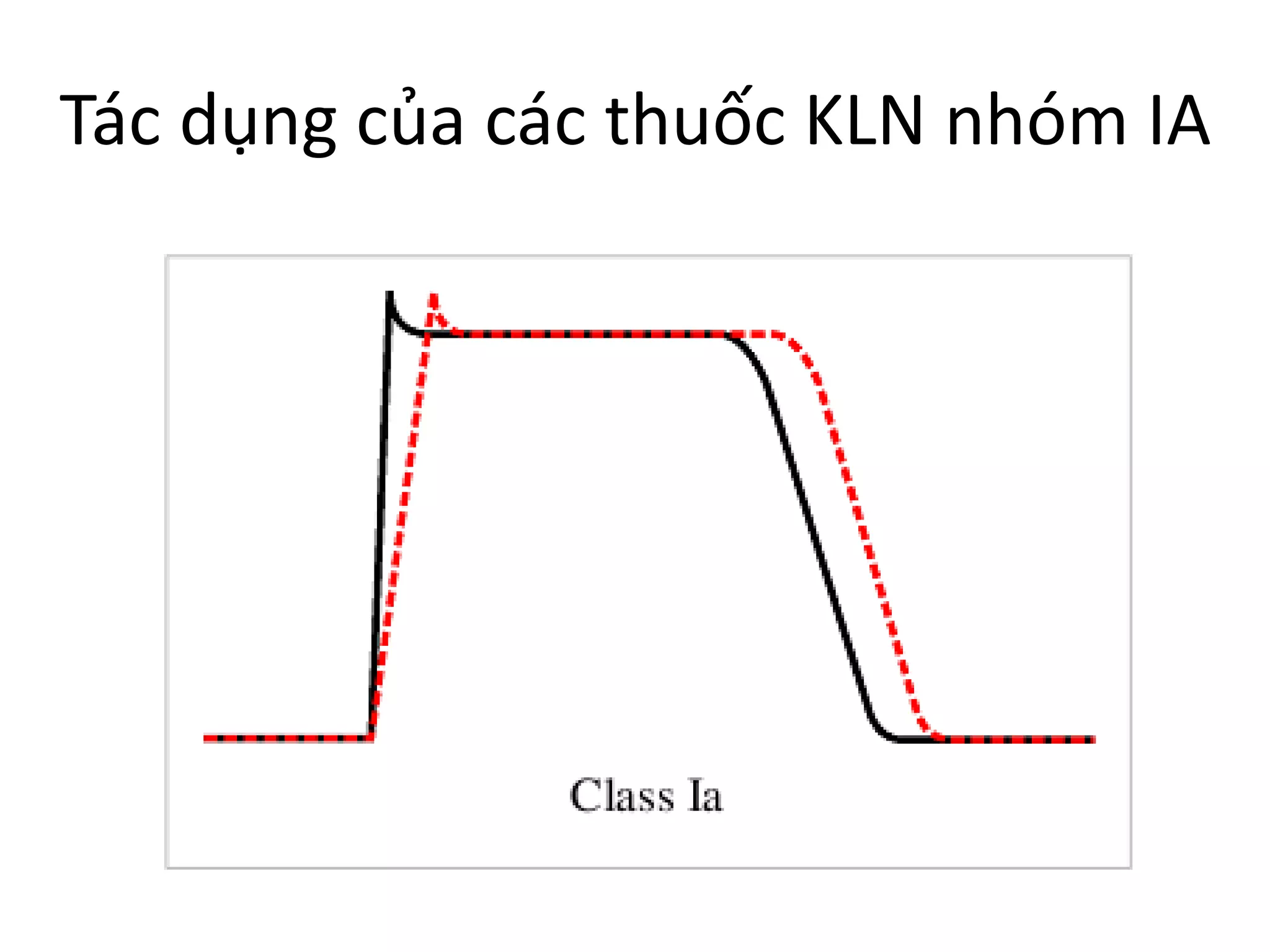
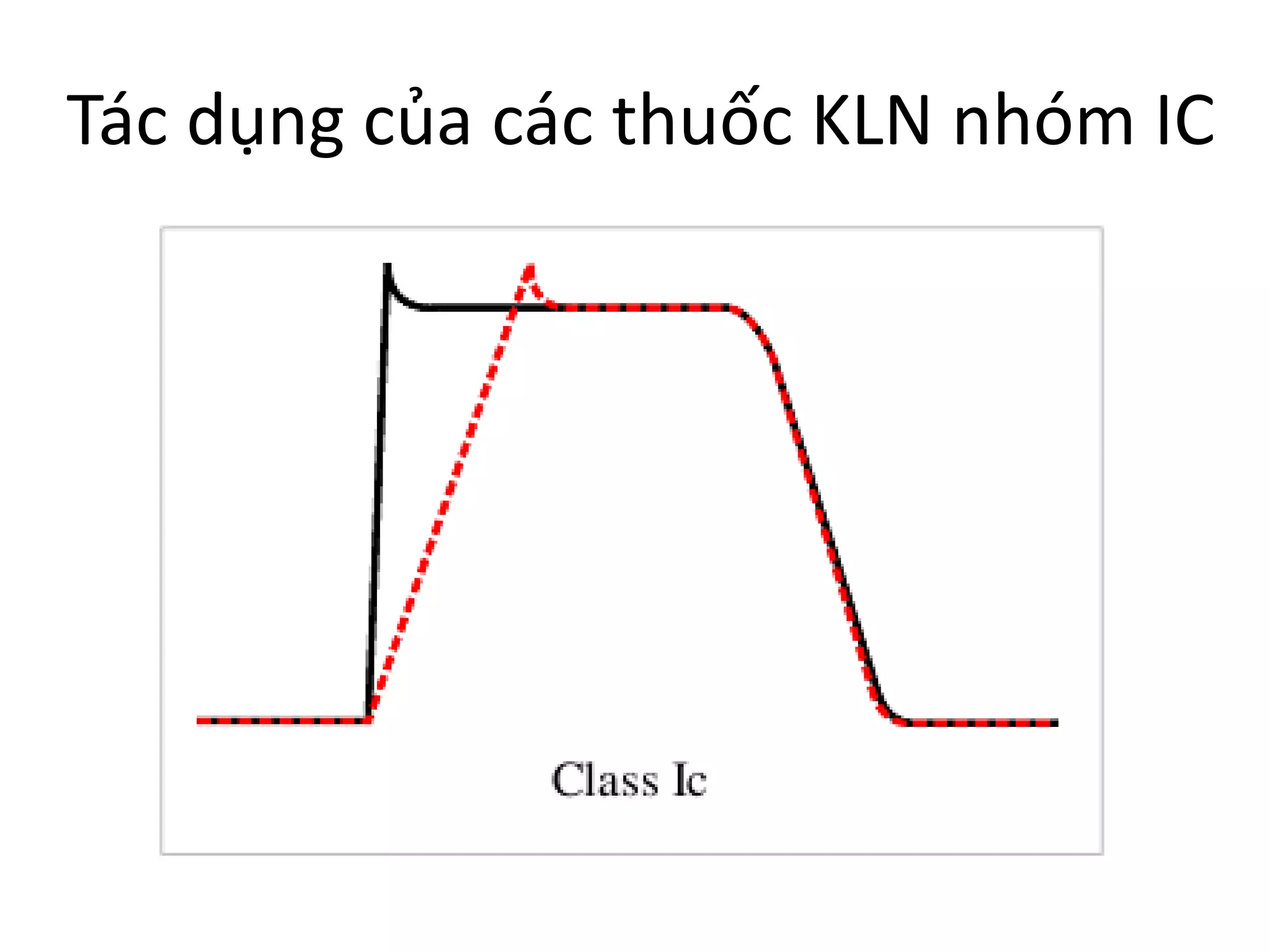
Thiết lập nhịp tim và sự đồng bộ co bóp rất quan trọng để tim hoạt động hiệu quả; rối loạn nhịp tim có thể dẫn đến tử vong. Các thuốc kháng loạn nhịp hoạt động thông qua nhiều cơ chế điện sinh lý khác nhau, và có thể gây ra hoặc làm trầm trọng thêm tình trạng loạn nhịp. Các nhóm thuốc kháng loạn nhịp bao gồm chẹn kênh natri, chẹn beta, chẹn kênh kali, và chẹn kênh canxi, với mỗi nhóm có đặc điểm và chỉ định riêng.