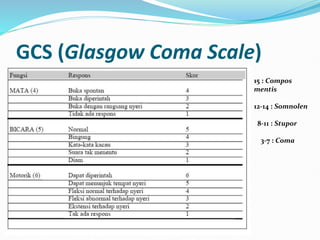
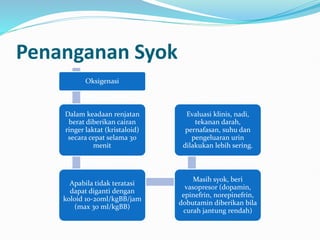
Dokumen tersebut membahas tentang anamnesis, pemeriksaan fisik, dan penatalaksanaan pasien dengan sindrom syok dengue. Terdapat informasi mengenai gejala klinis, etiologi, jenis-jenis syok, tanda-tanda syok, dan penanganan syok termasuk resusitasi cairan dan oksigenasi."

























![DSS dengan Syok Terkompensasi
DSS dengan syok terkompensasi merupakan pasien dengan tekanan darah sistolik
normal, tetapi memiliki tanda perfusi perifer menurun.
Penanganan yang dilakukan adalah resusitasi cairan kristaloid isotonik dengan dosis
awal 5−10 mL/kgBB/jam selama 1 jam, kemudian periksa kondisi klinis pasien.
Apabila keadaan pasien membaik, maka cairan dikurangi dengan ketentuan:
5−7 mL/kgBB/jam selama 1−2 jam
3−5 mL/kgBB/jam selama 2−4 jam
2−3 mL/kgBB/jam dan dipantau selama 24−48 jam[1-3]
Apabila keadaan pasien tidak membaik setelah monitoring 1 jam pertama dan
hematokrit tetap tinggi (>50%), maka ketentuan resusitasi cairan:
Bolus 10−20 mL/kgBB/jam dalam 1 jam,
Apabila keadaan pasien membaik, maka cairan dikurangi menjadi 7−10 mL/kgBB/jam
selama 1−2 jam
Apabila, keadaan memburuk, maka pasien dapat dilakukan pemeriksaan hematokrit
kembali dan diberikan. bolus 10-20 mL/kgBB/jam kembali apabila hematokrit masih
tinggi atau meningkat
Kemudian dikurangi sesuai dengan keadaan membaik [1-3]](https://image.slidesharecdn.com/dss-231025092833-b5e8aa89/85/DSS-pptx-28-320.jpg)
![DSS dengan Syok Hipotensi
DSS dengan syok hipotensi adalah pasien dengan tanda-tanda nadi lemah, pulse
pressure sempit (<20 mmHg), hipotensi berdasarkan umur, akral dingin, lembab, dan
gelisah. Penanganan adalah resusitasi cairan isotonik seperti 0,9% salin dan ringer laktat,
atau cairan koloid seperti dextran atau haes-steril. Pemberian dosis awal 20 mL/kgBB, bolus
selama 15 menit, kemudian periksa kondisi klinis pasien.
Jika kondisi pasien membaik, maka cairan kristaloid atau koloid dapat diturunkan dengan
ketentuan:
10 mL/kgBB/jam selama 1 jam
5−7 mL/kgBB/jam selama 1−2 jam
3−5 mL/kgBB/jam selama 2−4 jam
2−3 mL/kgBB/jam[1-3]
Jika setelah bolus pertama kondisi pasien tidak membaik dan hematokrit tetap meningkat,
maka maka ketentuan resusitasi:
cairan koloid 10−20 mL/kg sebagai bolus kedua selama 0,5−1 jam
Jika keadaan membaik, maka cairan dikurangi menjadi 7−10 mL/kg/jam selama 1−2 jam
Ganti menjadi cairan kristaloid, kemudian dikurangi sesuai dengan keadaan membaik[1-
3]
Apabila tanda vital tetap tidak stabil dan hematokrit rendah, maka kemungkinan
terdapat perdarahan yang membutuhkan transfusi darah segera. Jenis transfusi darah
yang dapat diberikan adalah packed red cells 5‒10 ml/kgBB atau fresh whole blood 10‒20
ml/kgBB.[1-3]](https://image.slidesharecdn.com/dss-231025092833-b5e8aa89/85/DSS-pptx-29-320.jpg)



