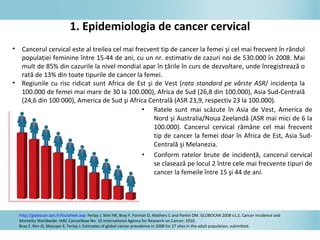
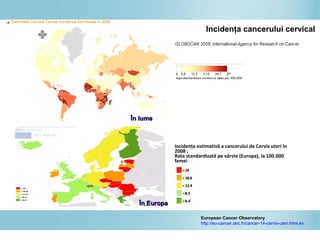
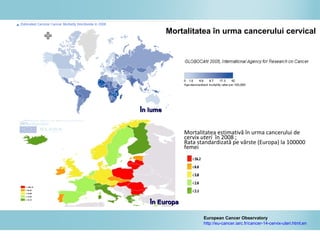
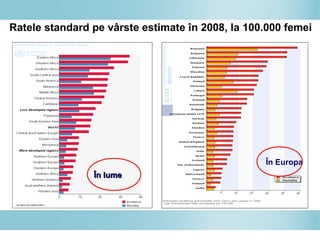
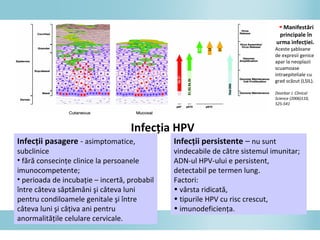
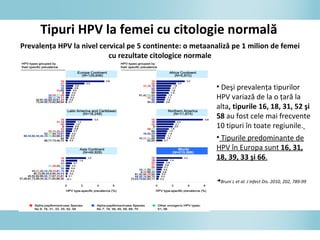
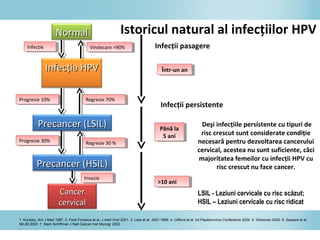
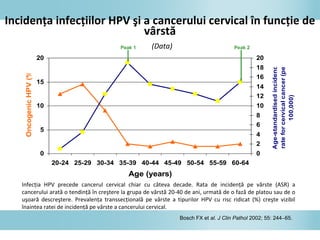
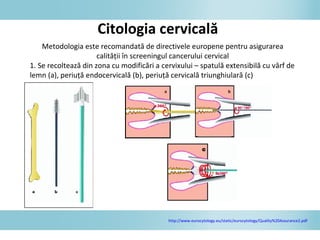
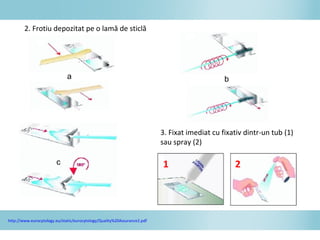
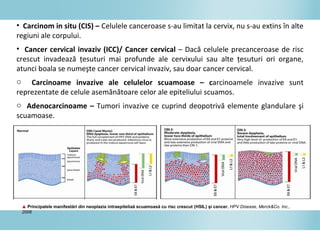
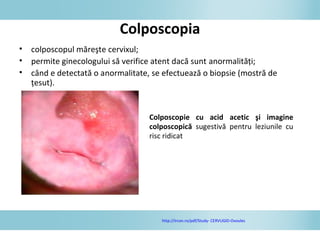
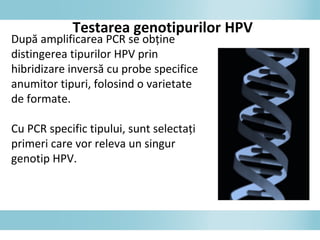
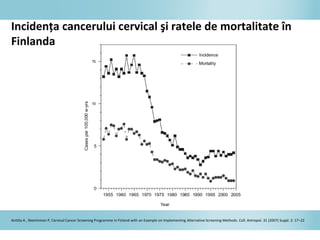
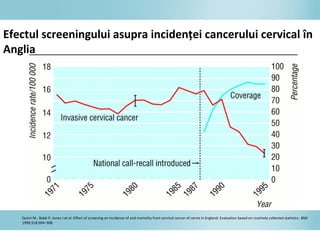
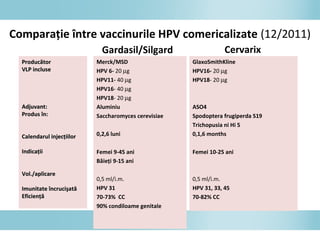
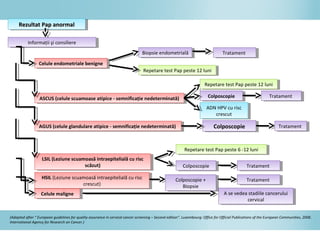
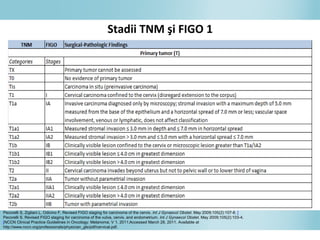
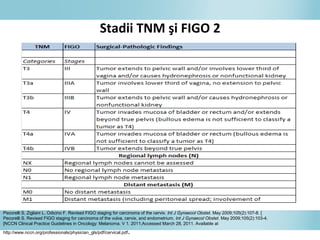
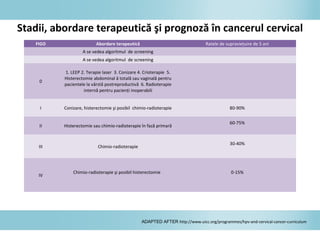
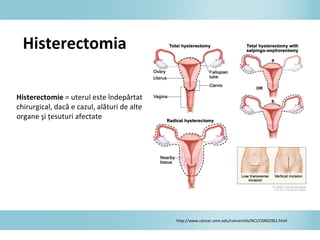
Documentul discută epidemiologia cancerului de col uterin, evidențiind că acesta este cel mai frecvent cancer în rândul femeilor din anumite regiuni, precum Africa de Est. Se subliniază importanța detecției timpurii prin screening și vaccinare împotriva infecției HPV, principalul factor de risc pentru dezvoltarea cancerului cervical. De asemenea, se menționează variațiile semnificative ale incidenței și mortalității între statele membre ale Uniunii Europene.