Articulación temporomandibular: generalidades, clasificación, ubicación y componentes
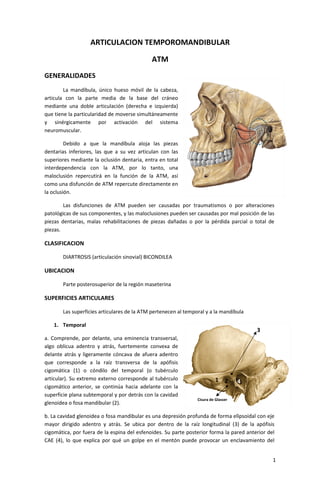
- 1. ARTICULACION TEMPOROMANDIBULAR ATM GENERALIDADES La mandíbula, único hueso móvil de la cabeza, , articula con la parte media de la base del cráneo mediante una doble articulación (derecha e izquierda) que tiene la particularidad de moverse simultáneamente y sinérgicamente por activación del sistema neuromuscular. Debido a que la mandíbula aloja las piezas dentarias inferiores, las que a su vez articulan con las superiores mediante la oclusión dentaria, entra en total interdependencia con la A ATM, por lo tanto, una maloclusión repercutirá en la función de la ATM así ATM, como una disfunción de AT repercute directamente en ATM la oclusión. Las disfunciones de ATM pueden ser causadas por traumatismos o por alteraciones patológicas de sus componentes y las maloclusiones pueden ser causadas por mal posición de las componentes, piezas dentarias, malas rehabilitaciones de piezas dañadas o por la pérdida parcial o total de piezas. CLASIFICACION DIARTROSIS (articulación sinovial) BICONDILEA UBICACION Parte posterosuperior de la región maseterina SUPERFICIES ARTICULARES Las superficies articulares de la ATM pertenecen al temporal y a la mandíbula 1. Temporal 3 a. Comprende, por delante, una eminencia transversal, algo oblicua adentro y atrás, fuertemente convexa de delante atrás y ligeramente cóncava de afuera adentro que corresponde a la raíz transversa de la apófisis cigomática (1) o cóndilo del temporal (o tubérculo articular). Su extremo externo corresponde al tubérculo 1 2 4 cigomático anterior, se continú hacia adelante con la continúa superficie plana subtemporal y por detrás con la cavidad Cisura de Glasser glenoidea o fosa mandibular (2). b. La cavidad glenoidea o fosa mandibular es una depresión profunda de forma elipsoidal con eje mandibular mayor dirigido adentro y atrás. Se ubica por dentro de la raíz longitudinal (3) de la apófisis cigomática, por fuera de la espina del esfenoides. Su parte posterior forma la pared anterior del , CAE (4), lo que explica por qué un golpe en el mentón puede provocar un enclavamiento del , 1
- 2. cóndilo mandibular en el CAE, además los dolores de oído provocados por inflamaciones profundas son exacerbados con los movimientos mandibulares durante la masticació masticación. La cavidad glenoidea ssólo es articular en su región anterior, la cual se muestra excavada y continua a la vertiente posterior del cóndilo del temporal; está separa de su porción posterior, separada no articular, por la cisura de Glaser por donde pasa el nervio cuerda del tímpano. La cavidad glenoidea está separada a su vez de la cavidad craneal por una delgada laminilla ósea, lo que explica el porqué las afecciones de la ATM pueden, en ciertos casos, complicarse con osteítis temporal y abscesos supradurales; además explica la posibilidad de que una caída sobre el mentón pueda provocar una fractura de esta laminilla osea por presión del cóndilo mandibular, haciendo incluso que éste penetre en la cavidad craneal 2. Mandíbula 1 Está representada por el cóndilo manibular, que es una eminencia elipsoídea de 20 a 22 mm de longitud y 7 a 8mm de ancho que se dirige oblicuamene adentro y atrás. De esta oblicuidad resulta que al prolongar los eje de ambos cóndilos, estos se unen por delante del agujero ocipital, formando un ángulo de 150° a 160°. El , cóndilo es convexo en sentido anteroposterior como en sentido trasversal. Está unido al borde superior de la rama mandibular por un cuello estrecho que presenta una depresión para la inserción de musculo pterigoideo del lateral o externo (1). La superficie articular del cóndilo ocupa solo su extremo superior, presenta la forma de techo con una vertiente anterior y otra posterior más corta, separadas por una arista obtusa paralela al eje mayor del cóndilo. La vertiente anterior es convexa y la posterior aplanada y se va estrechando a medida que desciende para continuarse con el borde posterior de la rama mandibular. COMPONENTE FIBROCARTILAGINOSO 3 a. De revestimiento evestimiento Tanto la superfic articular del temporal como superficie la mandibular están revestidas por una capa de fibrocartílago (2) avascular y sin inervación, compuesto de tejido fibroso y algunas células de tejido cartilaginoso en su espesor, haciéndolo apto para resistir fuerzas de frote y roce generadas durante la masticación, a diferencia de los revestimientos de cartílago hialino de otras articulaciones que resisten solo presión. Ese 2 fibrocartílago se adelgaza considerablemente en el fondo de la cavidad glenoidea donde solo se encuentr encuentra tejido fibroso (periostio). ). b. Menisco Interarticular Está formado por tejido conectivo colágeno denso, el cual en sus áreas centrales es avascular y hialino. Tiene la forma de un disco alargado (3) en el sentido del eje mayor del cóndilo y su función es compensar las superficies articulares no recíprocas. Su cara inferior es cóncava y corresponde al cóndilo mandibular. Su cara superior en cóncava en la porción que se relación con 2
- 3. el cóndilo temporal y es convexa en la porción que se relaciona con la cavidad glenoidea. El a espesor del menisco es menor en su centro (1 mm), de manera que algunas veces, aunque raramente, puede estar perforado. Esta zona es avascular y se nutre por osmosis. Su borde periférico en cambio es más grueso, alcanzando 3 a 4 mm en su región posterior y 2 mm en su región anterior; este borde esta ricamente irrigado por capilares en forma de asa asa. El menisco se adhiere a la cara interna de la capsula en todo su contorno, sus extremo extremos interno y externo se doblan hacia abajo para unirse mediante delgados haces fibrosos a los extremos correspondientes al cóndilo mandibular, de manera que acompaña a éste en todos sus movimientos. MEDIOS DE UNION El temporal y la mandíbula están unidos por una serie de músculos que permiten el desplazamiento mandibular, además la ATM posee como medio de unión la cápsula articular y ligamentos de refuerzo y accesorios accesorios. 1. Cápsula Después de la musculatura, la capsula articular (1) es el principal medio de unión de la ATM. Es un cono fibroso muy laxo que contornea la ATM y cuya base superior se inserta por delante en la vertiente anterior del cóndilo del temporal, por 1 detrás en el labio anterior de la cisura de Glaser, por fuera en terior 2 el tubérculo cigomático y raíz longitudinal del cigoma y por dentro en la espina del esfenoides. De esta manera, los elementos que salen por la cisura de Glaser el nervio cuerda Glaser, del tímpano y una arteriola, son ambos extraarticulares. La circunferencia inferior o vértice de la capsula se inserta en el contorno de la superficie articular mandibular, excepto por Ligamento detrás en que desciende hasta el cuello del cóndilo. Posterior La capsula esta interrumpida a nivel de su cara anterointerna en la que se verifica la fusión anterointerna de las fibras del músculo pterigoideo lateral con el menisco (lo que corresponde a la inserción meniscal de este músculo) La cápsula posee dos tipos de fibras, unas superficiales largas que van desde el tempora a e , temporal la mandíbula y unas profundas cortas que van desde el temporal al menisco y de éste a la mandíbula. La cara interna de a capsula se adhiere al contorno del menisco en su porción anterior y lateral, mientras que su porción posterior es menos adherente y se confunde con el tejido laxo retromeniscal ricamente inervado y vascularizado. La notable laxitud de la cápsula permite el libre movimiento del menisco acompañando al cóndilo mandibular. 2. Ligamentos de refuerzo de la Capsula a. Ligamento Lateral Exter Externo: es grueso y triangular (2), cubre la cara externa de la capsula. Se , inserta por arriba en el tubérculo cigomático anterior y en la parte vecina al borde externo de la cavidad glenoidea del temporal. De allí sus fibras convergen hacia abajo y atrás siendo las anteriores más largas y oblicuas que las posteriores que son más rectas y cortas, para terminar en la parte posteroexterna del cóndilo. 3
- 4. b. Ligamento Lateral Interno: delgado y menos resistente que el externo, va desde la extremidad interna de la cisura de Glaser y espina del esfenoides hasta la cara interna del cuello del cóndilo. c. Ligamento Posterior: son haces de refuerzo elástico formados por fi fibras largas de la porción de la capsula que se extienden desde la cisura de Glaser hasta el cuello del cóndilo y por fibras cortas, más profundas, que terminan en el borde posterior del menisco. Estos manojos profundos limitan el recorrido del cóndilo y del menisco en los movimientos de propulsión de la mandíbula, por lo que se denomina también ligamento frenomeniscal posterior. Ligamento d. Ligamentos Accesorio Accesorios Pterigoespinoso Ligamento Esfenomandibular es un engrosamiento del Esfenomandibular: borde posterior de la aponeurosis interpterigoídea. Se extiende desde la espina del esfenoides hasta la espina de Spix (o língula mandibular). Después de cruzar los vasos maxilares internos termina completando el internos, 1 orificio de entrada del conducto dentario inferior. A nivel del canal milohioideo, deja un intersticio por donde pasa el nervio milohioideo. Ese ligamento (1) está formado 2 por fibras colágenas por lo que es rígido, carente de flexibilidad. Ligamento Estilomandibular es una cintilla fibrosa (2) que se extiende desde la apófisis estiloides Estilomandibular: hasta el gonion y borde parotídeo de la rama mandibular. Ligamento Pterigomandibular: llamado también aponeurosis buccinatofaríngea (3), se extiende desde el gancho e la apófisis pterigoides al labio interno del trígono retromolar. Es una lámina fibrosa donde se 4 mezclan las inserciones del músculo buccinador 5 (4) con las del músculo constrictor superior de la faringe (5). 3 Estos ligamentos accesorios se ponen fuertemente tensos en las luxaciones de la ATM por lo que es necesario relajarlos antes de iniciar una reducción de ella, por eso lo primero que se debe hacer es descender forzadamente la mandíbula del paciente con lo que se logra la relajación ligamentosa. MEDIOS DE DESLIZAMIENTO (SINOVIALES) 6 La presencia del menisco divide la cavidad articular en dos articulaciones accesorias una suprameniscal (6) o temporomeniscal accesorias: y otra inframeniscal (7) o mandibulomeniscal, ambas revestidas por membrana sinovial en la porción que corresponde a la cara interna de la capsula, por lo tanto están lubricadas por liquido sinovial. Existe 7 así, dos sinoviales, una suprameniscal y otra inframeniscal, ambas pueden ser asiento de lesiones como artritis del tipo supurada reumática o seca en la que se produce ciertos crujidos durante la masticación (crepitación) Cápsula 4
- 5. MOVIMIENTOS DE LA ATM Gracias a la contractibilidad y resistencia de la musculatura la ATM puede ejecutar once musculatura, movimientos, cinco pares y uno impar. Existen movimientos básicos y movimientos accesorios. , Están considerados de a pares para distinguir claramente el movimiento inicial y el de retorno. Para describir los movimientos de la ATM se parte de la relación céntrica, en la que el maxilar y la mandíbula hacen contacto mediante las piezas dentarias en la mayor cantidad de puntos posibles (posición de máxima intercuspidación, PMI), la ATM está en reposo por lo que el cóndilo mandibular descasa al fondo de la cavidad glenoidea junto al menisco. Los movimientos r son: a. Descenso y ascenso b. Intrusión y extrusión c. Propulsión y retropulsión d. Retrusión y protusi protusión e. Lateralidad centrí centrífuga y lateralidad centrípeta f. Circunducción Descenso: Este movimien produce la apertura bucal. Se descompone en 2 tiempos movimiento tiempos: a. Primer Tiempo: la mandíbula comienza a descender, el condilo rota sobre su eje iempo: transversal en un movimiento de bisagra sin abandonar la cavidad glenoidea glenoidea. b. Segundo Tiempo: Se produce la apertura maxima, el condilo deja de rotar, abandona la iempo: ima, cavidad glenoidea para dirigirse, arrastrando el menisco, hacia abajo y adelante hasta vidad chocar con el có n cóndilo del temporal. En este segundo tiempo el cóndilo está en posición al. horizontal y la capsul articular está tensa en su porción posterior. capsula n Si el movimiento de descenso es exagerado, el cóndilo mandibular desgarra la parte anterior de la capsula, pasando por delante del cóndilo del temporal, generando una luxación de la ATM. Para reducir la luxación, el cóndilo de debe efectuar el recorrido inverso, es decir, debe ser llevado primero hacia abajo para salvar el obstáculo del cóndilo del temporal, y luego hacia atrás para que se deslice por la pared anterior de la cavidad gleno glenoidea hasta el fondo de ella provocando el cierre, y la vuelta a la posición de reposo. Posición Rotación Condilar Desplazamiento Céntrica sin desplazamiento Condilar Ascenso: Es el retorno desde la apertura hasta la posición de reposo, involucra el cierre bucal. También lo forman 2 tiempos: a. Primer Tiempo: corresponde al la trayectoria del cóndilo desde la apertura máxima a casi iempo: el cierre total, en este periodo, el cóndilo se desliza primero hacia atrás y luego hacia arriba hasta alcanzar nuevamente la cavidad glenoidea del temporal. sta 5
- 6. b. Segundo Tiempo: el cóndilo, con un movimiento de bisagra en el que actúa sólo la porción inframeniscal de la articulación, termina descansando al fondo de la cavidad glenoidea produciendo el cierre total. Durante los movimientos de ascenso y descenso de la mandíbula, la glándula parótida es sometida a un masaje fisiológico a nivel de su polo inferior, facilitando la salida de saliva hacia la cavidad bucal. Intrusión: es el movimiento accesorio del ascenso mandibular. En él, siempre partiendo de la posición céntrica, se intensifica el contacto intermaxilar, como intentando introducir las piezas dentarias dentro de sus alveolos. En este movimiento se produce una compresión de los tejidos interpuestos entre las superficies óseas de la ATM Extrusión: es el retorno desde la intrusión a la poción céntrica. Se produce gracias a la elasticidad de los tejidos articulares. Propulsión: consiste en conducir la mandíbula desde la posición céntrica hacia delante. En él, el cóndilo mandibular avanza hacia adelante hasta enfrentare con el cóndilo del temporal. La extensión de este movimiento alcanza de 1 a 1,5 cm Retropulsión: es el movimiento de regreso de la mandíbula a la posición céntrica, el cóndilo retrocede hasta alcanzar nuevamente la cavidad glenoidea. Retrusión: estando el maxilar y la mandíbula en oclusión (PMI) la mandíbula es desplazada hacia atrás, produciéndose una compresión por parte del cóndilo del tejido celular laxo retroarticular ubicado entre la ATM y el CAE. Protrusión: es el retorno a la posición céntrica desde la retrusión. Se produce gracias a la elasticidad de los tejidos comprimidos. Lateralidad Centrífuga: es el desplazamiento de la mandíbula hacia un lado (derecho o izquierdo) alejándose de la línea media. En este caso ambos cóndilos mandibulares se mueven simultáneamente, mientras uno se dirige adelante, abajo y adentro, hasta enfrentarse con el cóndilo temporal, el otro se mueve hacia atrás y afuera hasta llegar a una posición de retroceso extremo. Lateralidad Centrípeta: es el retorno desde la posición obtenida en el movimiento anterior a la posición céntrica. La alternancia de los movimientos de lateralidad derecha e izquierda produce el movimiento de diducción, en el que la mandíbula se desliza de derecha a izquierda pasando por la posición céntrica Circunducción: es la concurrencia de todos los movimientos que puede efectuar la mandíbula durante la masticación a partir de la posición céntrica, en ella no existen movimientos puros ni aislados, sino que se efectúan todos en forma sucesiva. FUNCION MUSCULAR La coordinación muscular, es decir el juego armónico de contracción y relajación de músculos agonistas, antagonistas y sinergistas, es responsable de la función masticatoria en la que la ATM es solo una guía de la ejecución de los movimientos mandibulares, por lo tanto, una lesión muscular puede llevar al músculo afectado a un estado de espasmo en el que se mantiene contraído, perdiendo su capacidad de relajarse, alterando con ello el equilibrio entre músculos agonistas y antagonistas. 6
- 7. La musculatura que interviene en la motilidad de la ATM puede dividirse en: Musculatura de Activación: es aquella que tiene una inserción en la mandíbula y por lo tanto interviene directamente en los movimientos de la ATM. Los músculos de activación son: 1. Masticadores 4 a. Temporal (1) b. Masétero (2) 1 c. Pterigoideo medial o interno (3) d. Pterigoideo lateral o externo (4) 2. Suprahioideos 2 a. Digástrico (5) b. Milohioideo (6) 3 c. Genihioideo Musculatura Asociada: Ayudan a que actúa la musculatura de asociación y corresponde a los músculos sinergistas como son: 1. Músculos antigravitatorios del cuello: 5 6 a. Trapecio (7) b. Esternocleidomastoideo (ECM) (8) 2. Músculos que mantienen fijo el hueso hioides 9 para que puedan actuar los suprahioideos: 10 11 8 a. Omohioideo (9) 7 b. Esternohioideo (10) c. Esternocleidohioideo (11) INFLUENCIAS SOBRE LA ACCION MUSCULAR Hay diversos factores que intervienen en la función muscular: a. Son bien conocidas las influencias emocionales que actúan sobre la musculatura masticatoria. Las reacciones emocionales superficiales, como el temor a los procedimientos dentales aumentan os dentales, el tono muscular de los músculos elevadores (estado de contracción sostenida) resultando difícil colocar la mandíbula en posición de apertura adecuada. b. Reflejo de estiramiento cuando se estira un músculo haciendo tracción de él, se contrae en una eflejo estiramiento; respuesta denominada reflejo de estiramiento o miotático. Un ejemplo de este reflejo se presenta . en la contracción de los músculos elevadores de la mandíbula al percutir las piezas dentarias inferiores o al forzar la apertura mandibular mandibular. c. Reflejo flexor; es una respuesta como mecanismo de defensa frente a est estímulos que pueden causar algún daño, como por ejemplo: al estar masticando alimentos blandos y se interpone un elemento duro, la mandíbula desciende inmediatamente produciendo la apertura bucal, para evitar lesionar los tejidos articulares y de soporte den ejidos dentario. d. Pérdida de piezas dentarias; la actividad muscular y el patrón de masticación pueden ser alterados frente a la ausencia parcial o total de piezas dentarias ya que se altera la oclusión céntrica. Esto se recupera con la rehabilitación de piezas dentarias y con la colocación de piezas ntarias perdidas bien adaptadas funcionalmente. 7
- 8. ETAPAS DE LA MASTICACION Al proceso de masticación se le describen 3 etapas: 1. Incisión de los alimentos: se encuentra a cargo de las piezas dentarias anteriores superiores e inferiores. 2. Desmenuzamiento: o disminución del tamaño de las partículas alimenticias especialmente efectuada por caninos. 3. Trituración de los alimentos: por parte de las piezas dentarias posteriores, para dejarlos en condiciones de ser deglutidos. Generalmente el desmenuzamiento de los alimentos se efectúa en un lado de las arcadas dentarias el cual se denomina lado activo, quedando el otro como lado de balance. Una vez que se ha reducido el tamaño de la partícula, la trituración es bilateral. RELACIONES DE LA ATM La ATM se ubica en la región maseterina, por lo tanto se relaciona con las estructuras vecinas de la siguiente forma: 1. Cara Externa a. Piel de la cara ubicada por delante del CAE y debajo del arco cigomático. b. Tejido celular subcutáneo de la región, en el que se deslizan la arteria transversa de la cara a 1 cm. por debajo de la interlinea articular y los ramos temporales del nervio facial a 2 cm. por debajo de la interlinea. c. Ganglios linfáticos preauriculares. d. Nervio aurículotemporal y vasos temporales superficiales que corren verticalmente algo por detrás de la cara externa. e. Un poco por delante de esta cara externa se encuentra el músculo masétero, la escotadura sigmoidea con el VAN maseterino. 2. Cara Interna a. Músculo pterigoideo externo. b. Arteria maxilar interna con sus ramas timpánica, meníngea media y meníngea menor. c. Plexo venoso pterigoideo. d. Nervio cuerda del tímpano, rama del nervio facial. e. Nervios lingual, dentario inferior y aurículotemporal. Este último cruza oblicuamente el ligamento lateral interno de la ATM, rodea todo el cuello del cóndilo y alcanza la región temporal. 3. Cara Anterior a. Fascículos posteriores del músculo masétero. b. Músculo pterigoideo externo o lateral por dentro del masétero. c. Entre ambos músculos está la escotadura sigmoidea con el VAN maseterino. 4. Cara Posterior a. CAE óseo y cartilaginoso. b. Prolongacion de la glándula parótida que se interpone entre la ATM y el CAE. c. Nervio aurículotemporal que cruza el borde posterior de la rama mandibular a nivel del cuello del cóndilo. 8
- 9. 5. Cara Superior a. Piso medio de la base del cráneo. b. Órganos encefálicos de los que está separada sólo por una delgada laminilla ósea. IRRIGACION DE LA ATM Las arterias que irrigan la ATM tienen diverso origen: a. Ramos auriculares de la arteria temporal superficial (1). b. Ramos de la arteria timpánica (2), meníngea media y temporal profunda media. c. Ramos parotídeos de la arteria auricular posterior (3). d. Ramos de la arteria palatina ascendente del facial. e. Ramos de la arteria faríngea inferior. Arteria Transversa de la Cara 1 5 4 2 Nervio Facial 3 Arteria Maxilar Interna Arteria Carótida Externa Arteria Facial Arteria y Nervio Dentario Inferior INERVACION DE LA ATM La ATM está inervada por ramos articulares provenientes de los nervios maseterinos (4) y del nervio aurículotemporal (5), ramas del nervio mandibular del trigémino (V3). Dra. Nydia Epelde-Aguirre Montoya Dr. Leonardo Figueroa Burdiles 9