Herpes zóster dermatología
- 2. El herpes zóster es una enfermedad producida por una reactivación del virus latente varicela-zóster, que afecta a los nervios periféricos — neuropatía gangliorradicular—y a la piel, donde puede producir pequeñas ampollas dolorosas en forma de anillo agrupadas a lo largo de un dermatoma. El herpes zóster puede presentar diferentes complicaciones según los nervios afectados, sobre todo en individuos inmunodeprimidos, entre los que cabe destacar parálisis motorao facial temporal, insuficiencia respiratoria e infecciones bacterianas secundarias. La principal secuela que puede aparecer tras la desaparición de los signos cutáneos es la neuralgia posherpética (NPH), que consiste en una sensación dolorosa crónica en el dermatoma afectado y que puede durar desde varias semanas hasta aproximadamente un año
- 3. Se calcula que afecta alrededor del 20% de la población, presentando un mayor riesgo las personas caucásicas que las de raza negra. Puede aparecer a todas las edades, aunque es más común en personas mayores de 50 años. Otros factores de riesgo son el estrés, la exposición a inmunotoxinas y los traumatismos. Aproximadamente, el 4% de los enfermos padecen un segundo episodio de herpes zóster. La incidencia de esta patología varía en los diferentes grupos de edad. La frecuencia anual del herpes zóster es de 4,8 casos por cada 1000 habitantes y cerca del 75% de los casos ocurren en personas mayores de 50 años. La incidencia anual es de 1-3 casos por cada 1000 habitantes en menores de 50 años, mientras que para las personas con edades comprendidas entre los 50 y los 79 años, es de 5-7 casos por cada 1000.
- 4. Adulto mayor Pacientes con compromiso del sistema inmune Diabéticos mal controlados Pacientes en tratamiento con corticoides/inmunos upresores Receptores de trasplante de órgano Radiación solar, estrés, crioterapia, fototerapia.
- 5. Los herpes virus humanos miden aproximadamente 200 nm de diámetro y contienen ADN de doble cadena encerrado en una cápside proteica; tienen, además, una cubierta de glucoproteínas. El virus varicela zoster corresponde al alfa-herpesvirus 3, y es morfológicamente idéntico al virus del herpes simple; no tiene reservorio animal, de manera que para su supervivencia se propaga de hombre a hombre.
- 6. El virus varicela zoster es causa de dos padecimientos diferentes; en el primer contacto del huésped con el virus (primoinfección) se manifiesta como varicela, una enfermedad contagiosa Vía de entrada: Vías respiratorias o conjuntivas -> virus ha ingresado al organismo se produce la replicación inicial en los ganglios linfáticos regionales, lo que da lugar a la viremia primaria que disemina al virus con replicación en el hígado y el bazo. La viremia secundaria, en la que intervienen células mononucleares infectadas, transporta los virus a los ganglios de las raíces dorsales; en este sitio se replican y establecen la latencia y posteriormente diseminan a la piel -> Exantema dérmico Los segmentos residuales del virus viajan hacia arriba y se alojan en la raíz de los ganglios craneales o raquídeos; siendo protegidos por las altas concentraciones de anticuerpos que persisten en la circulación, en respuesta a la infección primaria. La migración y colonización de virus a lo largo de la ruta neural puede explicarse, en parte, porque el herpes zoster afecta predominantemente el ganglio sensorial, y la erupción se distribuye localmente a lo largo de un dermatoma sensorial.
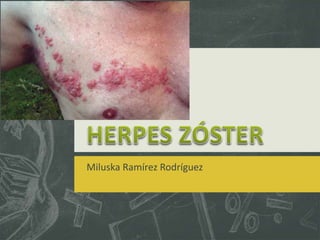
- 7. La fase prodrómica inicia cuatro días a dos semanas antes de la aparición de las lesiones. Los pacientes suelen referir dolor de cabeza, fotofobia y malestar general, pero rara vez fiebre. Hay sensaciones anormales en la piel que van desde sensación de hormigueo y prurito hasta dolor de intensidad variable y parestesias en la zona inervada por el dermatoma, en donde más tarde aparecerán las lesiones de zoster; el dolor puede ser intermitente o continuo y los pacientes lo describen como palpitante, opresivo, punzante o quemante. En la fase de estado aparecen lesiones características que casi siempre afectan un solo dermatoma. La topografía más común corresponde a dermatoma torácico (46%), seguida del lumbar (20%), del trigémino (14.5%), cervical (12%), sacro (5%), facial (2%) Cuando se afecta la primera división del trigémino, la erupción característica afecta la frente, el área periocular y la nariz.
- 8. La topografía del herpes zoster es unilateral y no cruza la línea media; suele afectar un solo dermatoma, pero en 20% de los casos puede afectar hasta tres dermatomas contiguos. El daño de múltiples dermatomas no contiguos en sujetos inmunocompetentes casi nunca ocurre. La aparición simultánea de herpes zoster en varios dermatomas recibe el nombre de zoster duplex unilateralis o bilateralis. En algunos casos puede apreciarse la aparición concomitante de lesiones varioliformes fuera del dermatoma afectado, en la proximidad de éste o en el sitio distante, producido por diseminación hematógena del virus desde el ganglio correspondiente. No hay un criterio unánime para definir esta diseminación cutánea; algunos autores la designan herpes zoster diseminado, pero dado que las lesiones se observan en múltiples localizaciones sin que sigan más de un dermatoma, es más adecuado el concepto de diseminación cutánea o reacción variceliforme
- 10. Cuando el VVZ afecta a la división oftálmica del nervio trigémino, la erupción aparece en una mitad del cráneo, desde el ojo hasta la coronilla. Si implica a la rama nasociliar de este nervio, el herpes zóster se manifiesta con ampollas en la punta y el lateral de la nariz y puede provocar daños en la córnea. En caso de afectar a las demás divisiones del trigémino u otros nervios craneales, el herpes zóster provoca lesiones en boca, oreja, faringe y laringe.
- 13. Vesícula intraepidérmica en forma de balón y en ocasiones reticular en la parte superior de la epidermis con formación de células multinucleadas e inclusiones intranucleares. Por el intenso rascado se producen lesiones secretantes y costrosas que sangran con facilidad y son las responsables de las cicatrices características de la enfermedad.
- 14. El virus generalmente adquirido por contacto con saliva infectada replica localmente en las células del extrato espinoso, éstas sufren degeneración en balón quedando separadas por edemas intracelulares. La llegada contínua de líquido edematoso eleva el estrato córneo no afectado y origina una vesícula clara que contiene fibrina, células epiteliales en generación, células gigantes muntinucleadas y gran cantidad de virus libre de células. Luego las células inflamatorias invaden la vesícula y el líquido se hace turbio.
- 15. El diagnóstico es eminentemente clínico, debido a la peculiar localización del sarpullido. En caso de duda se pueden tomar muestras del fluido de las vesículas, en el que las células infectadas por el VVZ presentan un núcleo celular muy alargado y oscurecido. Cultivo viral de una lesión fresca o un examen microscópico de la base de la ampolla, denominado preparación de Tzanck. En el hemograma, puede existir leucocitosis como signo indirecto de infección, y elevación de anticuerpos contra el VVZ.
- 16. Varios estudios han demostrado que la administración de fármacos antivirales sistémicos en el HZ reduce la inflamación, mejora el proceso de curación, y reduce las posibles complicaciones, en especial la aparición de NPH . Estos hallazgos han sido confirmados en varios trabajos, donde se aprecia que en personas más mayores el grado de inflamación y el riesgo de NPH son mayores . Además, la presencia de dolor como parte de los pródromos del cuadro clínico antes de la aparición de las lesiones en la piel , puede predisponer a un dolor neural
- 17. El tratamiento del HZ deberá realizarse con fármacos antivirales sistémicos en las siguientes situaciones, consideradas como indicaciones urgentes : 1. Cuando el HZ aparezca en pacientes mayores de 50 años o que presenten alguna forma de inmunodeficiencia (pacientes con procesos linforreticulares, trasplantados, tratamiento con inmunosupresores, enfermedades asociadas a inmunosupresión, etc.). 2. En aquellos pacientes en los que las lesiones cutáneas asientan en algún nervio craneal, en especial en la primera rama del trigémino (HZ oftálmico) o en pabellón auricular (HZ ótico o asociado a síndrome de Ramsay-Hunt). 3. En aquellos casos asociados a dermatitis atópica graves o a lesiones eczematosas extensa
- 18. A estas indicaciones incluidas en la tabla 1, el Grupo de Investigación para el HZ de la Sociedad Alemana de Dermatología, después de establecer qué pacientes con HZ presentan unas manifestaciones clínicas más desfavorables, y de evaluar su curso clínico mediante un sistema de puntuación, concluyen que deberían ser tratados los siguientes pacientes con HZ con el fin de evitar la aparición de NPH : 1. Mujeres por encima de los 50 años . 2. Dolor neurítico antes de aparecer las lesiones cutáneas. 3. Cuando están afectados más de un segmento de la superficie cutánea. 4. En aquellos casos en los que las lesiones sean hemorrágicas. 5. Si existe afectación de mucosas. 6. Presencia de más de 50 lesiones cutáneas. 7. Lesiones localizadas en polo cefálico o en región sacra.
- 19. Tratamiento del herpes zóster en pacientes inmunocompetentes menores de 50 años No existe unanimidad en la conducta que se debe seguir en este grupo de pacientes, siempre y cuando no existan factores añadidos como dermatitis atópica, o en aquellos con HZ muy extenso e inflamatorio Tratamiento del herpes zóster en pares craneales Con el fin de evitar complicaciones oculares, todos los pacientes que presenten HZ oftálmico de menos de una semana de evolución deberían tratarse con fármacos antivirales.. En estos casos, la gravedad se centra en la afectación ocular por el HZ, llegando hasta del 50 % de los casos - Con tratamiento antiviral este porcentaje se reduce hasta el 20-30 % Tratamiento del herpes zóster en niños y adolescentes La aparición de HZ en la infancia no es por lo general una indicación de tratamiento antiviral sistémico , excepto en aquellos casos en los que está afectado un par craneal .También deberían ser tratados con fármacos sistémicos aquellos niños con inmunodeficiencias asociadas, o cuando presentan formas de dermatitis atópica severas Tratamiento del herpes zóster durante el embarazo Todos los fármacos antivirales sistémicos están incluidos en la categoría C según la Food and Drug Administration (FDA), por lo que en condiciones normales su uso no está aconsejado en mujeres embarazadas. Así pues, ante una mujer embarazada, inmunocompetente, y con HZ localizado, debe tratarse sólo con medidas locales, evitando la administración de antivirales sistémicos.
- 20. Tratamiento del herpes zóster en pacientes con resistencia a los antivirales convencionales Pueden encontrarse casos de resistencia del VVZ a antivirales como aciclovir, valaciclovir, famciclovir y brivudina, probablemente por mutaciones en el gen que regula la timidincinasa, o por mutaciones en el gen polimerasa. Se han aislado cepas de estos virus principalmente en pacientes con infección por VIH . En estos casos la infección no se resuelve aunque incrementemos la dosis del fármaco. Debe sospecharse una resistencia al antiviral empleado cuando la mejoría clínica no se produce o es solamente parcial . Algunos autores prefieren esperar 21 días de tratamiento para confirmar el diagnóstico de resistencia al aciclovir . Suele indicarse entonces foscarnet, a una dosis de 40 mg/kg tres veces al día, o 50 mg/kg dos veces al día, durante 2-3 semanas Pacientes inmunodeprimidos Los pacientes inmunodeprimidos son una población de riesgo a la hora de presentar HZ. La disfunción inmunológica les puede producir una extensión mayor de la infección por el VVZ, con un número mayor de complicaciones, y con presentaciones clínicas atípicas en ocasiones. En concreto, en este grupo de pacientes deberemos estar más atentos a complicaciones graves como la presencia de HZ generalizado, HZ abdominal antes de manifestarse en la superficie cutánea, y encefalitis crónica después de unos días de presentar HZ cutáneo La dosis y régimen de tratamiento con aciclovir en estos pacientes estará en función de la gravedad de la inmunodeficiencia, y en concreto de los valores de CD4. Si permanecen todavía en límites dentro de la normalidad ( > 400 cél./μ l), el HZ dermatómico puede tratarse a la dosis estándar de 5-7,5 mg/kg/8 h de aciclovir, durante 7 días . En aquellos casos con inmunodeficiencia grave, con lesiones cutáneas extensas, y en especial cuando se acompañe de síntomas neurológicos, la dosis de aciclovir por vía intravenosa será 10 mg/kg/8 h
