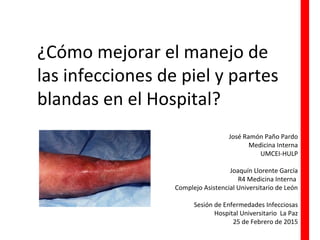
Infecciones de piel y partes blandas: ¿Cómo mejorar su manejo?
- 1. ¿Cómo mejorar el manejo de las infecciones de piel y partes blandas en el Hospital? José Ramón Paño Pardo Medicina Interna UMCEI-HULP Joaquín Llorente García R4 Medicina Interna Complejo Asistencial Universitario de León Sesión de Enfermedades Infecciosas Hospital Universitario La Paz 25 de Febrero de 2015
- 3. Guía de tratamiento de las infecciones de piel y tejidos blandos Rev Esp Quimioterap, Diciembre 2006; Vol. 19 (Nº 4): 378-394 CLASIFICACÍÓN / DIAGNÓSTICO ABORDAJE MÉDICO-QUIRURGUICO Contexto/Relevancia
- 4. National Trends in Ambulatory Visits and Antibiotic Prescribing for Skin and Soft-Tissue Infections Adam L. Hersh. Arch Intern Med. 2008;168(14):1585-1591 AUMENTO DE INCIDENCIA Contexto/Relevancia
- 7. Metodología Identificación de problemas en el manejo de IPPB* JLLG & JRP (a propósito de 2 casos clínicos) Revisión de la literatura JLLG ¿Soluciones? (JLLG & JRP) + ¡¡Audiencia!! Ámbito: IPPB, excluyendo ILQ** y Pie diabético * IPPB: Infección de piel y partes blandas ** ILQ: infección de localización quirúrgica
- 8. Problemas en el manejo de IPPB
- 9. 1. Identificación de la gravedad 2. Identificación/anticipación de la etiología 3. Monitorización de la evolución Identificación de problemas Problemas Diagnósticos
- 10. 1. Gravedad 2. Etiología 6. Evolución Identificación de problemas Problemas Terapéuticos 3. ¿Antibiótico inicial? 4. ¿Ámbito sanitario? (AP/ingreso/UCI) 5. ¿Indicación quirúrgica? (paciente/momento) 7. ¿Ajuste antibiótico? (fármaco/duración) Problemas Diagnósticos
- 11. Problemas en el manejo de IPPB 1. Identificación de la gravedad
- 12. 1.1. Gravedad sistémica 1. Identificación de la gravedad • No SIRS/ Sepsis*/ Sepsis Grave / Shock Séptico • Score de Pitt • APACHE, SOFA, etc ¡Común al resto de infecciones!
- 13. 1.1. Gravedad local 1. Identificación de la gravedad Extensión Profundidad ¡Necrosis! Localización
- 14. 1.1. Gravedad local 1. Identificación de la gravedad ¿Se puede identificar clínicamente la gravedad local? ¿Bien? ¿Mal? ¿Regular?
- 15. ¿Clasificaciones clínicas para el manejo clínico de las infecciones de piel y partes blandas?
- 16. CLASIFICACIÓN CLÁSICA Enfermedades de piel y partes blandas. Porras Leal L. et al Protocolos de Enfermedades Infecciosas. SEMI
- 17. ERISIPELA • Tipo específico de celulitis superficial de la piel con una intensa afectación linfática (SGA) • Dolorosa, rojo brillante, con piel edematosa e indurada («piel de naranja») y un borde elevado de avance bien delimitado Celulitis, Infecciones necrotizantes e infecciones del tejido subcutáneo. Enfermedades Infecciosas. Principios y práctica., 7th ed, Mandell GL, Bennett JE, Dolin R (Eds), Elsevier, Philadelphia 2010.
- 18. • Se extiende + en profundidad que erisipela (tejidos subcutáneos) • Area afectada extensa y muy enrojecida, caliente e inflamada Celulitis, Infecciones necrotizantes e infecciones del tejido subcutáneo. Enfermedades Infecciosas. Principios y práctica., 7th ed, Mandell GL, Bennett JE, Dolin R (Eds), Elsevier, Philadelphia 2010. CELULITIS • Etiología más frecuente: Estreptococos del grupo A/B o S. • Bordes NO elevados ni bien definidos: afectación parcheada posible • Se pueden formar abscesos* locales y después puede haber necrosis de áreas parcheadas de la piel suprayacente. *Celulitis supurativa: S. aureus
- 19. “ In principle, cellulitis is simply defined as an acute infection with inflammation of the skin involving the dermis and subcutaneous tissues. In practice, because of the overlapping signs and symptoms of skin infections, the terminology has become burdened with terms such as erysipelas, purulent cellulitis, nonpurulent cellulitis, nonsuppurative cellulitis, cellulitis with drainage, cellulitis with ulcer, cellulitis with abscess, abscess with surrounding cellulitis, and necrotizing cellulitis” “which lumps cellulitis and abscess together, even though these 2 entities would appear to be easily differentiated clinically and microbiologically. Clearly, an abscess is a collection of pus often in association with pain, swelling, and in-flammation. Whatever cellulitis is, it is not an abscess, as there is no collection of pus, which, if there were, the lesion would be an abscess and not cellulitis.” http://cid.oxfordjournals.org/content/56/12/1763.long
- 20. Celulitis, Infecciones necrotizantes e infecciones del tejido subcutáneo. Enfermedades Infecciosas. Principios y práctica., 7th ed, Mandell GL, Bennett JE, Dolin R (Eds), Elsevier, Philadelphia 2010. Infección grave infrecuente que afecta a los tejidos blandos subcutáneos, sobre todo a la fascia superficial 2 entidades bacteriológicas diferentes: Tipo I : Polimicrobiana Tipo II: Estreptocócica Tipo especial: Gangrena de Fournier Según localización: craneal, cervical, periorbitaria. Inicialmente similar a una celulitis Diagnóstico diferencial de las infecciones necrotizantes Necrotizing fasciitis: Contribution and limitations of diagnostic imaging J. Malghem et al. Joint Bone Spine 2013 FASCITIS NECROSANTE
- 21. DATOS CLÍNICOS SUGESTIVOS DE GRAVEDAD EXPLORACIÓN Improved results from a standardized approach in treating patients with necrotizing fasciitis. Sudarsky LA et al. Ann Surg. 1987;206(5):661. Guía de tratamiento de las infecciones de piel y tejidos blandos Rev Esp Quimioterap, Diciembre 2006; Vol. 19 (Nº 4): 378-394 Infecciones de piel y partes blandas. Consenso SAEI F. Salgado Ordoñez et al . Medicina Clínica 2009
- 22. OTROS DATOS SUGESTIVOS DE GRAVEDAD
- 23. Practice Guidelines for the Diagnosis and Management of Skin and Soft Tissue Infections: 2014 Update by the Infectious Diseases Society of America Dennis L. Stevens et al Clinical Infectious Diseases 2014;59(2):147–59 ¿Cuál os parece mejor?
- 24. Problemas en el manejo de IPPB 2. Identificación/anticipación de la etiología 1. Identificación dela gravedad
- 25. Erisipelas y celulitis. Estudio retrospectivo de 122 casos J. Concheiro et al. Actas Dermosifiliogr. 2009;100:888-94 2. Identificación/anticipación de la etiología
- 26. • “By far the most common cause of skin abscesses (barring unusual exposures or injury such as brack- ish water or bites) is Staphylococcus aureus, and pus and abscess formation are its mo- dus operandi” • “With respect to cellulitis, lack of clarity about the microbiology is a problem” 1. If blood culture is the gold standard (-ve in 90%), then β-hemolytic streptococci cause the majority of cases of cellulitis (57%–75%) and S. aureus causes only 14% 2. In blood culture–negative cases, serologi- cal testing with anti-streptolysin O and anti-DNase-B indicates that β-hemolytic streptococci account for 70% 3. If culture of the skin by various means (biopsy/aspirate/swab), is deemed the gold standard, then these proportions are reversed: (Staphylococcus aureus 50%–82%
- 27. DIAGNÓSTICO MICROBIOLÓGICO IDSA Practice Guidelines for SSTIs • CID 2014:59
- 28. DIAGNÓSTICO MICROBIOLÓGICO IDSA Practice Guidelines for SSTIs • CID 2014:59 ¿ Alguno (no) extraeríais hemocultivos ?
- 29. FASCITIS NECROTIZANTE IDSA Practice Guidelines for SSTIs • CID 2014:59
- 30. ETIOLOGÍA DE FASCITIS NECROTIZANTE Datos Aportados por el Servicio de Cirugía Plástica HULP 32 pacientes con diagnóstico de Fascitis Necrotizante Se tomaron muestras intraoperatorias para Gram y Cultivo 27 positivos (84,3%) 5 estériles (15,7%) Tipo I: 66% de los casos (G- y anaerobios) Tipo II: 33% (G+) Aislamiento más frecuente de microorganismos: E. coli (30,7%) Bacteroides (15,3%) S. pyogenes (15,3%) S. aureus (15,3%)
- 31. National Trends in Ambulatory Visits and Antibiotic Prescribing for Skin and Soft-Tissue Infections Adam L. Hersh. Arch Intern Med. 2008;168(14):1585-1591 SARM COMUNITARIO: USA SARM-CA
- 33. Prevalencia del 11,2% (37 de 329 SARM) 36 casos de Infección de piel y partes blandas 17 abscesos cutáneos 7 celulitis 4 úlceras maleolares 1 pie diabético 1 infección de herida quirúrgica 3 infecciones de herida traumáticas 3 folicultiis o vesículas sobreinfectadas Metástasis más frecuente que en SAMS Elevada tasa de recidiva Sensibles a antibióticos orales con actividad SARM (80 % de La cepas con CMI vanco >1,5) Epidemiología y forma de presentación clínica de las infecciones originadas por Staphylococcus aureus resistente a meticilina productor de leucocidina de Panton-Valentine Cobos-Trigueros et al. Revista Española de Quimioterapia 2010
- 34. Prevalencia de infecciones de piel y tejidos blandos producidas por Staphylococcus aureus resistente a Meticilina Comunitario en Madrid Beatriz Casado-Verrier et al. Enferm Infecc Microbiol Clin. 2012 SARM COMUNITARIO PREVALENCIA BAJA PROBLEMA RELATIVO
- 35. Problemas en el manejo de IPPB 3. Antibioterapia inicial 1. Identificación de la gravedad 2. Anticipación/Identificación de la etiología
- 38. ¿Es necesario espectro para G-?
- 39. Avoidable Antibiotic Exposure for Uncomplicated Skin and Soft Tissue Infections in the Ambulatory Care Setting Hermione J. Hurley et al. Am J Med. 2013
- 40. Avoidable Antibiotic Exposure for Uncomplicated Skin and Soft Tissue Infections in the Ambulatory Care Setting Hermione J. Hurley et al. Am J Med. 2013 ?
- 41. Avoidable Antibiotic Exposure for Uncomplicated Skin and Soft Tissue Infections in the Ambulatory Care Setting Hermione J. Hurley et al. Am J Med. 2013
- 42. Jenkins T. et al. Clinical Infectious Diseases 2010; 51(8):895–903
- 43. Jenkins T. et al. Clinical Infectious Diseases 2010; 51(8):895–903
- 44. Pallin DJ et al. Clinical Infectious Diseases 2013;56(12):1754–62
- 45. Pallin DJ et al. Clinical Infectious Diseases 2013;56(12):1754–62
- 46. Problemas en el manejo de IPPB 4. Ámbito sanitario 1. Identificación de la gravedad 2. Anticipación/Identificación de la etiología 3. Tratamiento antibiótico inicial
- 48. Gokulan Phoenix et al. BMJ 2012
- 49. Marwick C. et al. J Antimicrob Chemother 2011; 66: 387–397
- 50. Mayo Clin Proc. October 2014;89(10):1436-1451
- 51. Problemas en el manejo de IPPB 5. Indicación quirúrgica: paciente/momento 1. Identificación de la gravedad 2. Anticipación/Identificación de la etiología 3. Tratamiento antibiótico inicial 4. Ámbito sanitario
- 53. The LRINEC (Laboratory Risk Indicator for Necrotizing Fasciitis) score: A tool for distinguishing necrotizing fasciitis from other soft tissue infections Chin-Ho Wong et al. Crit Care Med 2004
- 54. J. Malghem et al. Joint Bone Spine 2013 Radiografía simple: poca utilidad Alteraciones compatibles en el 80% de los casos
- 55. Erik Castleberg et al. Western Journal of Emergency Medicine 2014 J. Malghem et al. Joint Bone Spine 2013
- 56. CIRUGÍA GOLD STANDARD DIAGNÓSTICO DE FASCITIS NECROTIZANTE SIEMPRE REQUIERE CIRUGÍA ¿Cuándo esta indicado realizar un TC?¿ECO?
- 57. Problemas en el manejo de IPPB 6. Monitorización de la evolución 1. Identificación de la gravedad 2. Anticipación/Identificación de la etiología 3. Tratamiento antibiótico inicial 4. Ámbito sanitario 5. Indicación quirúrgica: paciente/momento
- 58. 6. Evolución ¿Favorable o desfavorable? Datos sistémicos 24-48 h Datos locales 72 h ¿ENFERMEDAD MÁS PROFUNDA / FACTORES HUESPED / DOSIS / RESISTENCIA?
- 59. Problemas en el manejo de IPPB 7. Ajuste antibiótico: tiempo/duración 1. Identificación de la gravedad 2. Anticipación/Identificación de la etiología 3. Tratamiento antibiótico inicial 4. Ámbito sanitario 5. Indicación quirúrgica: paciente/momento 6. Monitorización de la evolución
- 60. 7. Ajuste antibiótico INTENTAR DESESCALAR
- 61. ¿Cuándo y Cuánto escalar ? MULTIRRESISTENCIA / ENFERMEDAD MÁS PROFUNDA / FACTORES HUESPED
- 62. Practice Guidelines for the Diagnosis and Management of Skin and Soft Tissue Infections: 2014 Update by the Infectious Diseases Society of America Dennis L. Stevens et al Clinical Infectious Diseases 2014;59(2):147–59 7. Duración del antibiótico
- 63. Avoidable Antibiotic Exposure for Uncomplicated Skin and Soft Tissue Infections in the Ambulatory Care Setting Hermione J. Hurley et al. Am J Med. 2013
- 64. GRACIAS
Editor's Notes
- Estudio: Ver si han cambiado las visitas a urgencias y a atención primaria desde la presencia del SARM-CA. Visitas a urgencias tanto de primaria como de urgencias desde 1997 a 2005. Se dividieron entre ISST, un subgrupo de celulitis/erisipela ( de ellos se vieron las características clínicas y la prescripción antibiótica) y otro con el resto Diagnósticos: erysipelas (035), carbuncle/furuncle (680.x), cellulitis/abscess (681.x and 682.x), acute lymphadenitis (683),impetigo (684), skin/subcutaneous infection (686.x), folliculitis (704.8), myositis (728.0), mastitis (611.0 and 771.5), and necrotizing fasciitis (728.86). El tratamiento de cellulitis/erisipela sólo en casos de ISST como primer diagnóstico, excluyendo otras infecciones concomitantes. El aumento de ingresos por SARM no tienen nada que ver con la virulencia de la cepa
- Mi impresión personal es que un SIRS (no sepsis grave/shock séptico) de origen cutáneo es más grave que un SIRS respiratorio (a mismo grado de afectación sistémica). Sé que es difícil de defender
- Para mí, el punto crítico de gravedad local es la necrosis que mete al paciente en un círculo vicioso con retroalimentación positiva. Es la necrosis el principal determinante de gravedad
- Yo aquí hablaría de la clasificación clásica anatomo-clínica clásica utilizando como guía la sección de la piel
- Clasicamente se clasifica según las estrucuturas que afecta: La erisipela afecta a la epidermis y dermis superficial La celulitis afecta a la dermis profunda y a os tejidos subcutáneos. Se clasificaba a la celulitis en purulenta o no purulenta. La fascitis necrotizante afecta a la fascia muscular
- Clasicamente se clasifica según las estrucuturas que afecta: La erisipela afecta a la epidermis y dermis superficial La celulitis afecta a la dermis profunda y a os tejidos subcutáneos. Se clasificaba a la celulitis en purulenta o no purulenta. La fascitis necrotizante afecta a la fascia muscular
- Hazla más esquemática como la de la erisipela
- Ya lo dice el crack
- (y a menudo a la profunda). Suele ser un proceso agudo, pero en raras ocasiones sigue un curso subagudo progresivo En el tipo I de fascitis necrosante, se aísla al menos una especie anaerobia (más habitualmente Bacteroides o Peptostreptococcus) en combinación con una o más especies anaerobias facultativas, tales como estreptococos (diferentes de los del grupo A) y miembros de la familia Enterobacteriaceae (p. ej., E. coli, Enterobacter, Klebsiella, Proteus). En el tipo II (correspondiente a la entidad denominada también gangrena estreptocócica hemolítica) se aíslan estreptococos del grupo A en solitario o en combinación con otras especies, más habitualmente S. aureus. Parece un estadío evoluctivo de la celulitis gangrenosa. Protenias M1, M3, M12 y M28. Clínicamente indiferenciables, las polimicrobianas presentan más frecuentemente crepitación
- Debe considerarse en pacientes con afectación del estado general y las siguientes manifestaciones locales: dolor importante, edema subcutáneo que se extiende más allá del área eritematosa, aparición de pequeñas bullas cutáneas, presencia de gas detectable a la palpación o en la radiografía simple, y ausencia de linfangitis. Otros signos más tardíos que sugieren esta infección profunda incluyen anestesia cutánea y déficit motor (que traduce un síndrome compartimental), cambios de coloración (cianosis o aspecto bronceado), induración, trombosis dérmica, epidermólisis y necrosis focal (44, 45).
- I and D : incisión y drenaje C and S: Cultivo y sensibilidad Se diferencia si hay pus o no hay pus y de la gravedad del enfermo
- Ya lo dice el crack
- Desde que hay MRSA-CA se ha visto un incremento en el número de Infecciones de Piel y Partes Blandas. Sobre todo los casos de abscesos. Paso de 8,6 millones a 14,2. Aumento del 32%. De abscesos/celulitis de 4,6 a 9,6 (109 % de incremento) En este estudio se recogen los casos con diagnostico de ISST entre los 3 primeros diagnósticos de Urgencias. Los diagnçosticos según el ICD-9. Sesgo: aumentan más los negros y las zonas del sur, aunque subieron todos los estados.
- Enero de 2007 a Junio de 2009, con aislamiento de SARM productor de LPV. 329 cepaa de SARM, de ellas 37 expresaban la toxina (11,2%). Mediana de edad 39 años. 76% hombres. 67% españoles. Un tercio asociado a VIH. foco inicial fue un absceso cutáneo en 17 casos (45,9%), celulitis en 7 (18,9%) (1 facial y 6 en miembros inferiores), 4 úlceras maleolares, 1 pie diabético, 3 infecciones de una herida traumática y 1 de herida quirúrgica, 3 infecciones cutáneas superficiales (foliculitis o vesículas sobreinfectadas) y 1 neumonía.
- Lesion necrotica como la de una picadura de araña reclusa parda Se identifica en el 33% de las lesiones supurativas por S. aureus
- Estudio en el sistema de Salud de Denver desde el 1 de Marzo de 2010 y el 28 de febrero de 2011. Niños y adultos End-point del estudio: exposición a antibiótico de amplio espectro se considera: 1- Cobertura para GRAM negativos: Betalactémicos con agentes inhibidores de betalactamasas Fluorquinolonas Aminoglucósidos Carbepenemes Cefalosporinas de 2-3-4 G 2.- Combinación de antibióticos (2 o más) 3.- Tratamiento durante 10 días o más Resultados: Como endpoints secundarios: Tratamiento para el MRSA Drenaje de absceso + antibioterapia no indicada Proponen una manera de reducir la duración del tratamiento antibiótico, depende como se interprete las guías: Strategy 1: 7 días para todos los casos Strategy 2: No antibiótico para los abscesos drenados según las guías IDSA + 7 días para el resto de casos Strategy 3: 5 días de curso antibiótico en todos los casos Strategy 4: No antibiótico para los abscesos drenados según las guías IDSA + 7 días para el resto de casos
- Todos los pacientes con el diagnóstico de alta de infeccion de piel y partes blandas, desde el 1 de Enero al 31 de Diciembre de 2007. Diferencian los pacientes en 3 grupos: Celulitis Absceso IPPB complicadas End point primario: fracaso clínico. Fracaso en el tratamiento (cambio en la terapia antimicrobiana o necesidad de drenaje adiccional) , rehospitalización, recurrencia. 404 pacientes. EL 90 codificado como absceso/celulitis. 322 pacientes en el análisis.
- 153 pacientes con celulitis no supurativa. A recibir tratamiento con Cefalexina +/- Septrim.
- 153 pacientes con celulitis no supurativa. A recibir tratamiento con Cefalexina +/- Septrim.
- Escala de gravedad de infecciones de piel y partes blandas.
- Validada en Hospital de Singapur, en 145 pacientes con Fascitis Necrotizante, usando de controles a 309 pacientes con celulitis/absceso hospitalizados.
- Radiografia simple tiene poca utilidad, a veces se ve gas y a veces se ve alteración de piel y partes blandas En TC: 80% de los casos se ve engrosamiento asimétrico de la fascia e infiltración de la grasa Aunque estos hallazgos no son muy específicos Ver gas en el 55% de los casos Tambien puede ver abscesos. OJO que suelen presentar insuficiencia renal En RMN pocos estudios, parece que puede ser más sensible y específica. No esta claro cuales son los signos/imágenes que se ven. ¿utilidad en Urgencias?
- Similar a un ECO fast que acelera la laparotomia en un politrauma abdominal, esto puede ayudar a acelerar al desbridamiento quirúrguico
- Como uso extendido de antibiótico se considera: 1- Cobertura para GRAM negativos: Betalactémicos con agentes inhibidores de betalactamasas Fluorquinolonas Aminoglucósidos Carbepenemes Cefalosporinas de 2-3-4 G 2.- Combinación de antibióticos (2 o más) 3.- Tratamiento durante 10 días o más Como endpoints secundarios: Tratamiento para el MRSA Drenaje de absceso + antibioterapia no indicada Proponen una manera de reducir la duración del tratamiento antibiótico, depende como se interprete las guías: Strategy 1: 7 días para todos los casos Strategy 2: No antibiótico para los abscesos drenados según las guías IDSA + 7 días para el resto de casos Strategy 3: 5 días de curso antibiótico en todos los casos Strategy 4: No antibiótico para los abscesos drenados según las guías IDSA + 7 días para el resto de casos